Ano ang Onychomycosis at Bakit Ito Karaniwan?
Ang onychomycosis — ang medikal na termino para sa fungal nail infection — ay sanhi ng dermatophyte fungi (karaniwang Trichophyton rubrum at Trichophyton mentagrophytes), yeast (partikular na Candida species), at non-dermatophyte molds. Ang mga dermatophytes ay nagiging sanhi ng humigit-kumulang 90% ng mga impeksyon sa toenail at isang mas maliit na bahagi ng mga impeksyon sa fingernail. Ang kondisyon ay nakakaapekto sa humigit-kumulang 14% ng pangkalahatang populasyon sa North America at Europe, na ang pagkalat ay tumataas nang mabilis sa pagtanda — halos kalahati ng mga tao na higit sa 70 ay may hindi bababa sa isang apektadong kuko.
Ang mga toenails ay mas madalas na naapektuhan kaysa sa fingernails (humigit-kumulang 80% ng mga kaso) dahil ang mga paa ay mas maraming oras sa mainit, mamasa-masang kapaligiran (mga sapatos at medyas) na pabor sa paglago ng fungus, may nabawasang sirkulasyon ng dugo kumpara sa mga kamay (na humahadlang sa immune defense), at mas malamang na makatagpo ng fungi sa mga kontaminadong ibabaw. Ang mga panganib na salik ay kinabibilangan ng pag-edad (mabagal na paglaki ng kuko, nabawasang sirkulasyon, dekadang pagkakalantad sa fungus), diabetes (nabawasan ang immunity at sirkulasyon), peripheral vascular disease, immunosuppression, athlete's foot (tinea pedis, na kadalasang nagsisilbing pinagmulan ng impeksyon sa kuko), trauma o pinsala sa kuko, pagtatrabaho sa mamasa-masang kapaligiran, at paggamit ng mga communal shower o pool. Ang genetic susceptibility ay may papel din — ang ilang pamilya ay may mas mataas na pagkalat, na nagpapahiwatig ng namamanang pagkakaiba sa immune response sa dermatophytes.
Ang onychomycosis ay higit pa sa isang kosmetikong alalahanin: ang mga apektadong kuko ay maaaring maging makapal at mahirap putulin, magdulot ng sakit kapag nagsusuot ng sapatos, lumikha ng mga entry point para sa bacterial infections (partikular na mapanganib para sa mga diabetic), at makabuluhang makaapekto sa kalidad ng buhay at sikolohikal na kalagayan. Sa mga diabetic na pasyente, ang onychomycosis ay nagpapataas ng panganib ng mga ulcer sa paa at pangalawang impeksyon na maaaring humantong sa amputation.

Mga Uri ng Fungus sa Kuko: Mga Pattern ng Impeksyon
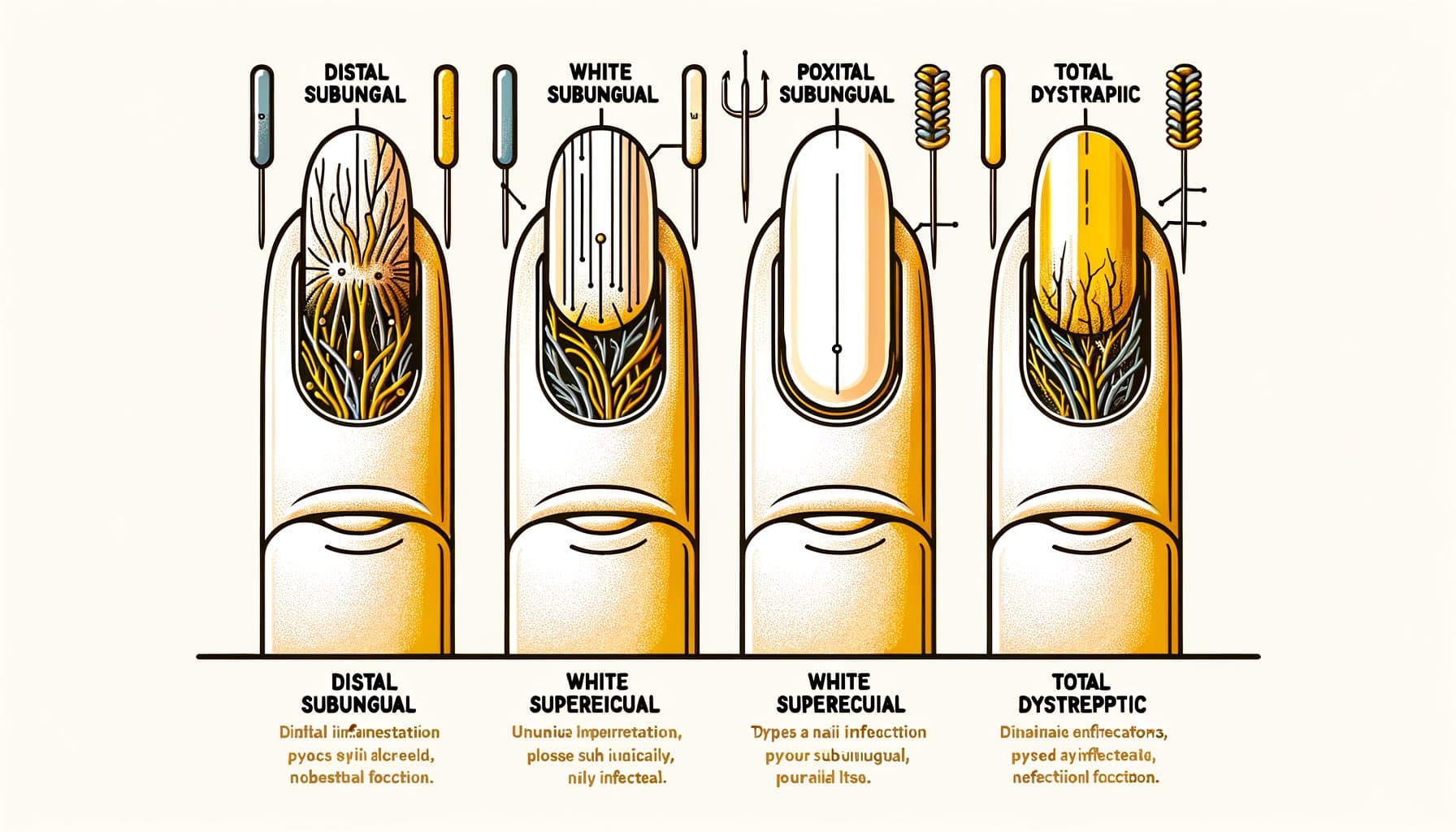
Ang onychomycosis ay nagpapakita sa ilang natatanging klinikal na pattern, bawat isa ay nagpapakita ng ibang ruta ng fungal invasion. Ang distal lateral subungual onychomycosis (DLSO) ang pinaka-karaniwang uri, na bumubuo ng humigit-kumulang 75% ng mga kaso. Ang fungus ay umaabot sa ilalim ng malayang gilid ng kuko (ang dulo na iyong pinutol) at ang lateral nail folds, pagkatapos ay kumakalat patungo sa cuticle.
Ang mga palatandaan ay ang pag-yellow o brownish discoloration na nagsisimula sa dulo ng kuko at umuusad patungo sa base, subungual debris (mga crumbly na materyal na nag-iipon sa ilalim ng kuko), at unti-unting pagkapal ng kuko. Ang proximal subungual onychomycosis (PSO) ay medyo hindi karaniwan sa mga malulusog na indibidwal ngunit ito ang pinaka-karaniwang pattern sa mga immunocompromised na pasyente, partikular sa mga may HIV. Ang fungus ay pumapasok sa pamamagitan ng proximal nail fold (malapit sa cuticle) at kumakalat patungo sa dulo ng kuko — kabaligtaran ng direksyon ng DLSO.
Ang isang puti o opaque na lugar na lumilitaw malapit sa cuticle sa isang mukhang malusog na kuko, partikular sa isang mas batang tao, ay dapat magdulot ng pagdududa para sa immune compromise. Ang white superficial onychomycosis (WSO) ay nagpapakita bilang puti, chalky, friable patches sa ibabaw ng kuko. Hindi tulad ng iba pang mga uri kung saan ang fungus ay umaabot ng malalim sa loob o sa ilalim ng kuko, ang WSO ay kinasasangkutan ng fungal colonization ng panlabas na ibabaw ng nail plate.
Ito ang pinakamadaling uri na gamutin — ang mga topical antifungals ay maaaring direktang maabot ang impeksyon. Ang total dystrophic onychomycosis (TDO) ay kumakatawan sa end-stage disease kung saan ang buong kuko ay makapal, nagiging crumbly, at nasisira ng fungal infection. Ang TDO ay maaaring umunlad bilang pag-usad ng alinman sa mga nabanggit na subtypes na hindi ginagamot sa loob ng buwan hanggang taon.
Ang candidial onychomycosis ay pangunahing sanhi ng Candida species at mas karaniwang nakakaapekto sa fingernails, partikular sa mga indibidwal na may chronic moisture exposure (mga dishwasher, bartender, laundry workers). Kadalasan itong kinasasangkutan ng proximal at lateral nail folds na may kasamang pamamaga at sensitivity (paronychia). Ang tumpak na pagkilala sa pattern ay nakakatulong sa pag-gabay ng mga desisyon sa paggamot at maaaring magbigay ng mga pahiwatig tungkol sa ilalim na kalusugan.
Diagnosis: Bakit Mahalaga ang Kumpirmasyon Bago ang Paggamot
Isang mahalagang prinsipyo sa pamamahala ng onychomycosis ay ang pagkumpirma ng diagnosis bago mag-commit sa paggamot — lalo na sa oral antifungal treatment. Hanggang 50% ng dystrophic (abnormal-appearing) na mga kuko ay hindi talagang sanhi ng fungal infection. Ang mga kondisyon na kahawig ng onychomycosis ay kinabibilangan ng nail psoriasis (isa sa mga pinaka-karaniwang kahawig, na nagiging sanhi ng pitting, discoloration, at thickening), trauma sa kuko (paulit-ulit na microtrauma mula sa masikip na sapatos o pagtakbo), lichen planus ng kuko, melanonychia (madilim na discoloration ng kuko mula sa melanin), at mga pagbabago sa kuko mula sa dermatitis o mahirap na sirkulasyon.
Ang paggamot sa isang non-fungal nail condition gamit ang buwan ng antifungal medication ay hindi epektibo, mahal, at naglalantad sa iyo sa hindi kinakailangang mga side effects ng gamot. Ang mga diagnostic methods ay kinabibilangan ng potassium hydroxide (KOH) preparation, kung saan ang mga nail scrapings ay natutunaw sa KOH solution at sinusuri sa ilalim ng microscope para sa fungal elements — ang mga resulta ay available sa loob ng ilang minuto, sensitivity ay humigit-kumulang 70-80%. Ang fungal culture ay kinabibilangan ng pagpapadala ng mga nail clippings o scrapings sa isang laboratoryo upang tukuyin ang tiyak na organismo — ang mga resulta ay tumatagal ng 3-6 na linggo ngunit nagbibigay ng species identification na makakatulong sa pagpili ng paggamot.
Ang PAS (periodic acid-Schiff) staining ng mga nail clippings na sinusuri histologically ay may pinakamataas na sensitivity (mahigit 90%) at tumatagal ng 1-2 araw. Ang PCR-based molecular testing ay mas bago, mas mabilis, at lubos na sensitibo ngunit hindi pangkaraniwang available. Ang isang negatibong KOH o culture ay hindi tiyak na nagbubukod sa onychomycosis (karaniwang false negatives), kaya maaaring kailanganin ang ulit na pagsusuri o alternatibong mga pamamaraan kung ang klinikal na pagdududa ay nananatiling mataas. Sa kabaligtaran, ang isang positibong laboratory result na pinagsama sa katugmang klinikal na hitsura ay nagbibigay ng kumpiyansa upang simulan ang isang mahabang kurso ng paggamot na alam na ang diagnosis ay tama.

Paggamot: Oral vs. Topical at Makatotohanang Inaasahan
Ang paggamot ng onychomycosis ay nangangailangan ng pasensya at makatotohanang inaasahan — kahit na sa pinaka-epektibong mga paggamot, ang kumpletong cure rates ay malayo sa 100%, at ang nakikitang pagpapabuti ay mabagal dahil ang malusog na kuko ay dapat lumago upang palitan ang nasirang kuko. Ang mga toenails ay lumalaki sa humigit-kumulang 1-2mm bawat buwan, na nangangahulugang ang kumpletong pagpapalit ng toenail ay tumatagal ng 12-18 buwan. Ang mga fingernails ay lumalaki nang mas mabilis (3-4mm/buwan) na may buong pagpapalit sa 6-9 na buwan.
Ang mga oral antifungal medications ang pinaka-epektibong paggamot para sa katamtaman hanggang malubhang onychomycosis. Ang Terbinafine (Lamisil) ang gold standard para sa dermatophyte infections, na iniinom araw-araw sa loob ng 6 na linggo (fingernails) o 12 linggo (toenails), na may mycological cure rates na 70-80% at kumpletong cure rates na 38-50%. Karaniwan itong mahusay na tinatanggap ngunit nangangailangan ng baseline at periodic liver function monitoring, dahil ang mga bihirang kaso ng hepatotoxicity ay nangyayari.
Ang mga karaniwang side effects ay kinabibilangan ng gastrointestinal upset, pagbabago sa panlasa, at sakit ng ulo. Ang Itraconazole (Sporanox) ay isang alternatibo, kadalasang ginagamit sa pulse dosing (isang linggo on, tatlong linggo off, inuulit para sa 2-3 cycles), epektibo laban sa mas malawak na hanay ng fungi kabilang ang Candida. Ito ay may mas maraming drug interactions kaysa sa terbinafine at nangangailangan ng liver monitoring.
Ang Fluconazole ay minsang ginagamit off-label sa lingguhang dosing para sa mahahabang panahon. Ang mga topical treatments ay hindi gaanong epektibo kaysa sa oral medications para sa karamihan ng mga uri ng onychomycosis dahil ang nail plate ay kumikilos bilang hadlang na pumipigil sa pagpasok ng gamot sa nail bed at matrix kung saan naroroon ang impeksyon. Ang Ciclopirox nail lacquer (Penlac) ang unang FDA-approved topical, na may katamtamang cure rates na humigit-kumulang 5-10%.
Ang Efinaconazole (Jublia) at tavaborole (Kerydin) ay mga bagong topical solutions na may pinahusay na penetration at cure rates na humigit-kumulang 15-20%. Ang mga topical treatments ay pinaka-angkop para sa mga banayad, maagang impeksyon, white superficial onychomycosis, mga pasyente na hindi makainom ng oral antifungals dahil sa drug interactions o liver concerns, at bilang mga karagdagan sa oral therapy upang mapabuti ang cure rates. Ang combination therapy (oral plus topical) ay nakakamit ng mas mataas na cure rates kaysa sa alinman sa dalawa.
Ang mechanical debridement — ang pagkakaroon ng makapal, dystrophic na kuko na propesyonal na pinutol at pinadali — ay nagpapabuti sa parehong topical drug penetration at kosmetikong hitsura sa mahabang proseso ng paggamot. Ang laser treatment ay agresibong naipakilala ngunit ang ebidensya para sa bisa ay nananatiling limitado at hindi pare-pareho, na ang karamihan sa mga maayos na dinisenyong pag-aaral ay nagpapakita ng katamtaman o walang benepisyo kumpara sa placebo.
Pag-iwas: Panatilihing Hindi Bumalik ang Fungus
Ang mga rate ng pag-ulit pagkatapos ng matagumpay na paggamot ng onychomycosis ay mataas — tinatayang nasa 10-50% sa loob ng ilang taon — na ginagawang isang mahalagang pangmatagalang estratehiya ang pag-iwas. Ang pinakamahalagang mga hakbang sa pag-iwas ay nakatuon sa mga kondisyon ng kapaligiran na pinagsasamantalahan ng mga fungi. Panatilihing tuyo ang mga paa: palitan ang medyas araw-araw (mas madalas kung ang mga paa ay labis na nagpapawis), pumili ng moisture-wicking synthetic o wool socks sa halip na cotton, magpalit ng sapatos araw-araw upang payagan silang matuyo nang lubusan sa pagitan ng pagsusuot, at gumamit ng antifungal powder o spray sa mga sapatos.
Agad at kumpletong gamutin ang athlete's foot, dahil ang tinea pedis ang pinaka-karaniwang pinagmulan ng impeksyon sa kuko — ang fungus ay kumakalat mula sa nahawaang balat sa pagitan ng mga daliri patungo sa nail bed. Protektahan ang mga paa sa mga communal wet areas: magsuot ng sandals o water shoes sa gym showers, locker rooms, pool decks, at mga banyo ng hotel. Panatilihin ang wastong kalinisan ng kuko: putulin ang mga kuko nang diretso (huwag i-round ang mga sulok, na lumilikha ng mga espasyo para sa pagpasok ng fungus), panatilihing maikli ang mga kuko, huwag magbahagi ng nail clippers o files, at i-sterilize ang mga tool sa pagitan ng paggamit gamit ang rubbing alcohol.
Iwasan ang trauma sa kuko: magsuot ng maayos na sukat na sapatos na may sapat na espasyo para sa mga daliri, regular na putulin ang mga kuko upang maiwasang mahuli ang mga ito sa medyas, at protektahan ang mga toenails sa panahon ng sports at pisikal na aktibidad. Tugunan ang mga nakatagong panganib na salik kung maaari: i-optimize ang kontrol sa blood sugar sa diabetes, talakayin ang mga pagbabago sa immunosuppressive medication sa iyong doktor, at pagbutihin ang peripheral circulation sa pamamagitan ng regular na ehersisyo. Ang ilang dermatologists ay nagmumungkahi ng prophylactic application ng topical antifungal sa mga dating nahawaang kuko pagkatapos ng pagkumpleto ng paggamot — ang lingguhang aplikasyon ng antifungal nail lacquer o solusyon ay maaaring makaiwas sa reinfection.
Para sa mga indibidwal na may chronic, recurrent onychomycosis, maaaring kailanganin ang periodic courses ng oral antifungal medication. Ang pagpapanatili ng sanitized na mga tool ng kuko, pag-iwas sa mga shared pedicure instruments sa mga salon (dalhin ang sarili mong kagamitan o tiyakin ang wastong sterilization), at pag-gamot sa lahat ng miyembro ng pamilya na may fungal infections nang sabay-sabay ay nakakaiwas sa reinfection mula sa mga shared surfaces.

Kailan Dapat Kumonsulta sa Doktor Tungkol sa Mga Pagbabago sa Kuko
Hindi lahat ng discolored o makapal na kuko ay fungal, at mahalaga ang propesyonal na pagsusuri bago simulan ang paggamot. Kumonsulta sa isang healthcare provider kung napansin mo ang unti-unting pagbabago ng kulay ng kuko (pag-yellow, pag-brown, o puting patches), pagkapal na nagpapahirap sa pagputol, pag-crumble o brittleness ng gilid ng kuko, paghihiwalay ng kuko mula sa nail bed, o sakit sa apektadong kuko. Ang mga diabetic na pasyente ay dapat agad na kumonsulta para sa anumang pagbabago sa kuko, dahil ang onychomycosis ay nagpapataas ng kanilang panganib ng pangalawang bacterial infection at mga ulcer sa paa.
Kung dati ka nang nagkaroon ng fungus sa kuko na matagumpay na naipagamot at napansin ang mga maagang palatandaan ng pag-ulit, ang maagang interbensyon ay mas epektibo kaysa sa paghihintay na maging matatag ang impeksyon. Ang isang madilim na guhit o banda sa kuko (melanonychia) ay nangangailangan ng agarang pagsusuri upang ibukod ang subungual melanoma — ito ay lalong mahalaga kung ang guhit ay bago, unti-unting lumalaki, o nauugnay sa depekto ng kuko o periungual pigmentation (Hutchinson sign). Ang sakit, pamamaga, at pamumula sa paligid ng nail fold (acute paronychia) ay maaaring magpahiwatig ng bacterial infection na nangangailangan ng antibiotic treatment sa halip na antifungal therapy. Kung ang over-the-counter antifungal treatments ay nabigo pagkatapos ng 3-6 na buwan ng tuloy-tuloy na paggamit, ang propesyonal na diagnosis (upang kumpirmahin ang fungal etiology) at prescription treatment ay nag-aalok ng makabuluhang mas mataas na cure rates.

Paano Makakatulong ang AI Skin Analysis sa Pagsusuri ng Mga Pagbabago sa Kuko
Ang mga pagbabago sa kuko ay karaniwan at may maraming potensyal na sanhi — ang pagtukoy kung ang isang discolored o makapal na kuko ay sanhi ng fungal infection, psoriasis, trauma, o ibang kondisyon ay ang mahalagang unang hakbang bago mag-commit sa buwan ng paggamot. Nagbibigay ang Skinscanner ng madaling ma-access na paunang pagsusuri sa pamamagitan ng pagsusuri ng mga litrato ng iyong mga apektadong kuko para sa mga katangian na tumutugma sa onychomycosis kumpara sa iba pang mga kondisyon ng kuko. Sa pamamagitan ng pagkuha ng litrato ng iyong mga kuko sa simula ng paggamot at sa buwanang pagitan, lumikha ka ng isang obhetibong tala ng tugon sa paggamot na nagpapakita ng mabagal, unti-unting pagpapabuti na maaaring hindi halata sa araw-araw na pagmamasid.
Dahil ang paggamot sa toenail ay tumatagal ng 12-18 buwan upang ipakita ang buong resulta, ang pagkakaroon ng photographic timeline ay nagbibigay ng motibasyon upang ipagpatuloy ang paggamot at obhetibong ebidensya na maibabahagi sa iyong healthcare provider kapag sinusuri ang bisa ng paggamot. Makakatulong din ang Skinscanner sa iyo na subaybayan ang mga palatandaan ng pag-ulit pagkatapos ng matagumpay na paggamot — ang mga banayad na maagang pagbabago ay mas madaling matukoy sa mga paghahambing na litrato kaysa sa hindi sinasadyang inspeksyon. Habang ang AI analysis ay hindi maaaring palitan ang laboratory confirmation ng fungal infection, nagbibigay ito ng mahalagang hakbang sa screening na tumutulong sa iyo na magpasya kung ang propesyonal na pagsusuri ay kinakailangan at sumusuporta sa epektibong pagmamasid sa paggamot kapag nagsimula na ang therapy.


