Mitä on onykomykoosi ja miksi se on niin yleistä?
Onykomykoosi — lääketieteellinen termi sieniselle kynsifektiolle — johtuu dermatofyyttisienistä (yleisimmin Trichophyton rubrum ja Trichophyton mentagrophytes), hiivoista (erityisesti Candida-lajeista) ja ei-dermatofyyttisistä homeista. Dermatofyytit aiheuttavat noin 90 %:a varpaankynsien infektioista ja pienemmän osan sormenkynsien infektioista. Tämä tila vaikuttaa noin 14 %:iin väestöstä Pohjois-Amerikassa ja Euroopassa, ja esiintyvyys kasvaa jyrkästi iän myötä — lähes puolet yli 70-vuotiaista on vähintään yksi vaikuttanut kynsi.
Varpaankynnet ovat alttiimpia kuin sormenkynnet (noin 80 % tapauksista), koska jalat viettävät enemmän aikaa lämpimissä, kosteissa ympäristöissä (kengät ja sukat), jotka suosivat sienten kasvua, verenkierto on heikompaa verrattuna käsiin (heikentäen immuunipuolustusta), ja ne kohtaavat todennäköisemmin sieniä saastuneilla pinnoilla. Riskitekijöitä ovat ikääntyminen (hitaampi kynsien kasvu, heikentynyt verenkierto, vuosikymmenten sieni-altistus), diabetes (heikentynyt immuniteetti ja verenkierto), ääreisverisuonisairaus, immunosuppressio, urheilijan jalka (tinea pedis, joka usein toimii kynsifektion lähteenä), kynsivamma tai vaurio, työskentely kosteissa ympäristöissä ja yhteisten suihkujen tai uima-altaiden käyttö. Geneettinen alttius vaikuttaa myös — joissakin perheissä on huomattavasti korkeampi esiintyvyys, mikä viittaa perinnöllisiin vaihteluihin immuunivasteessa dermatofyytteille.
Onykomykosi on paljon enemmän kuin kosmeettinen huolenaihe: vaikuttaneet kynnet voivat paksuuntua ja olla vaikeita leikata, aiheuttaa kipua kengissä, luoda sisäänkäyntejä bakteeri-infektioille (erityisen vaarallista diabeetikoille) ja vaikuttaa merkittävästi elämänlaatuun ja psykologiseen hyvinvointiin. Diabeetikoilla on onykomykoosin vuoksi suurempi riski jalkahaavoille ja toissijaisille infektioille, jotka voivat lopulta johtaa amputaatioon.

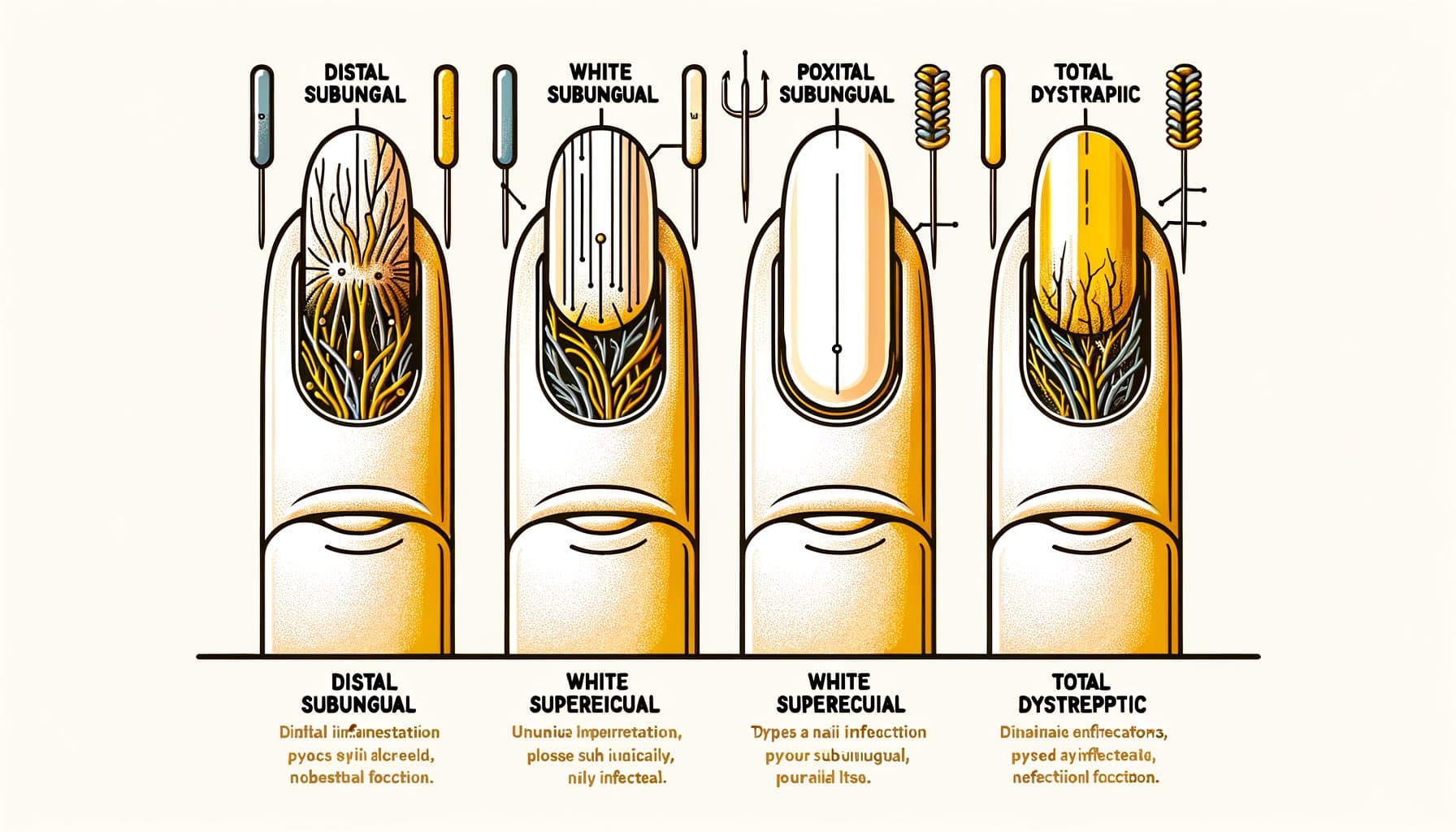
Kynsisienen tyypit: Infektiomallit
Onykomykoosi esiintyy useissa eri kliinisissä malleissa, joista jokainen heijastaa erilaista sienien tunkeutumista. Distal lateral subungual onykomykoosi (DLSO) on yleisin tyyppi, joka kattaa noin 75 % tapauksista. Sieni tunkeutuu kynnen vapaaseen reunaan (kärkeen, jonka leikkaat) ja lateraalisiin kynsivakoihin, ja leviää sitten kohti kynsinauhaa.
Ominaisuuksia ovat keltaisuus tai ruskehtava värimuutos, joka alkaa kynnen kärjestä ja etenee kohti perustaa, subunguaalinen jäte (mureneva materiaali, joka kertyy kynnen alle) ja asteittainen kynnen paksuuntuminen. Proksimaalinen subungual onykomykoosi (PSO) on suhteellisen harvinainen terveillä yksilöillä, mutta se on yleisin malli immunosuppressiivisilla potilailla, erityisesti HIV-positiivisilla. Sieni pääsee sisään proksimaalisesta kynsivakosta (kynsinauhan läheltä) ja leviää kohti kynnen kärkeä — vastakkaiseen suuntaan DLSO:sta.
Valkoinen tai opaalinvärinen alue, joka ilmestyy kynsinauhan lähelle muuten terveennäköisessä kynnessä, erityisesti nuoremmalla henkilöllä, tulisi herättää epäily immuunipuolustuksen heikentymisestä. Valkoinen pinnallinen onykomykoosi (WSO) esiintyy valkoisina, liidun kaltaisina, hauraana läiskinä kynnen pinnalla. Toisin kuin muissa tyypeissä, joissa sieni tunkeutuu syvälle kynnen sisään tai alle, WSO:ssa on kyse sienen kolonisaatiosta kynnen ulkopinnalla.
Tämä tekee siitä helpoimman tyypin hoitaa — paikalliset antifungaalit voivat suoraan kohdistua infektioon. Kokonaisdystrofinen onykomykoosi (TDO) edustaa loppuvaiheen tautia, jossa koko kynsi on paksuuntunut, mureneva ja tuhoutunut sieni-infektion vuoksi. TDO voi kehittyä minkä tahansa yllä olevan alatyypin edetessä hoitamattomana kuukausien tai vuosien ajan.
Kandidaalinen onykomykoosi johtuu pääasiassa Candida-lajeista ja vaikuttaa useammin sormenkynsiin, erityisesti henkilöillä, joilla on kroonista kosteuden altistumista (astianpesijät, baarimikkoja, pesulatyöntekijät). Se vaikuttaa usein proksimaalisiin ja lateraalisiin kynsivakoihin, joihin liittyy turvotusta ja arkuutta (paronychia). Mallin tarkka tunnistaminen auttaa ohjaamaan hoitopäätöksiä ja voi antaa vihjeitä taustaterveydestä.
Diagnostiikka: Miksi vahvistus on tärkeää ennen hoitoa
Tärkeä periaate onykomykosin hoidossa on diagnoosin vahvistaminen ennen hoitoon sitoutumista — erityisesti suun kautta otettavan antifungaalisen hoidon osalta. Jopa 50 % dystrofisista (epänormaalisti näyttävistä) kynsistä ei oikeasti johdu sienitulehduksesta.!! Onykomykosia jäljittelevät sairaudet sisältävät kynsipsoriaasin (yksi yleisimmistä jäljittelijöistä, joka aiheuttaa kuoppia, värimuutoksia ja paksuuntumista), kynsivamman (toistuva mikrotrauma tiukoista kengistä tai juoksemisesta), lichen planuksen kynnessä, melanonykian (tumman kynnen värimuutos melaniinista) ja kynnen muutokset dermatiitista tai huonosta verenkiertosta.
Ei-sienitulehduksen hoitaminen kuukausien antifungaalisilla lääkkeillä on tehotonta, kallista ja altistaa tarpeettomille lääkkeiden sivuvaikutuksille. Diagnostiset menetelmät sisältävät kaliumhydroksidin (KOH) valmistuksen, jossa kynnen raaputukset liuotetaan KOH-liuokseen ja tutkitaan mikroskoopilla sienten elementtien varalta — tulokset saatavilla minuuteissa, herkkyys noin 70-80 %. Sieniviljelyyn kuuluu kynnen leikkujen tai raaputusten lähettäminen laboratorioon spesifisen organismityypin tunnistamiseksi — tulokset kestävät 3-6 viikkoa, mutta tarjoavat lajin tunnistamisen, joka voi ohjata hoitovalintaa.
PAS (periodic acid-Schiff) värjäys kynnen leikkuista histologisesti tutkittuna on korkeimman herkkyyden (yli 90 %) ja kestää 1-2 päivää. PCR-pohjainen molekyylitestaus on uudempi, nopeampi ja erittäin herkkä, mutta ei ole yleisesti saatavilla. Negatiivinen KOH tai viljely ei välttämättä sulje pois onykomykosia (vääriä negatiivisia tuloksia on yleisiä), joten toistuva testaus tai vaihtoehtoiset menetelmät voivat olla tarpeen, jos kliininen epäily pysyy korkeana. Toisaalta positiivinen laboratorio-tulos yhdessä yhteensopivan kliinisen ulkonäön kanssa antaa luottamusta aloittaa pitkäaikainen hoitokurssi tietäen, että diagnoosi on oikea.

Hoito: Suun kautta vs. paikallisesti ja realistiset odotukset
Onykomykoosin hoito vaatii kärsivällisyyttä ja realistisia odotuksia — jopa tehokkaimmilla hoidoilla täydet parannusasteet ovat kaukana 100 %:sta, ja näkyvä parantuminen on hidasta, koska terve kynsi on kasvatettava korvaamaan vaurioitunut kynsi. Varpaankynnet kasvavat noin 1-2 mm kuukaudessa, mikä tarkoittaa, että täydellinen varpaankynnen korvaaminen vie 12-18 kuukautta. Sormenkynnet kasvavat nopeammin (3-4 mm/kuukausi) ja täydellinen korvaaminen tapahtuu 6-9 kuukaudessa.
Suun kautta annettavat antifungaalilääkkeet ovat tehokkain hoito kohtalaiseen tai vaikeaan onykomykoosiin. Terbinafiini (Lamisil) on kultastandardi dermatofyytti-infektioissa, jota otetaan päivittäin 6 viikon ajan (sormenkynnet) tai 12 viikon ajan (varpaankynnet), mykologiset parannusasteet ovat 70-80 % ja täydet parannusasteet 38-50 %. Se on yleensä hyvin siedetty, mutta vaatii perus- ja säännöllistä maksan toimintakontrollia, sillä harvinaisia hepatotoksisuuden tapauksia esiintyy.
Yleisiä sivuvaikutuksia ovat ruoansulatushäiriöt, makuhäiriöt ja päänsärky. Itrakonatsoli (Sporanox) on vaihtoehto, jota käytetään usein pulssidosingissa (viikko päällä, kolme viikkoa pois, toistettuna 2-3 sykliä), tehokas laajemmalle sienivalikoimalle, mukaan lukien Candida. Siinä on enemmän lääkkeiden vuorovaikutuksia kuin terbinafiinissa ja se vaatii maksan seurantaa.
Fluconatsolia käytetään joskus off-label viikoittaisessa annostelussa pitkiä aikoja. Paikalliset hoidot ovat vähemmän tehokkaita kuin suun kautta annettavat lääkkeet useimmissa onykomykoosin tyypeissä, koska kynnen levy toimii esteenä, joka estää lääkkeen tunkeutumisen kynnen alle ja matriisiin, jossa infektio sijaitsee. Ciclopirox-kynsilakka (Penlac) oli ensimmäinen FDA:n hyväksymä paikallinen hoito, jonka parannusasteet ovat kohtuulliset, noin 5-10 %.
Efinakonatsoli (Jublia) ja tavaborole (Kerydin) ovat uudemmat paikalliset ratkaisut, joilla on parempi tunkeutuminen ja parannusasteet noin 15-20 %. Paikalliset hoidot ovat parhaita lieville, varhaisille infektioille, valkoiselle pinnalliselle onykomykoosille, potilaille, jotka eivät voi ottaa suun kautta annettavia antifungaalilääkkeitä lääkkeiden vuorovaikutusten tai maksan huolen vuoksi, ja lisähoitoina suun kautta annettaville hoidoille parannusasteiden parantamiseksi. Yhdistelmähoito (suun kautta plus paikallisesti) saavuttaa korkeammat parannusasteet kuin kumpikaan yksinään.
Mekaaninen debridement — paksun, dystrofisen kynnen ammattimainen leikkaaminen ja oheneminen — parantaa sekä paikallisten lääkkeiden tunkeutumista että kosmeettista ulkonäköä pitkän hoitoprosessin aikana. Laserhoitoa on markkinoitu aggressiivisesti, mutta todisteet tehokkuudesta ovat edelleen rajallisia ja epäjohdonmukaisia, useimmat hyvin suunnitellut tutkimukset osoittavat kohtuullista tai ei lainkaan hyötyä plasebosta.
Ehkäisy: Sienen estäminen palaamasta
Uudelleeninfektoitumisasteet onnistuneen onykomykoosin hoidon jälkeen ovat korkeat — arvioitu 10-50 % useiden vuosien aikana — mikä tekee ehkäisystä olennaisen pitkän aikavälin strategian. Tärkeimmät ehkäisevät toimenpiteet kohdistuvat ympäristöolosuhteisiin, joita sienet hyödyntävät. Pidä jalat kuivina: vaihda sukat päivittäin (useammin, jos jalat hikoilevat voimakkaasti), valitse kosteutta siirtävät synteettiset tai villasukat puuvillan sijaan, vaihda kenkiä päivittäin, jotta ne voivat kuivua kokonaan käytön välillä, ja käytä antifungaalista jauhetta tai suihketta kengissä.
Hoida urheilijan jalka nopeasti ja täysin, sillä tinea pedis on yleisin kynnen sieni-infektion lähde — sieni leviää infektoituneesta ihosta varpaiden välistä kynnen alle. Suojaa jalat yhteisissä kosteissa tiloissa: käytä sandaaleja tai vesikenkiä kuntosalin suihkuissa, pukuhuoneissa, uima-altailla ja hotellin kylpyhuoneissa. Säilytä oikea kynsihygienia: leikkaa kynnet suoraan (älä pyöristä kulmia, mikä luo tilaa sienille), pidä kynnet lyhyinä, älä jaa kynsileikkureita tai viiloja, ja steriloi välineet käytön välillä desinfiointiaineella.
Vältä kynsivammaa: käytä oikein istuvia kenkiä, joissa on riittävästi tilaa varpaalle, leikkaa kynsiä säännöllisesti estääksesi niitä tarttumasta sukkiin, ja suojaa varpaankynsiä urheilun ja fyysisen aktiviteetin aikana. Ota huomioon taustalla olevat riskitekijät, jos mahdollista: optimoi verensokerin hallinta diabeteksessa, keskustele immunosuppressiivisten lääkkeiden säätämisestä lääkärisi kanssa ja paranna ääreisverenkiertoa säännöllisellä liikunnalla. Jotkut dermatologit suosittelevat profylaktista paikallisen antifungaalin levittämistä aiemmin infektoituneille kynsille hoidon päätyttyä — viikoittainen antifungaalisen kynsilakan tai liuoksen levittäminen voi estää uudelleeninfektoitumisen.
Henkilöille, joilla on krooninen, uusiutuva onykomykoosi, voi olla tarpeen säännölliset suun kautta annettavat antifungaalikurssit. Kynsivälineiden pitäminen puhtaana, yhteisten pedikyyri-instrumenttien välttäminen kauneushoitoloissa (ota omat tai varmista oikea sterilointi) ja kaikkien kotitalouden jäsenten hoitaminen sienitartunnoissa samanaikaisesti estää uudelleeninfektoitumisen jaettujen pintojen kautta.

Milloin nähdä lääkäri kynnen muutoksista
Ei jokainen värimuutos tai paksu kynsi ole sienitulehdus, ja ammatillinen arviointi on tärkeää ennen hoidon aloittamista. Ota yhteyttä terveydenhuollon ammattilaiseen, jos huomaat edistyvää kynnen värimuutosta (keltainen, ruskea tai valkoiset läiskät), paksuuntumista, joka tekee kynnen leikkaamisesta vaikeaa, kynnen reunan murenemista tai haurauden, kynnen irtoamista kynnen vuoteesta tai kipua vaikuttavassa kynnessä. Diabeettisten potilaiden tulisi hakea arviointia nopeasti kaikista kynnen muutoksista, sillä onykomykosi lisää heidän riskiään toissijaiselle bakteeri-infektiolle ja jalkahaavoille.
Jos sinulla on aiemmin ollut kynsisieni, joka on hoidettu onnistuneesti, ja huomaat varhaisia merkkejä uusiutumisesta, varhainen puuttuminen on tehokkaampaa kuin odottaminen, että infektio vakiintuu. Tumma viiva tai kaista kynnessä (melanonykia) vaatii kiireellistä arviointia, jotta voidaan sulkea pois subunguaalinen melanooma — tämä on erityisen tärkeää, jos viiva on uusi, laajeneva tai liittyy kynnen epämuodostumiseen tai periunguaaliseen pigmentaatioon (Hutchinsonin merkki).!! Kivut, turvotus ja punoitus kynnen taitteessa (akuutti paronykia) voivat viitata bakteeri-infektiolle, joka vaatii antibioottihoitoa eikä antifungaalista hoitoa. Jos käsikauppalääkkeet antifungaalisille hoidoille ovat epäonnistuneet 3-6 kuukauden johdonmukaisen käytön jälkeen, ammatillinen diagnoosi (sienitulehduksen etiologian vahvistamiseksi) ja reseptilääkitys tarjoavat merkittävästi korkeammat parannusasteet.

Kuinka AI-ihon analyysi voi auttaa arvioimaan kynnen muutoksia
Kynnen muutokset ovat yleisiä ja niillä on lukuisia mahdollisia syitä — on tärkeää selvittää, onko värimuutos tai paksuuntuminen johtunut sienitartunnasta, psoriasiksesta, vammasta tai muusta tilasta ennen kuukausien hoitoon sitoutumista. Skinscanner tarjoaa helposti saatavilla olevan alustavan arvion analysoimalla valokuvia vaikuttavista kynsistäsi, etsimällä piirteitä, jotka ovat johdonmukaisia onykomykoosin ja muiden kynsitilojen välillä. Ottamalla valokuvia kynsistäsi hoidon alussa ja kuukausittain, luot objektiivisen hoitovasteen tallennuksen, joka paljastaa hidasta, asteittaista parantumista, joka ei välttämättä ole ilmeistä päivittäisessä havainnoinnissa.
Koska varpaankynnen hoito kestää 12-18 kuukautta täydellisten tulosten saavuttamiseksi, valokuvallinen aikajana tarjoaa motivaatiota jatkaa hoitoa ja objektiivista näyttöä jaettavaksi terveydenhuollon tarjoajasi kanssa hoidon tehokkuuden arvioimiseksi. Skinscanner voi myös auttaa sinua seuraamaan merkkejä uusiutumisesta onnistuneen hoidon jälkeen — hienovaraiset varhaiset muutokset ovat helpompi havaita vertailuvalokuvissa kuin satunnaisessa tarkastelussa. Vaikka AI-analyysi ei voi korvata laboratoriovahvistusta sienitartunnasta, se tarjoaa arvokkaan seulontavaiheen, joka auttaa sinua päättämään, onko ammatillinen arviointi tarpeen ja tukee tehokasta hoidon seurantaa hoidon alkaessa.


