Mikä on dermatofibrooma?
Dermatofibrooma — tunnetaan myös nimellä hyvänlaatuinen kuituhistiotsytooma tai histiotsytooma cutis — on yleinen, hyvänlaatuinen ihokasvu, joka koostuu sekoituksesta fibroblasteja, kollageenia ja histiosyyttejä, ja joka muodostaa kiinteän, pyöreän kyhmyn dermiksessä. Nämä kasvaimet ovat yksi yleisimmistä ihovaurioista dermatologisessa käytännössä, ja ne muodostavat noin kolme prosenttia kaikista patologiseen analyysiin lähetetyistä ihonäytteistä. Dermatofibroomat esiintyvät tyypillisesti kiinteinä, pyöreinä tai soikeina kyhmyinä, joiden halkaisija on viidestä kymmeneen millimetriä, vaikka ne voivat toisinaan kasvaa kahteen senttimetriin tai suuremmaksi.
Ne tuntuvat pieneltä, kovalta napilta, joka on upotettu ihoon — selvästi kiinteämmältä kuin ympäröivä kudos. Yllä oleva iho voi olla ihonvärinen, vaaleanpunainen, punaruskea tai hyperpigmentoitunut, ja pinta on yleensä sileä, vaikka se saattaa olla hieman hilseilevä tai kiiltävä. Dermatofibroomat esiintyvät yleisimmin alaraajoissa, erityisesti sääressä ja reidessä, mutta ne voivat kehittyä mihin tahansa kehon osaan.
Ne ovat yleisempiä naisilla kuin miehillä, ja suurin osa esiintyy nuorilla ja keski-ikäisillä aikuisilla, jotka ovat 20–50-vuotiaita. Kasvaimet ovat tyypillisesti yksittäisiä — useamman esiintyminen on yleistä, mutta useat samanaikaiset dermatofibroomat voivat toisinaan liittyä immunosuppressioon. Kun dermatofibrooma on muodostunut, se on yleensä pysyvä ja vakaa, eikä se kasva merkittävästi eikä häviä itsestään.

Mitä dermatofibromat aiheuttavat?
Dermatofibromien tarkkaa syytä ei ole täysin selvitetty, mutta niiden uskotaan yleisesti edustavan reaktiivista kuituproliferaatiota — käytännössä arpimaisten kudosten liikakasvua — joka laukaistaan pienellä ihovammalla. Monet potilaat muistavat hyönteisen puraisun, piikin, lastun, pienen viillon tai follikuliitin kohdassa, jossa dermatofibrooma myöhemmin kehittyi, mikä tukee reaktiivisen etiologian teoriaa. Ajatuksena on, että pieni haava tai hyönteisen purema laukaisee paikallisen tulehdusreaktion, ja parantumisprosessin aikana fibroblastit ja muut solut lisääntyvät liikaa, tuottaen tiheän kuitukyhmy, joka pysyy pitkään alkuperäisen ärsykkeen häviämisen jälkeen.
Kuitenkin monet dermatofibroomat ilmestyvät ilman tunnistettavaa edeltävää traumaattista tapahtumaa, mikä viittaa siihen, että muita tekijöitä on mukana. Hormonaaliset vaikutukset saattavat vaikuttaa — naisten korkeampi esiintyvyys ja satunnainen esiintyminen tai suurentuminen raskauden aikana tukevat tätä hypoteesia. Myös immuunijärjestelmällä näyttää olevan rooli, sillä HIV-infektiosta, elinsiirroista tai immunosuppressiivisista lääkkeistä johtuvasta immunosuppressiosta kärsivillä henkilöillä on suurempi taipumus kehittää useita dermatofibromia.
Geneettinen alttius todennäköisesti esiintyy, sillä jotkut henkilöt kehittävät lukuisia dermatofibromia, kun taas toiset eivät kehitä niitä lainkaan huolimatta samankaltaisesta altistuksesta pienille ihovammoille. Solutasolla dermatofibromat sisältävät sekoituksen fibroblasteja, myofibroblasteja, histiosyyttejä ja tulehdussoluja, jotka on järjestetty tyypilliseen storiform (kierremäinen) kuvioon dermiksessä. Vaikeus ulottuu usein ihonalaisiin rasvakudoksiin ja vangitsee ympäröiviä kollageenikimppuja reunoillaan, mikä luo näille kyhmylle tyypillisen kiinteyden.

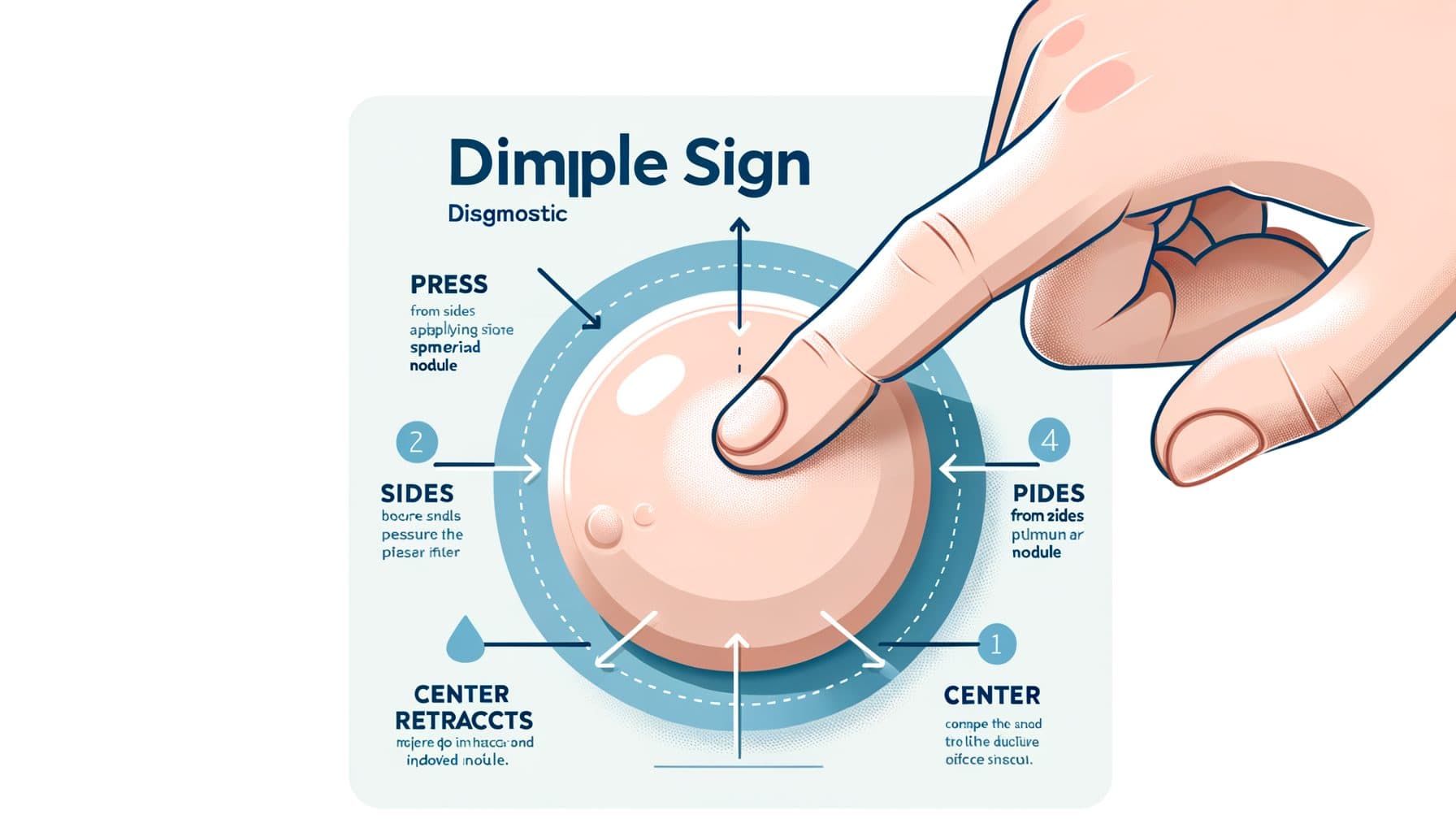
Dimple-merkki: Diagnostinen vihje
Dermatofibroman kaikkein erottuvin kliininen piirre on patognomooninen dimple-merkki — myös kutsuttu Fitzpatrick-merkiksi tai nappimerkkiksi. Kun puristat ihoa dermatofibroman päällä peukalon ja etusormen väliin, leesio tyypillisesti painuu sisäänpäin sen sijaan, että se pullistuu ulospäin kuten useimmat koholla olevat iholeesiot.!! Tämä tapahtuu, koska dermatofibromat ovat kiinnittyneet ympäröivään dermikseen kuitumaisilla, teltan kaltaisilla ulokkeillaan, ja sivusuuntainen puristus aiheuttaa leesion vetäytymisen aluskudokseen.
Dimple-merkki on niin tyypillinen, että se voi yksinään vahvistaa kliinisen diagnoosin useimmissa tapauksissa, vaikka se ei ole täysin spesifinen — harvinaiset pahanlaatuiset leesiot voivat toisinaan tuottaa samanlaisen merkin. Dimple-merkin lisäksi useat muut piirteet auttavat tunnistamaan dermatofibromia. Ne ovat huomattavan kiinteitä tunnusteltaessa — kovempia kuin ympäröivä iho ja useimmat muut hyvänlaatuiset iholeesiot.
Yllä oleva iho näyttää usein ruskehtavalta värimuutokselta, joka voi tummua auringonvalolle altistuttaessa. Dermatoskopiassa dermatofibromat näyttävät tyypillisen kuvion: keskellä valkoinen arpea muistuttava alue, jota ympäröi herkkä periferaalinen pigmenttiverkko, jota joskus kuvataan valkoiseksi läikäksi, jota ympäröi pitsimäinen ruskea rengas. Tämä kuvio eroaa melanokyttileesioissa nähdystä pigmenttiverkosta ja on tunnistettavissa koulutetuille kliinikoille. Dermatofibromien kiinnittyminen dermikseen on toinen erottava piirre — ne liikkuvat ihon mukana, kun liu'utat sitä aluskudoksen yli, mutta tuntuvat olevan kiinnittyneitä itse ihoon, toisin kuin lipoomat, jotka ovat vapaasti liikkuvia ihon pinnan alla.
Dermatofibrooma vs. Huolestuttavammat vauriot
Vaikka dermatofibromat ovat hyvänlaatuisia, useat huolestuttavammat tilat voivat jäljitellä niiden ulkonäköä ja ne on erotettava huolellisella arvioinnilla. Dermatofibrosarkooma protuberans (DFSP) on harvinainen, paikallisesti aggressiivinen pehmytkudostuumori, joka voi aluksi muistuttaa dermatofibromaa. DFSP on yleensä suurempi, kasvaa nopeammin ja sijaitsee usein vartalolla eikä jaloissa.
Toisin kuin dermatofibromat, DFSP ulottuu syvälle aluskudokseen ja taustalla olevaan faskiaan, sillä on korkeampi uusiutumisaste leikkauksen jälkeen ja se voi harvoin metastasoida. Mikä tahansa kyhmy, joka kasvaa yli kahden senttimetrin, suurenee jatkuvasti tai on kiinnittynyt syvempiin rakenteisiin, vaatii biopsian DFSP:n poissulkemiseksi.!! Melanooma voi toisinaan esiintyä kiinteänä, pigmentoituna kyhmynä, jota voidaan sekoittaa hyperpigmentoituneeseen dermatofibromaan.
Oireet, jotka viittaavat melanoomaan, sisältävät epäsymmetrian, epäsäännölliset reunat, värivaihtelun, mukaan lukien sinimustat tai punaiset sävyt, ja äskettäisen koon tai oireiden muutoksen. Dimple-merkki on tyypillisesti poissa melanoomassa. Basaalisolukarsinooma, erityisesti morfea- tai nodulaariset alatyyppinsä, voi esiintyä kiinteänä, ihonvärisenä kyhmynä.
Etsi helmiäisvalkoista laatua, telangiektasioita pinnalla ja dimple-merkin puuttumista. Merkelin solukarsinooma voi esiintyä kiinteänä, nopeasti kasvavana, punaisena tai violetina kyhmynä, usein auringolle altistuneella iholla vanhemmilla potilailla. Mikä tahansa ihokyhmyn, joka kasvaa nopeasti, muuttuu luonteenomaiseksi, on kivulias, vuotaa tai haavautuu, tulisi biopsioida riippumatta siitä, kuinka paljon se muistuttaa tyypillistä dermatofibromaa. Konteksti on tärkeä — kiinteä kyhmy immunosupressoidulla potilaalla tai henkilöllä, jolla on historia ihosyövästä, ansaitsee matalamman kynnyksen biopsialle.
Hoito: Milloin ja miten dermatofibroomat poistetaan
Koska dermatofibroomat ovat hyvänlaatuisia eivätkä aiheuta riskiä pahanlaatuiselle muutokselle, hoito ei ole lääketieteellisesti tarpeellista. Monet potilaat oppivat elämään dermatofibromoidensa kanssa, kun he ymmärtävät kasvun hyvänlaatuisen luonteen. Kuitenkin poistamista saatetaan haluta useista syistä: kosmeettiset huolenaiheet, erityisesti näkyvillä alueilla kuten sääri- tai käsivarsilla; toistuva ärsytys parranajosta, vaatteiden hankauksesta tai toistuvasta traumasta; jatkuva arkuus tai kipu (jotkut dermatofibroomat ovat epämukavia painettaessa); diagnostinen epävarmuus, jolloin biopsia on tarpeen huolestuttavan leesion poissulkemiseksi; tai merkittävä potilaan ahdistus huolimatta rauhoittamisesta.
Täydellinen kirurginen poisto on lopullinen hoito, mutta siihen liittyy tärkeä varoitus: koska dermatofibroomat ulottuvat syvälle dermikseen ja joskus ihonalaisiin rasvakudoksiin, täydellinen poisto vaatii melko syvälle leikkaamista, mikä johtaa kirurgiseen arpeen, joka saattaa olla kosmeettisesti huomattavampi kuin alkuperäinen leesi — erityisesti jaloissa, joissa arpien parantuminen on yleensä hitaampaa ja näkyvämpää. Potilaille tulisi antaa tietoa tästä kauppatavasta ennen toimenpiteen aloittamista. Parranajopoisto (tangential removal) poistaa näkyvän osan dermatofibromasta tasaisesti tai juuri ihon pinnan alapuolelta, jättäen tasaisemman arven.
Kuitenkin, koska syvempi osa jää jäljelle, uusiutumisasteet ovat korkeammat — raportoitu 20 prosenttia tai enemmän. Kryoterapia nestemäisellä typellä voi tasoittaa dermatofibromia, mutta harvoin poistaa niitä kokonaan ja saattaa jättää hypopigmentoituneita jälkiä. Laserhoitoa on käytetty vaihtelevalla menestyksellä. Useimmille potilaille käytännöllinen lähestymistapa on tarkkailu rauhoittamisen kanssa, varaten poistamisen oireileville, diagnostisesti epävarmoille tai merkittävää kosmeettista haittaa aiheuttaville leesioille.

Kuinka AI-ihon analyysi voi auttaa
Kovien kyhmyjen havaitseminen iholla herättää ymmärrettävästi kysymyksiä ja joskus ahdistusta. Onko se vain harmiton dermatofibrooma, vai voisiko se olla jotain vakavampaa? Skinscanner tarjoaa välitöntä AI-pohjaista analyysiä, kun otat valokuvan huolestuttavasta ihon kyhmystä, arvioiden ominaisuuksia kuten väri, muoto, reunan piirteet ja pinnan rakenne auttaakseen määrittämään, onko leesi hyvänlaatuinen dermatofibrooma vai osoittaako se piirteitä, jotka vaativat ammatillista arviointia.
AI voi tunnistaa dermatofibromille tyypillisiä kuvioita — ruskehtava värimuutos, symmetrinen pyöreä muoto ja sileä pinta — ja erottaa ne huolestuttavammista leesioista, kuten dermatofibrosarkooma protuberansista tai melanoomasta. Useita dermatofibromia omaaville Skinscanner auttaa seuraamaan olemassa olevia leesioita muutosten varalta ja tunnistamaan uusia kasvuja, jotka poikkeavat vakiintuneesta kuvasta. Vaikka tyypillistä dimple-merkkiä ei voida arvioida pelkästään valokuvauksen avulla, korkealaatuisessa valokuvassa tallennetut visuaaliset piirteet tarjoavat arvokasta diagnostista tietoa.
Skinscanner on erityisen hyödyllinen ensimmäisenä seulontatyökaluna yleisessä tilanteessa, jossa löydetään uusi kova kyhmy ja halutaan välitöntä ohjausta siitä, onko kiireellistä arviointia tarpeen. Se ei korvaa kliinistä tutkimusta — mikä tahansa kyhmy, joka kasvaa, muuttuu, on oireellinen tai huolestuttava huolimatta AI:n rauhoittamisesta, tulisi arvioida ihotautilääkärin toimesta, joka voi suorittaa palpaatiota, dermatoskopiaa ja biopsiaa tarpeen mukaan.


