Mis on onühhomükoos ja miks see nii levinud on?
Onühhomükoos — meditsiiniline termin seeninfektsiooniga küünte kohta — on põhjustatud dermatofüütseentest (kõige sagedamini Trichophyton rubrum ja Trichophyton mentagrophytes), pärmidest (eriti Candida liigid) ja mitte-dermatofüütsetest hallitusseentest. Dermatofüüdid moodustavad ligikaudu 90% varbaküünte infektsioonidest ja väiksema osa sõrmeküünte infektsioonidest. Seisund mõjutab ligikaudu 14% üldpopulatsioonist Põhja-Ameerikas ja Euroopas, kusjuures levimus suureneb vanusega järsult — peaaegu pooltel üle 70-aastastel inimestel on vähemalt üks mõjutatud küüs.
Varbaküüned on palju sagedamini mõjutatud kui sõrmeküüned (ligikaudu 80% juhtudest), kuna jalad veedavad rohkem aega soojas, niiskes keskkonnas (kingad ja sokid), mis soodustavad seente kasvu, neil on kätega võrreldes vähenenud vereringe (mis takistab immuunkaitset) ja nad puutuvad tõenäolisemalt kokku seentega saastunud pindadel. Riskitegurid hõlmavad vananemist (aeglasem küünte kasv, vähenenud vereringe, aastakümnete pikkune kokkupuude seentega), diabeeti (halvenenud immuunsus ja vereringe), perifeerset vaskulaarhaigust, immuunsupressiooni, jalaseent (tinea pedis, mis sageli on küünte infektsiooni allikaks), küünte trauma või kahjustust, töötamist märgades keskkondades ja ühiskasutatavate duššide või basseinide kasutamist. Geneetiline vastuvõtlikkus mängib samuti rolli — mõnes peres on märgatavalt kõrgem levimus, mis viitab pärilikule variatsioonile immuunvastuses dermatofüütidele.
Onühhomükoos on palju enamat kui kosmeetiline probleem: mõjutatud küüned võivad muutuda paksuks ja raskesti lõigatavaks, põhjustada valu kingade kandmisel, luua sissepääsupunkte bakteriaalsetele infektsioonidele (eriti ohtlik diabeetikutele) ja oluliselt mõjutada elukvaliteeti ja psühholoogilist heaolu. Diabeetikutel suurendab onühhomükoos jalahaavandite ja sekundaarsete infektsioonide riski, mis võivad lõpuks viia amputatsioonini.

Küüneseene tüübid: Infektsiooni mustrid
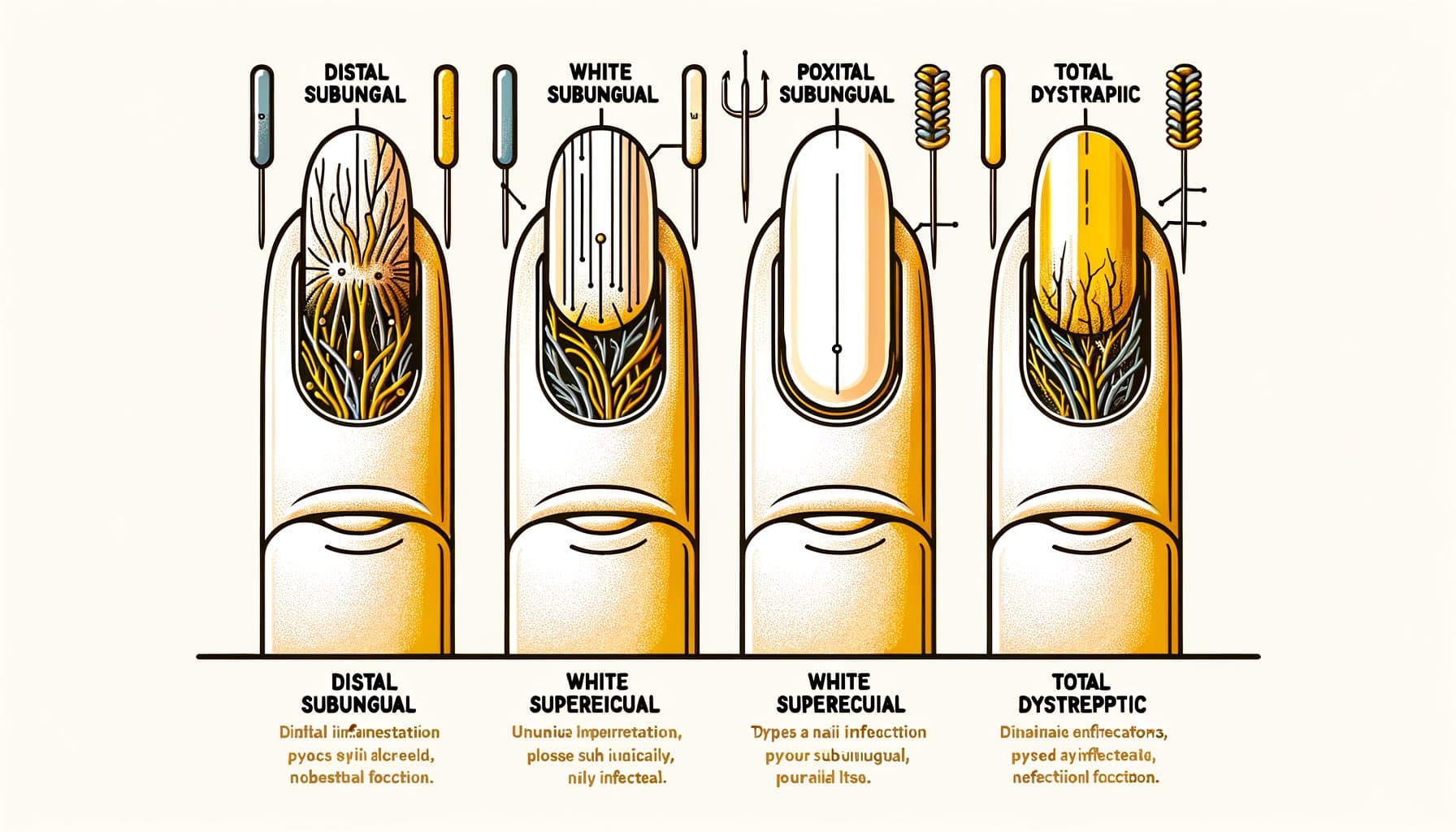
Onühhomükoos esineb mitmes erinevas kliinilises mustris, millest igaüks peegeldab erinevat seeninfektsiooni teed. Distal lateraalne subunguaalne onühhomükoos (DLSO) on kõige levinum tüüp, moodustades ligikaudu 75% juhtudest. Seen tungib küüne vaba serva alla (ots, mida lõikad) ja külgmiste küünevoltide alla, seejärel levib küünenahale.
Tunnusjooned on küüneotsa kollasus või pruunikas värvimuutus, mis levib aluse poole, subunguaalne praht (pudenev materjal, mis koguneb küüne alla) ja küüne järkjärguline paksenemine. Proksimaalne subunguaalne onühhomükoos (PSO) on suhteliselt haruldane tervetel inimestel, kuid on kõige levinum muster immuunsupresseeritud patsientidel, eriti HIV-ga. Seen siseneb läbi proksimaalse küünevolti (küünenaha lähedal) ja levib küüneotsa suunas — vastupidine suund DLSO-le.
Valge või läbipaistmatu ala, mis ilmub küünenaha lähedale muidu terve välimusega küünes, eriti nooremal inimesel, peaks tekitama kahtlusi immuunpuudulikkuse suhtes. Valge pindmine onühhomükoos (WSO) esineb valgete, kriidiste, rabedate laikudena küüne pinnal. Erinevalt teistest tüüpidest, kus seen tungib sügavale küüne sisse või alla, hõlmab WSO seenkolonisatsiooni küüneplaadi välispinnal.
See muudab selle kõige kergemini ravitavaks tüübiks — paiksed seenevastased ained võivad otse infektsiooni jõuda. Kokkuvõttes düstroofiline onühhomükoos (TDO) esindab haiguse lõppstaadiumit, kus kogu küüs on paksenenud, mureneb ja hävinenud seeninfektsiooni tõttu. TDO võib areneda mis tahes ülaltoodud alatüübi progresseerumisel, kui seda ei ravita kuude või aastate jooksul.
Kandidaalne onühhomükoos on peamiselt põhjustatud Candida liikidest ja mõjutab sagedamini sõrmeküüsi, eriti inimestel, kes puutuvad pidevalt kokku niiskusega (nõudepesijad, baarmenid, pesutöötajad). See hõlmab sageli proksimaalset ja külgmist küünevolti koos kaasneva turse ja valulikkusega (paronühhia). Mustri täpne tuvastamine aitab suunata ravivalikuid ja võib anda vihjeid tervisliku seisundi kohta.
Diagnoos: Miks on kinnitamine enne ravi oluline
Oluline põhimõte onühhomükoosi juhtimisel on diagnoosi kinnitamine enne ravi alustamist — eriti suukaudse seenevastase ravi puhul. Kuni 50% düstroofsetest (ebanormaalse välimusega) küüntest ei ole tegelikult põhjustatud seeninfektsioonist. Tingimused, mis jäljendavad onühhomükoosi, hõlmavad küünepsoriaasi (üks levinumaid jäljendajaid, põhjustades lohke, värvimuutust ja paksenemist), küünte trauma (korduv mikrotrauma kitsastest kingadest või jooksmisest), küünte samblik planus, melanonyhia (tume küüne värvimuutus melaniinist) ja küünte muutused dermatiidi või halva vereringe tõttu.
Mitte-seeninfektsiooniga küüneseisundi ravi kuude pikkuse seenevastase ravimiga on ebaefektiivne, kallis ja seab teid tarbetutele ravimite kõrvaltoimetele. Diagnostilised meetodid hõlmavad kaaliumhüdroksiidi (KOH) preparaati, kus küünekraapimised lahustatakse KOH lahuses ja uuritakse mikroskoobi all seenielementide suhtes — tulemused on saadaval mõne minuti jooksul, tundlikkus ligikaudu 70-80%. Seenekultuur hõlmab küünekildude või kraapimiste saatmist laborisse konkreetse organismi tuvastamiseks — tulemused võtavad aega 3-6 nädalat, kuid pakuvad liigi tuvastamist, mis võib suunata ravivalikut.
Küünekildude histoloogiline PAS (perioodiline happe-Schiff) värvimine on kõrgeima tundlikkusega (üle 90%) ja võtab aega 1-2 päeva. PCR-põhine molekulaarne testimine on uuem, kiirem ja väga tundlik, kuid mitte universaalselt kättesaadav. Negatiivne KOH või kultuur ei välista lõplikult onühhomükoosi (valenegatiivid on tavalised), seega võib olla vaja kordustestimist või alternatiivseid meetodeid, kui kliiniline kahtlus püsib kõrge. Seevastu positiivne laboritulemus koos sobiva kliinilise välimusega annab kindluse alustada pikaajalist ravikuuri, teades, et diagnoos on õige.

Ravi: Suukaudne vs paikne ja realistlikud ootused
Onühhomükoosi ravi nõuab kannatlikkust ja realistlikke ootusi — isegi kõige tõhusamate ravimeetoditega on täielikud paranemismäärad kaugel 100%-st ja nähtav paranemine on aeglane, kuna terve küüs peab kasvama, et asendada kahjustatud küüs. Varbaküüned kasvavad ligikaudu 1-2 mm kuus, mis tähendab, et täielik varbaküüne asendamine võtab aega 12-18 kuud. Sõrmeküüned kasvavad kiiremini (3-4 mm/kuus) täieliku asendamisega 6-9 kuuga.
Suukaudsed seenevastased ravimid on kõige tõhusam ravi mõõduka kuni raske onühhomükoosi korral. Terbinafiin (Lamisil) on dermatofüütinfektsioonide kuldstandard, mida võetakse iga päev 6 nädalat (sõrmeküüned) või 12 nädalat (varbaküüned), mükoloogilise paranemismääraga 70-80% ja täieliku paranemismääraga 38-50%. See on üldiselt hästi talutav, kuid nõuab algtaseme ja perioodilist maksafunktsiooni jälgimist, kuna harva esineb hepatotoksilisust.
Levinud kõrvaltoimed hõlmavad seedetrakti häireid, maitsehäireid ja peavalu. Itrakonasool (Sporanox) on alternatiiv, mida sageli kasutatakse impulssannustamisel (üks nädal sisse, kolm nädalat välja, korratakse 2-3 tsüklit), tõhusam laiemale seenespektrile, sealhulgas Candida. Sellel on rohkem ravimite koostoimeid kui terbinafiinil ja see nõuab maksa jälgimist.
Flukonasooli kasutatakse mõnikord märgistuseväliselt iganädalase annustamisega pikema aja jooksul. Paiksed ravimeetodid on enamiku onühhomükoosi tüüpide puhul vähem tõhusad kui suukaudsed ravimid, kuna küüneplaat toimib barjäärina, mis takistab ravimi tungimist küünepõhja ja maatriksisse, kus infektsioon asub. Tsiklopiroksi küünelakk (Penlac) oli esimene FDA poolt heaks kiidetud paikne ravim, millel on tagasihoidlikud paranemismäärad ligikaudu 5-10%.
Efinakonasool (Jublia) ja tavaborool (Kerydin) on uuemad paiksed lahused, millel on parem tungimine ja paranemismäärad ligikaudu 15-20%. Paiksed ravimeetodid sobivad kõige paremini kergete, varajaste infektsioonide, valge pindmise onühhomükoosi, patsientide jaoks, kes ei saa võtta suukaudseid seenevastaseid ravimeid ravimite koostoimete või maksaprobleemide tõttu, ja suukaudse ravi lisandina, et parandada paranemismäärasid. Kombineeritud ravi (suukaudne pluss paikne) saavutab kõrgemad paranemismäärad kui kumbki üksi.
Mehaaniline eemaldamine — paksu, düstroofilise küüne professionaalne lõikamine ja õhendamine — parandab nii paikse ravimi tungimist kui ka kosmeetilist välimust pikaajalise raviprotsessi ajal. Laserteraapiat on agressiivselt turustatud, kuid tõendid efektiivsuse kohta on piiratud ja ebajärjekindlad, enamik hästi kavandatud uuringuid näitavad tagasihoidlikku või puuduvat kasu platseeboga võrreldes.
Ennetamine: Seene tagasituleku vältimine
Rekurrentsimäärad pärast edukat onühhomükoosi ravi on kõrged — hinnanguliselt 10-50% mitme aasta jooksul —, muutes ennetamise oluliseks pikaajaliseks strateegiaks. Kõige olulisemad ennetusmeetmed on suunatud keskkonnatingimustele, mida seened ära kasutavad. Hoia jalad kuivad: vaheta sokke iga päev (sagedamini, kui jalad higistavad tugevalt), vali niiskust imavad sünteetilised või villased sokid puuvilla asemel, vaheta kingi iga päev, et need saaksid täielikult kuivada, ja kasuta kingades seenevastast pulbrit või spreid.
Ravi jalaseent kiiresti ja täielikult, kuna tinea pedis on kõige levinum küüneseene allikas — seen levib nakatunud nahalt varvaste vahel küünepõhja. Kaitse jalgu ühiskasutatavates märgades piirkondades: kanna sandaale või veejalatseid jõusaali duširuumides, riietusruumides, basseiniäärsetel aladel ja hotellivannitubades. Säilita korralik küünehügieen: lõika küüsi sirgelt (ära ümarda nurki, mis loob seenesissepääsuks ruumi), hoia küüned lühikesed, ära jaga küünekäärid või viile ja steriliseeri tööriistu kasutuskordade vahel piiritusega.
Vältida küünte traumat: kanna korralikult istuvaid kingi piisava varbaruumiga, lõika küüsi regulaarselt, et vältida nende kinni jäämist sokkidesse, ja kaitse varbaküüsi spordi ja füüsilise tegevuse ajal. Lahenda võimalusel aluseks olevad riskitegurid: optimeeri veresuhkru kontroll diabeedi korral, aruta oma arstiga immuunsupressiivsete ravimite kohandusi ja paranda perifeerset vereringet regulaarse treeningu kaudu. Mõned dermatoloogid soovitavad profülaktilist paikse seenevastase aine pealekandmist varem nakatunud küüntele pärast ravi lõppu — seenevastase küünelaki või lahuse iganädalane pealekandmine võib vältida uuesti nakatumist.
Kroonilise, korduva onühhomükoosiga inimestel võib olla vaja perioodilisi suukaudse seenevastase ravimi kuure. Hoides küünetööriistu puhtana, vältides jagatud pediküürivahendeid salongides (võta enda omad kaasa või veendu, et neid korralikult steriliseeritakse) ja ravides kõiki leibkonnaliikmeid, kellel on seeninfektsioonid, samal ajal välditakse uuesti nakatumist jagatud pindadelt.

Millal pöörduda arsti poole küünte muutuste osas
Mitte iga värvunud või paks küüs ei ole seeninfektsioon ja professionaalne hindamine on oluline enne ravi alustamist. Pöördu tervishoiutöötaja poole, kui märkad küünte värvuse progresseeruvat muutust (kollasus, pruunistumine või valged laigud), paksenemist, mis muudab lõikamise raskeks, küüne serva murenemist või rabedust, küüne eraldumist küünepõhjast või valu mõjutatud küünes. Diabeetikud peaksid küünte muutuste korral kiiresti hindamisele pöörduma, kuna onühhomükoos suurendab nende riski sekundaarsete bakteriaalsete infektsioonide ja jalahaavandite tekkeks.
Kui sul on varem olnud edukalt ravitud küüneseen ja märkad varajasi kordumise märke, on varajane sekkumine tõhusam kui oodata, kuni infektsioon muutub püsivaks. Tume triip või riba küünes (melanonyhia) vajab kiiret hindamist, et välistada subunguaalne melanoom — see on eriti oluline, kui triip on uus, järk-järgult laienev või seotud küüne deformatsiooni või periunguaalse pigmentatsiooniga (Hutchinsoni märk). Valu, turse ja punetus küünevolti ümber (äge paronühhia) võivad viidata bakteriaalsele infektsioonile, mis vajab antibiootikumravi, mitte seenevastast ravi. Kui käsimüügist saadavad seenevastased ravimid on ebaõnnestunud pärast 3-6 kuud järjepidevat kasutamist, pakub professionaalne diagnoos (seeninfektsiooni kinnitamiseks) ja retseptiravimid oluliselt kõrgemaid paranemismäärasid.

Kuidas AI nahaanalüüs saab aidata küünte muutuste hindamisel
Küünte muutused on tavalised ja neil on palju võimalikke põhjuseid — määramine, kas värvunud või paksenenud küüs on tingitud seeninfektsioonist, psoriaasist, traumast või mõnest muust seisundist, on oluline esimene samm enne kuude pikkuse ravi alustamist. Skinscanner pakub ligipääsetavat esialgset hindamist, analüüsides sinu mõjutatud küünte fotosid omaduste osas, mis on kooskõlas onühhomükoosiga või teiste küüneseisunditega. Pildistades oma küüsi ravi alguses ja igakuiste intervallidega, lood objektiivse ülevaate ravivastusest, mis näitab aeglast, järkjärgulist paranemist, mis ei pruugi igapäevases vaatlemises ilmneda.
Arvestades, et varbaküünte ravi võtab 12-18 kuud, et näidata täielikke tulemusi, pakub fototimeline motivatsiooni ravi jätkamiseks ja objektiivseid tõendeid, mida jagada oma tervishoiuteenuse osutajaga ravi efektiivsuse hindamisel. Skinscanner aitab sul jälgida ka kordumise märke pärast edukat ravi — peened varajased muutused on kergemini tuvastatavad võrdlevatel fotodel kui juhuslikul vaatlusel. Kuigi AI analüüs ei saa asendada seeninfektsiooni laboratoorset kinnitamist, pakub see väärtuslikku sõelumisetappi, mis aitab sul otsustada, kas professionaalne hindamine on vajalik, ja toetab tõhusat ravi jälgimist, kui ravi algab.


