O Que É Onicomicose e Por Que É Tão Comum?
Onicomicose — o termo médico para infecção fúngica nas unhas — é causada por fungos dermatófitos (mais comumente Trichophyton rubrum e Trichophyton mentagrophytes), leveduras (particularmente espécies de Candida) e mofos não dermatófitos. Os dermatófitos representam aproximadamente 90% das infecções nas unhas dos pés e uma proporção menor das infecções nas unhas das mãos. A condição afeta cerca de 14% da população geral na América do Norte e na Europa, com a prevalência aumentando acentuadamente com a idade — quase metade das pessoas acima de 70 anos tem pelo menos uma unha afetada.
As unhas dos pés são afetadas com muito mais frequência do que as unhas das mãos (aproximadamente 80% dos casos) porque os pés passam mais tempo em ambientes quentes e úmidos (sapatos e meias) que favorecem o crescimento fúngico, têm circulação sanguínea reduzida em comparação com as mãos (impedindo a defesa imunológica) e são mais propensos a encontrar fungos em superfícies contaminadas. Fatores de risco incluem idade avançada (crescimento mais lento das unhas, circulação reduzida, décadas de exposição a fungos), diabetes (imunidade e circulação comprometidas), doença vascular periférica, imunossupressão, pé de atleta (tinea pedis, que muitas vezes serve como fonte de infecção nas unhas), trauma ou dano nas unhas, trabalho em ambientes úmidos e uso de chuveiros ou piscinas comunitárias. A suscetibilidade genética também desempenha um papel — algumas famílias têm uma prevalência marcadamente maior, sugerindo variações herdadas na resposta imunológica aos dermatófitos.
A onicomicose é muito mais do que uma preocupação estética: unhas afetadas podem se tornar grossas e difíceis de aparar, causar dor ao usar sapatos, criar pontos de entrada para infecções bacterianas (particularmente perigosas para diabéticos) e impactar significativamente a qualidade de vida e o bem-estar psicológico. Em pacientes diabéticos, a onicomicose aumenta o risco de úlceras nos pés e infecções secundárias que podem, em última instância, levar à amputação.

Tipos de Fungo nas Unhas: Padrões de Infecção
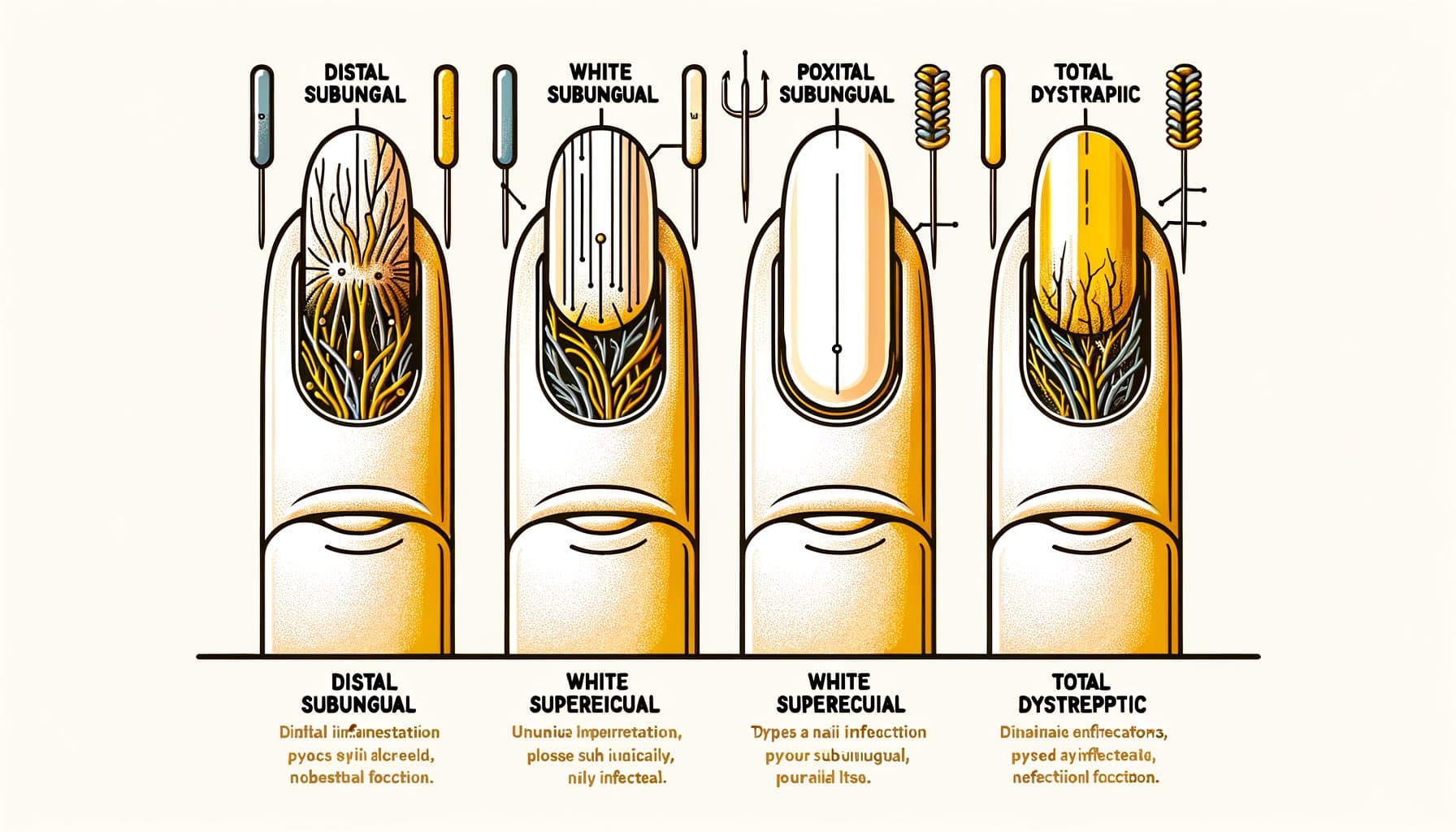
A onicomicose apresenta vários padrões clínicos distintos, cada um refletindo uma rota diferente de invasão fúngica. A onicomicose subungual distal lateral (DLSO) é o tipo mais comum, representando aproximadamente 75% dos casos. O fungo invade sob a borda livre da unha (a ponta que você aparar) e os pregas laterais da unha, espalhando-se em direção à cutícula.
As características são descoloração amarelada ou acastanhada começando na ponta da unha e progredindo em direção à base, detritos subunguais (material esfarelado acumulando-se sob a unha) e espessamento gradual da unha. A onicomicose subungual proximal (PSO) é relativamente incomum em indivíduos saudáveis, mas é o padrão mais comum em pacientes imunocomprometidos, particularmente aqueles com HIV. O fungo entra pela prega proximal da unha (perto da cutícula) e se espalha em direção à ponta da unha — na direção oposta da DLSO.
Uma área branca ou opaca aparecendo perto da cutícula em uma unha que de outra forma parece saudável, particularmente em uma pessoa mais jovem, deve levantar suspeitas de comprometimento imunológico. A onicomicose superficial branca (WSO) se apresenta como manchas brancas, calcárias e frágeis na superfície da unha. Ao contrário de outros tipos onde o fungo invade profundamente ou sob a unha, a WSO envolve a colonização fúngica da superfície externa da placa ungueal.
Isso a torna o tipo mais fácil de tratar — antifúngicos tópicos podem alcançar diretamente a infecção. A onicomicose distrofia total (TDO) representa a doença em estágio terminal onde toda a unha está espessada, esfarelando e destruída pela infecção fúngica. A TDO pode se desenvolver como a progressão de qualquer um dos subtipos acima deixados sem tratamento ao longo de meses a anos.
A onicomicose candidiásica é causada principalmente por espécies de Candida e afeta mais comumente as unhas das mãos, particularmente em indivíduos com exposição crônica à umidade (lavadores de pratos, bartenders, trabalhadores de lavanderia). Frequentemente envolve as pregas proximais e laterais da unha com inchaço e sensibilidade associados (paroníquia). A identificação precisa do padrão ajuda a orientar as decisões de tratamento e pode fornecer pistas sobre o estado de saúde subjacente.
Diagnóstico: Por Que a Confirmação É Importante Antes do Tratamento
Um princípio importante no manejo da onicomicose é confirmar o diagnóstico antes de se comprometer com o tratamento — especialmente o tratamento antifúngico oral. Até 50% das unhas distrofias (com aparência anormal) não são realmente causadas por infecção fúngica.!! Condições que imitam a onicomicose incluem psoríase ungueal (um dos mimetizadores mais comuns, causando depressões, descoloração e espessamento), trauma ungueal (microtraumas repetidos de sapatos apertados ou corrida), líquen plano da unha, melanoniquia (descoloração escura da unha devido à melanina) e alterações ungueais de dermatite ou má circulação.
Tratar uma condição ungueal não fúngica com meses de medicação antifúngica é ineficaz, caro e expõe você a efeitos colaterais desnecessários dos medicamentos. Os métodos diagnósticos incluem a preparação de hidróxido de potássio (KOH), onde as raspagens da unha são dissolvidas em solução de KOH e examinadas sob um microscópio em busca de elementos fúngicos — resultados disponíveis em minutos, sensibilidade de aproximadamente 70-80%. A cultura fúngica envolve enviar cortes ou raspagens da unha para um laboratório identificar o organismo específico — os resultados levam de 3 a 6 semanas, mas fornecem identificação da espécie que pode orientar a escolha do tratamento.
A coloração PAS (ácido periódico-Schiff) de cortes de unha examinados histologicamente tem a maior sensibilidade (mais de 90%) e leva de 1 a 2 dias. O teste molecular baseado em PCR é mais novo, mais rápido e altamente sensível, mas não está universalmente disponível. Um resultado negativo de KOH ou cultura não exclui definitivamente a onicomicose (falsos negativos são comuns), portanto, testes repetidos ou métodos alternativos podem ser necessários se a suspeita clínica permanecer alta. Por outro lado, um resultado laboratorial positivo combinado com uma aparência clínica compatível fornece a confiança para iniciar um curso de tratamento prolongado sabendo que o diagnóstico está correto.

Tratamento: Oral vs. Tópico e Expectativas Realistas
O tratamento da onicomicose requer paciência e expectativas realistas — mesmo com os tratamentos mais eficazes, as taxas de cura completas estão longe de 100%, e a melhoria visível é lenta porque a unha saudável deve crescer para substituir a unha danificada. As unhas dos pés crescem a aproximadamente 1-2 mm por mês, o que significa que a substituição completa da unha do pé leva de 12 a 18 meses. As unhas das mãos crescem mais rápido (3-4 mm/mês) com substituição total em 6-9 meses.
Medicamentos antifúngicos orais são o tratamento mais eficaz para onicomicose moderada a severa. A terbinafina (Lamisil) é o padrão ouro para infecções por dermatófitos, tomada diariamente por 6 semanas (unhas das mãos) ou 12 semanas (unhas dos pés), com taxas de cura micológica de 70-80% e taxas de cura completa de 38-50%. Geralmente é bem tolerada, mas requer monitoramento da função hepática basal e periódica, pois casos raros de hepatotoxicidade ocorrem.
Efeitos colaterais comuns incluem desconforto gastrointestinal, distúrbio do paladar e dor de cabeça. O itraconazol (Sporanox) é uma alternativa, frequentemente usado em dosagem em pulso (uma semana de uso, três semanas sem, repetido por 2-3 ciclos), eficaz contra uma gama mais ampla de fungos, incluindo Candida. Tem mais interações medicamentosas do que a terbinafina e requer monitoramento hepático.
O fluconazol é às vezes usado off-label em dosagens semanais por períodos prolongados. Tratamentos tópicos são menos eficazes do que medicamentos orais para a maioria dos tipos de onicomicose porque a placa ungueal atua como uma barreira que impede a penetração do medicamento na cama ungueal e matriz onde a infecção reside. O esmalte de unha ciclopirox (Penlac) foi o primeiro tratamento tópico aprovado pelo FDA, com taxas de cura modestas de aproximadamente 5-10%.
Efinaconazol (Jublia) e tavaborole (Kerydin) são soluções tópicas mais novas com melhor penetração e taxas de cura de aproximadamente 15-20%. Tratamentos tópicos são mais apropriados para infecções leves e iniciais, onicomicose superficial branca, pacientes que não podem tomar antifúngicos orais devido a interações medicamentosas ou preocupações hepáticas, e como complementos à terapia oral para melhorar as taxas de cura. A terapia combinada (oral mais tópico) alcança taxas de cura mais altas do que qualquer um dos tratamentos isoladamente.
O desbridamento mecânico — ter a unha distrofia grossa aparada e afinada profissionalmente — melhora tanto a penetração do medicamento tópico quanto a aparência estética durante o longo processo de tratamento. O tratamento a laser foi comercializado agressivamente, mas as evidências de eficácia permanecem limitadas e inconsistentes, com a maioria dos estudos bem projetados mostrando benefícios modestos ou nenhum em relação ao placebo.
Prevenção: Impedindo Que o Fungo Retorne
As taxas de recorrência após o tratamento bem-sucedido da onicomicose são altas — estimadas em 10-50% ao longo de vários anos — tornando a prevenção uma estratégia essencial a longo prazo. As medidas preventivas mais importantes visam as condições ambientais que os fungos exploram. Mantenha os pés secos: troque as meias diariamente (mais frequentemente se os pés suarem muito), escolha meias sintéticas ou de lã que absorvem a umidade em vez de algodão, alterne os sapatos diariamente para permitir que sequem completamente entre os usos e use pó ou spray antifúngico nos sapatos.
Trate o pé de atleta prontamente e completamente, pois a tinea pedis é a fonte mais comum de infecção fúngica nas unhas — o fungo se espalha da pele infectada entre os dedos para a cama ungueal. Proteja os pés em áreas úmidas comunitárias: use sandálias ou sapatos aquáticos em chuveiros de academia, vestiários, bordas de piscina e banheiros de hotel. Mantenha a higiene adequada das unhas: apare as unhas retas (não arredonde os cantos, o que cria espaços para a entrada de fungos), mantenha as unhas curtas, não compartilhe cortadores ou lixas de unha e esterilize as ferramentas entre os usos com álcool.
Evite trauma nas unhas: use sapatos adequados com espaço suficiente para os dedos, apare as unhas regularmente para evitar que fiquem presas nas meias e proteja as unhas dos pés durante esportes e atividades físicas. Aborde os fatores de risco subjacentes sempre que possível: otimize o controle da glicose no diabetes, discuta ajustes na medicação imunossupressora com seu médico e melhore a circulação periférica por meio de exercícios regulares. Alguns dermatologistas recomendam a aplicação profilática de antifúngico tópico em unhas previamente infectadas após a conclusão do tratamento — a aplicação semanal de esmalte ou solução antifúngica pode prevenir reinfecções.
Para indivíduos com onicomicose crônica e recorrente, cursos periódicos de medicação antifúngica oral podem ser necessários. Manter as ferramentas de unha sanitizadas, evitar instrumentos de pedicure compartilhados em salões (traga os seus ou garanta a esterilização adequada) e tratar todos os membros da família com infecções fúngicas simultaneamente previne reinfecções a partir de superfícies compartilhadas.

Quando Consultar um Médico Sobre Alterações nas Unhas
Nem toda unha descolorida ou espessa é fúngica, e a avaliação profissional é importante antes de iniciar o tratamento. Consulte um profissional de saúde se você notar descoloração progressiva da unha (amarelamento, escurecimento ou manchas brancas), espessamento que dificulta o corte, esfarelamento ou fragilidade da borda da unha, separação da unha do leito ungueal ou dor na unha afetada. Pacientes diabéticos devem buscar avaliação prontamente para quaisquer alterações ungueais, pois a onicomicose aumenta o risco de infecção bacteriana secundária e úlceras nos pés.
Se você já teve fungo na unha tratado com sucesso e notar sinais precoces de recorrência, a intervenção precoce é mais eficaz do que esperar que a infecção se estabeleça. Uma faixa ou banda escura na unha (melanoniquia) requer avaliação urgente para descartar melanoma subungueal — isso é especialmente importante se a faixa for nova, estiver progressivamente alargando ou associada a deformidade da unha ou pigmentação periungueal (sinal de Hutchinson).!! Dor, inchaço e vermelhidão ao redor do sulco ungueal (paroníquia aguda) podem indicar infecção bacteriana que requer tratamento antibiótico em vez de terapia antifúngica. Se tratamentos antifúngicos de venda livre falharem após 3-6 meses de uso consistente, o diagnóstico profissional (para confirmar a etiologia fúngica) e o tratamento prescrito oferecem taxas de cura significativamente mais altas.

Como a Análise de Pele por IA Pode Ajudar a Avaliar Alterações nas Unhas
Alterações nas unhas são comuns e têm inúmeras causas potenciais — determinar se uma unha descolorida ou espessada é devido a infecção fúngica, psoríase, trauma ou outra condição é o primeiro passo essencial antes de se comprometer com meses de tratamento. O Skinscanner fornece uma avaliação preliminar acessível analisando fotografias de suas unhas afetadas em busca de características consistentes com onicomicose versus outras condições ungueais. Ao fotografar suas unhas no início do tratamento e em intervalos mensais, você cria um registro objetivo da resposta ao tratamento que revela uma melhoria lenta e gradual que pode não ser aparente na observação diária.
Dado que o tratamento das unhas dos pés leva de 12 a 18 meses para mostrar resultados completos, ter uma linha do tempo fotográfica fornece motivação para continuar o tratamento e evidências objetivas para compartilhar com seu profissional de saúde ao avaliar a eficácia do tratamento. O Skinscanner também pode ajudá-lo a monitorar sinais de recorrência após o tratamento bem-sucedido — mudanças sutis precoces são mais fáceis de detectar em fotografias comparativas do que em inspeções casuais. Embora a análise por IA não possa substituir a confirmação laboratorial da infecção fúngica, ela fornece uma etapa de triagem valiosa que ajuda você a decidir se uma avaliação profissional é justificada e apoia o monitoramento eficaz do tratamento uma vez que a terapia começa.


