Mi az a dermatofibroma?
A dermatofibroma — más néven jóindulatú rostos hisztiocitóma vagy hisztiocitóma cutis — egy gyakori, jóindulatú bőrnövekedés, amely fibroblasztok, kollagén és hisztiociták keverékéből áll, és egy kemény, kerek csomót képez a dermisben. Ezek a növekedések a leggyakrabban előforduló bőrelváltozások közé tartoznak a bőrgyógyászati gyakorlatban, a patológiai elemzésre küldött összes bőrminta körülbelül három százalékát teszik ki. A dermatofibromák jellemzően kemény, kerek vagy ovális csomókként jelennek meg, amelyek átmérője öt-tíz milliméter között változik, bár néha elérhetik a két centimétert vagy nagyobbat is.
Olyanok, mint egy kis, kemény gomb, amely a bőrbe van ágyazva — határozottan keményebb, mint a környező szövet. A fölötte lévő bőr lehet bőrszínű, rózsaszín, vörösbarna vagy hiperpigmentált, és a felülete általában sima, bár lehet, hogy enyhén pikkelyes vagy fényes. A dermatofibromák leggyakrabban az alsó végtagokon, különösen a sípcsontokon és a combokon fordulnak elő, bár bárhol megjelenhetnek a testen.
Nők körében gyakoribbak, mint férfiak, a legtöbb fiatal és középkorú felnőttnél 20 és 50 éves kor között jelenik meg. A növekedések jellemzően egyediek — több mint egy jelenléte gyakori, de a több, egyidejű dermatofibroma néha immunoszuppresszióval is összefüggésbe hozható. Miután kialakultak, a dermatofibromák általában tartósak és stabilak, nem nőnek jelentősen, és nem oldódnak meg spontán módon.

Mi okozza a dermatofibromákat?
A dermatofibromák pontos oka még nem teljesen tisztázott, de széles körben úgy vélik, hogy ezek egy reaktív fibrózus proliferációt képviselnek — lényegében egy hegszerű szövet túlnövekedését —, amelyet kisebb bőr sérülés vált ki. Sok páciens emlékszik egy rovarcsípésre, tövisre, szilánkra, kisebb vágásra vagy folliculitára azon a helyen, ahol később dermatofibroma alakult ki, ami alátámasztja a reaktív etiológiai elméletet. Az a gondolat, hogy egy kisebb seb vagy rovarcsípés helyi gyulladásos választ vált ki, és a gyógyulási folyamat során a fibroblasztok és más sejtek túlzottan proliferálnak, sűrű fibrózus szövetcsomót hozva létre, amely sokáig megmarad az eredeti inger megszűnése után.
Azonban sok dermatofibroma olyan helyeken jelenik meg, ahol nem volt azonosítható előző trauma, ami arra utal, hogy további tényezők is szerepet játszanak. A hormonális hatások is hozzájárulhatnak — a nők körében magasabb előfordulás és a terhesség alatti időszakos megjelenés vagy növekedés ezt a hipotézist támasztja alá. Az immunrendszer is szerepet játszik, mivel az HIV-fertőzésből, szervátültetésből vagy immunoszuppresszív gyógyszerekből származó immunoszuppresszióval rendelkező egyének nagyobb valószínűséggel fejlesztenek ki több dermatofibromát.
Valószínűleg genetikai hajlam is létezik, mivel egyes egyének számos dermatofibromát fejlesztenek, míg mások soha nem alakulnak ki, annak ellenére, hogy hasonló bőr sérüléseknek vannak kitéve. Sejtszinten a dermatofibromák fibroblasztok, myofibroblasztok, hisztociták és gyulladásos sejtek keverékét tartalmazzák, amelyek a dermisben jellegzetes storiform (csavart) mintázatban helyezkednek el. A lézió gyakran kiterjed a bőr alatti zsírszövetre, és a perifériáján körülfogja a kollagén kötegeket, létrehozva a csomókra jellemző szilárdságot.

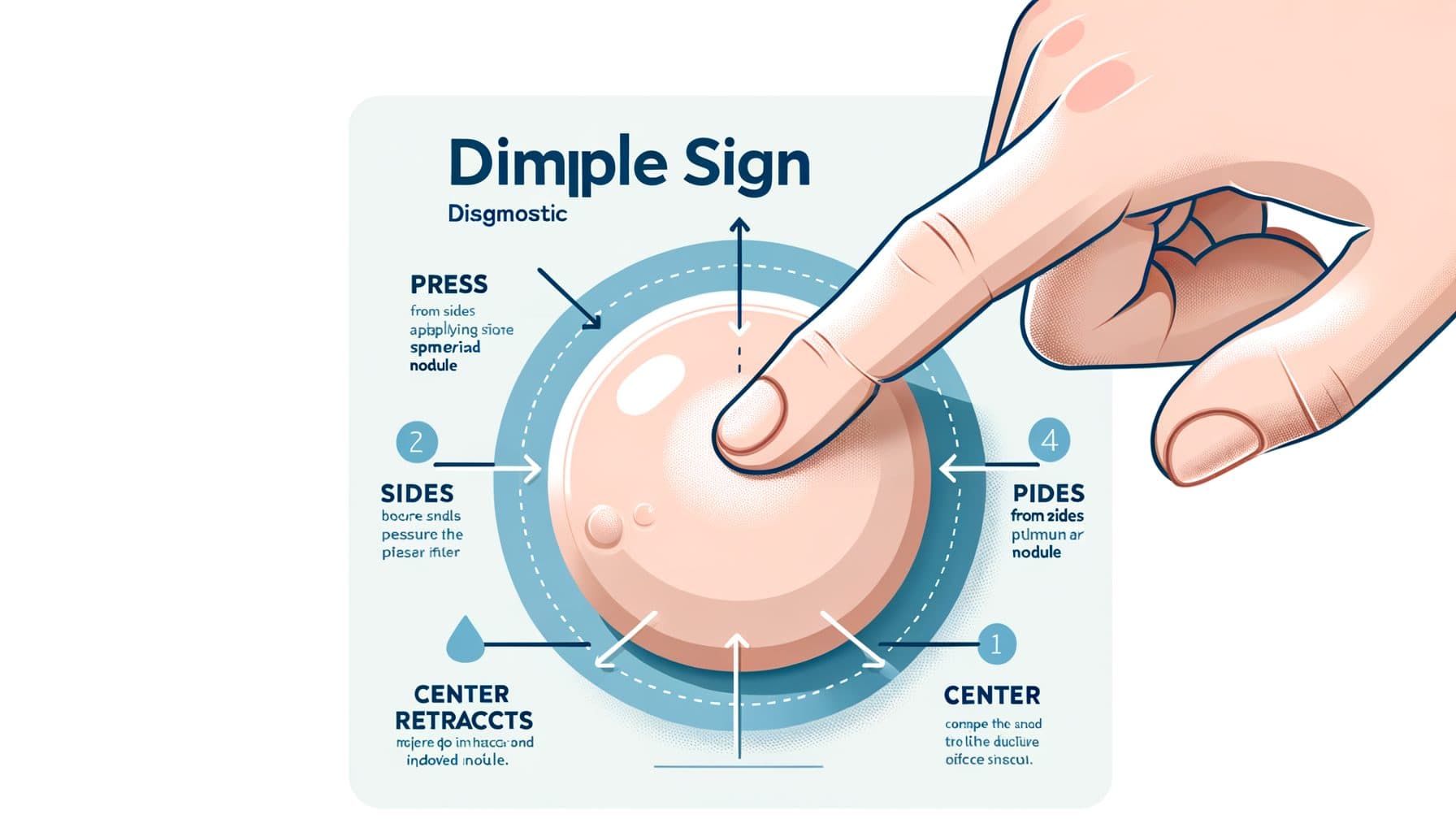
A bemélyedés jele: A diagnosztikai nyom
A dermatofibroma legmeghatározóbb klinikai jellemzője a patognomónikus bemélyedés jel — más néven Fitzpatrick jel vagy gomblyuk jel. Amikor a dermatofibroma fölötti bőrt a hüvelykujjával és mutatóujjával megcsípjük, a lézió jellemzően bemélyed vagy behúzódik, ahelyett, hogy kiemelkedne, mint a legtöbb kiemelkedő bőrelváltozás.!! Ez azért történik, mert a dermatofibromák a környező dermiszhez rostos, csápszerű kiterjedésekkel kapcsolódnak, és a laterális nyomás hatására a lézió a bőr alatti szövetbe húzódik.
A bemélyedés jel olyan jellegzetes, hogy önállóan megállapíthatja a klinikai diagnózist a legtöbb esetben, bár nem teljesen specifikus — ritka rosszindulatú léziók alkalmanként hasonló jelet produkálhatnak. A bemélyedés jel mellett több más jellemző is segít az dermatofibromák azonosításában. Különösen kemények tapintásra — keményebbek, mint a környező bőr és a legtöbb más jóindulatú bőrelváltozás.
A fölötti bőr gyakran barna elszíneződést mutat, amely napfény hatására sötétedhet. Dermatoszkópiás vizsgálat során a dermatofibromák jellegzetes mintázatot mutatnak: egy középső fehér hegszerű terület, amelyet egy finom perifériás pigmenthálózat vesz körül, amit néha úgy írnak le, mint egy fehér folt, amelyet csipkés barna gyűrű vesz körül. Ez a minta eltér a melanocitás léziókban megfigyelhető pigmenthálózattól, és a képzett klinikusok számára felismerhető. A dermatofibromák dermisben való rögzítése egy másik megkülönböztető jellemző — a bőrrel együtt mozognak, amikor a bőrt a szövet felett csúsztatjuk, de a bőrben magában rögzítve érződnek, ellentétben a lipomákkal, amelyek szabadon mozgathatók a bőr felszíne alatt.
Dermatofibroma vs. Aggasztóbb léziók
Bár a dermatofibromák jóindulatúak, számos aggasztóbb állapot utánozhatja megjelenésüket, és ezeket gondos értékelés útján kell megkülönböztetni. A dermatofibrosarcoma protuberans (DFSP) egy ritka, helyileg agresszív lágy szöveti daganat, amely kezdetben dermatofibromára hasonlíthat. A DFSP általában nagyobb, gyorsabban növekszik, és gyakran a törzsön helyezkedik el, nem pedig a lábakon.
A dermatofibromákkal ellentétben a DFSP mélyen behatol a bőr alatti szövetbe és az alatta lévő fasciába, magasabb kiújulási aránnyal rendelkezik a kivágás után, és ritkán áttéteket képez. Bármely csomó, amely két centiméternél nagyobbra nő, fokozatosan növekszik, vagy a mélyebb struktúrákhoz rögzített, biopsziát indokol, hogy kizárják a DFSP-t.!! A melanoma alkalmanként szilárd, pigmentált csomóként jelentkezhet, amelyet egy hiperpigmentált dermatofibromával lehet összetéveszteni.
A melanoma jelei közé tartozik az aszimmetria, a szabálytalan határok, a színváltozatok, beleértve a kék-fekete vagy vörös árnyalatokat, és a méret vagy a tünetek közelmúltbeli változása. A bemélyedés jel általában hiányzik a melanomában. A bazocelluláris karcinóma, különösen a morpheaform vagy noduláris altípusok, szilárd, bőrszínű csomóként jelentkezhet.
Figyeljen a gyöngyházfényű, áttetsző minőségre, a felületen lévő telangiektáziákra, és a bemélyedés jel hiányára. A Merkel-sejtes karcinóma szilárd, gyorsan növekvő, vörös-lila csomóként jelentkezhet, gyakran napfénynek kitett bőrön idős betegeknél. Bármely bőrcsomónak, amely gyorsan növekszik, megváltozik a jellege, fájdalmas, vérzik vagy fekélyesedik, biopsziát kell végezni, függetlenül attól, hogy mennyire hasonlít egy tipikus dermatofibromára. A kontextus számít — egy szilárd csomó egy immunszuppresszált betegnél vagy valakinek, akinek bőrrákos kórtörténete van, alacsonyabb biopsziás küszöböt érdemel.
Kezelés: Mikor és hogyan távolítsuk el a dermatofibromákat
Mivel a dermatofibromák jóindulatúak és nem hordoznak malignus átalakulás kockázatát, a kezelés orvosilag nem szükséges. Sok páciens megtanul együtt élni a dermatofibromáival, miután megértette a növekedés jóindulatú természetét. Azonban a eltávolításra több okból is szükség lehet: esztétikai aggályok, különösen a látható területeken, mint a sípcsontok vagy karok; ismétlődő irritáció a borotválkozás, ruházati súrlódás vagy ismételt trauma miatt; tartós érzékenység vagy fájdalom (néhány dermatofibroma kényelmetlen, ha megnyomják); diagnosztikai bizonytalanság, ahol biopsziára van szükség, hogy kizárjunk egy aggasztóbb léziót; vagy jelentős páciens szorongás, annak ellenére, hogy megnyugtatják.
A teljes sebészi eltávolítás a végleges kezelés, de fontos figyelmeztetés jár vele: mivel a dermatofibromák mélyen a dermisbe és néha a bőr alatti zsírszövetbe nyúlnak, a teljes eltávolítás viszonylag mély vágást igényel, ami olyan sebhelyet eredményezhet, amely esztétikailag feltűnőbb lehet, mint az eredeti lézió — különösen a lábakon, ahol a sebgyógyulás általában lassabb és láthatóbb. A pácienseket tájékoztatni kell erről a cseréről, mielőtt folytatnák. A borotválkozásos eltávolítás (tangenciális eltávolítás) eltávolítja a dermatofibroma látható részét, amely egy síkabb heget hagy maga után.
Azonban mivel a mélyebb rész megmarad, a kiújulási arányok magasabbak — 20 százalék vagy annál több. A folyékony nitrogénnel végzett krioterápia laposabbá teheti a dermatofibromákat, de ritkán távolítja el őket teljesen, és hipopigmentált foltokat hagyhat. Lézeres kezelést változó sikerrel alkalmaztak. A legtöbb páciens számára a pragmatikus megközelítés a megfigyelés és a megnyugtatás, az eltávolítást pedig a szimptomatikus, diagnosztikailag bizonytalan vagy jelentős esztétikai distresszt okozó léziókra tartogatják.

Hogyan segíthet az AI bőranalízis
Egy szilárd dudor felfedezése a bőrén érthetően kérdéseket és néha szorongást vált ki. Csak egy ártalmatlan dermatofibroma, vagy lehet valami komolyabb? A Skinscanner azonnali AI-alapú elemzést nyújt, amikor egy aggasztó bőrdudor fényképét készíti, értékelve olyan jellemzőket, mint a szín, forma, szélkarakterisztikák és felületi textúra, hogy segítsen meghatározni, hogy a lézió összhangban van-e egy jóindulatú dermatofibromával, vagy olyan jellemzőket mutat, amelyek szakmai értékelést igényelnek.
Az AI képes felismerni a dermatofibromákkal társuló gyakori mintázatokat — a barnás elszíneződést, szimmetrikus kerek formát és sima felületet —, és megkülönböztetni őket az aggasztó léziókra, mint például a dermatofibrosarcoma protuberans vagy melanoma utaló mintázatoktól. Azok számára, akiknek több dermatofibromájuk van, a Skinscanner segít nyomon követni a meglévő léziókat bármilyen változás szempontjából, és azonosítani az új növekedéseket, amelyek eltérnek a már kialakult mintától. Míg a jellegzetes bemélyedés jele nem értékelhető csupán fényképezés útján, a kiváló minőségű fotón rögzített vizuális jellemzők értékes diagnosztikai információt nyújtanak.
A Skinscanner különösen hasznos az első vonalbeli szűrőeszközként a gyakori helyzetben, amikor új szilárd dudort fedeznek fel, és azonnali útmutatást szeretnének arról, hogy szükséges-e sürgős értékelés. Nem helyettesíti a klinikai vizsgálatot — bármely dudort, amely nő, változik, szimptomatikus vagy aggasztó, annak ellenére, hogy az AI megnyugtatja, bőrgyógyásznak kell értékelnie, aki elvégezheti a tapintást, dermatoszkópiát és biopsziát, ha szükséges.


