ओनिकोमाइकोसिस क्या है और यह इतना सामान्य क्यों है?
ओनिकोमाइकोसिस — फंगल नाखून संक्रमण के लिए चिकित्सा शब्द — डर्मेटोफाइट फंगस (सबसे सामान्य रूप से ट्राइकोफाइटन रुब्रम और ट्राइकोफाइटन मेंटाग्रोफाइट्स), यीस्ट (विशेष रूप से कैंडिडा प्रजातियाँ), और गैर-डर्मेटोफाइट मोल्ड द्वारा होता है। डर्मेटोफाइट लगभग 90% toenail संक्रमणों के लिए जिम्मेदार होते हैं और फिंगरनेल संक्रमणों का एक छोटा अनुपात। यह स्थिति उत्तरी अमेरिका और यूरोप की सामान्य जनसंख्या के लगभग 14% को प्रभावित करती है, जिसमें उम्र के साथ तेजी से वृद्धि होती है — 70 वर्ष से अधिक उम्र के लगभग आधे लोगों के पास कम से कम एक प्रभावित नाखून होता है। Toenails फिंगरनेल की तुलना में अधिक बार प्रभावित होते हैं (लगभग 80% मामलों में) क्योंकि पैर गर्म, नम वातावरण (जूते और मोजे) में अधिक समय बिताते हैं जो फंगल वृद्धि को बढ़ावा देते हैं, हाथों की तुलना में रक्त परिसंचरण कम होता है (जो प्रतिरक्षा रक्षा को बाधित करता है), और दूषित सतहों पर फंगस का सामना करने की अधिक संभावना होती है। जोखिम कारकों में बढ़ती उम्र (नाखून की वृद्धि धीमी, परिसंचरण में कमी, दशकों का फंगल संपर्क), मधुमेह (प्रतिरक्षा और परिसंचरण में कमी), परिधीय रक्त वाहिका रोग, इम्यूनोसप्रेशन, एथलीट का पैर (टिनिया पेडिस, जो अक्सर नाखून संक्रमण का स्रोत होता है), नाखून का आघात या क्षति, गीले वातावरण में काम करना, और सामुदायिक शावर या पूल का उपयोग करना शामिल हैं। आनुवंशिक संवेदनशीलता भी एक भूमिका निभाती है — कुछ परिवारों में विशेष रूप से उच्च प्रचलन होता है, जो डर्मेटोफाइट्स के प्रति प्रतिरक्षा प्रतिक्रिया में विरासत में मिली भिन्नताओं का सुझाव देता है। ओनिकोमाइकोसिस केवल एक कॉस्मेटिक चिंता से कहीं अधिक है: प्रभावित नाखून मोटे और काटने में कठिन हो सकते हैं, जूतों पहनने पर दर्द का कारण बन सकते हैं, बैक्टीरियल संक्रमण के लिए प्रवेश बिंदु बना सकते हैं (जो मधुमेह रोगियों के लिए विशेष रूप से खतरनाक है), और जीवन की गुणवत्ता और मानसिक कल्याण पर महत्वपूर्ण प्रभाव डाल सकते हैं। मधुमेह रोगियों में, ओनिकोमाइकोसिस पैर के अल्सर और द्वितीयक संक्रमणों के जोखिम को बढ़ाता है जो अंततः अम्प्यूटेशन का कारण बन सकते हैं।

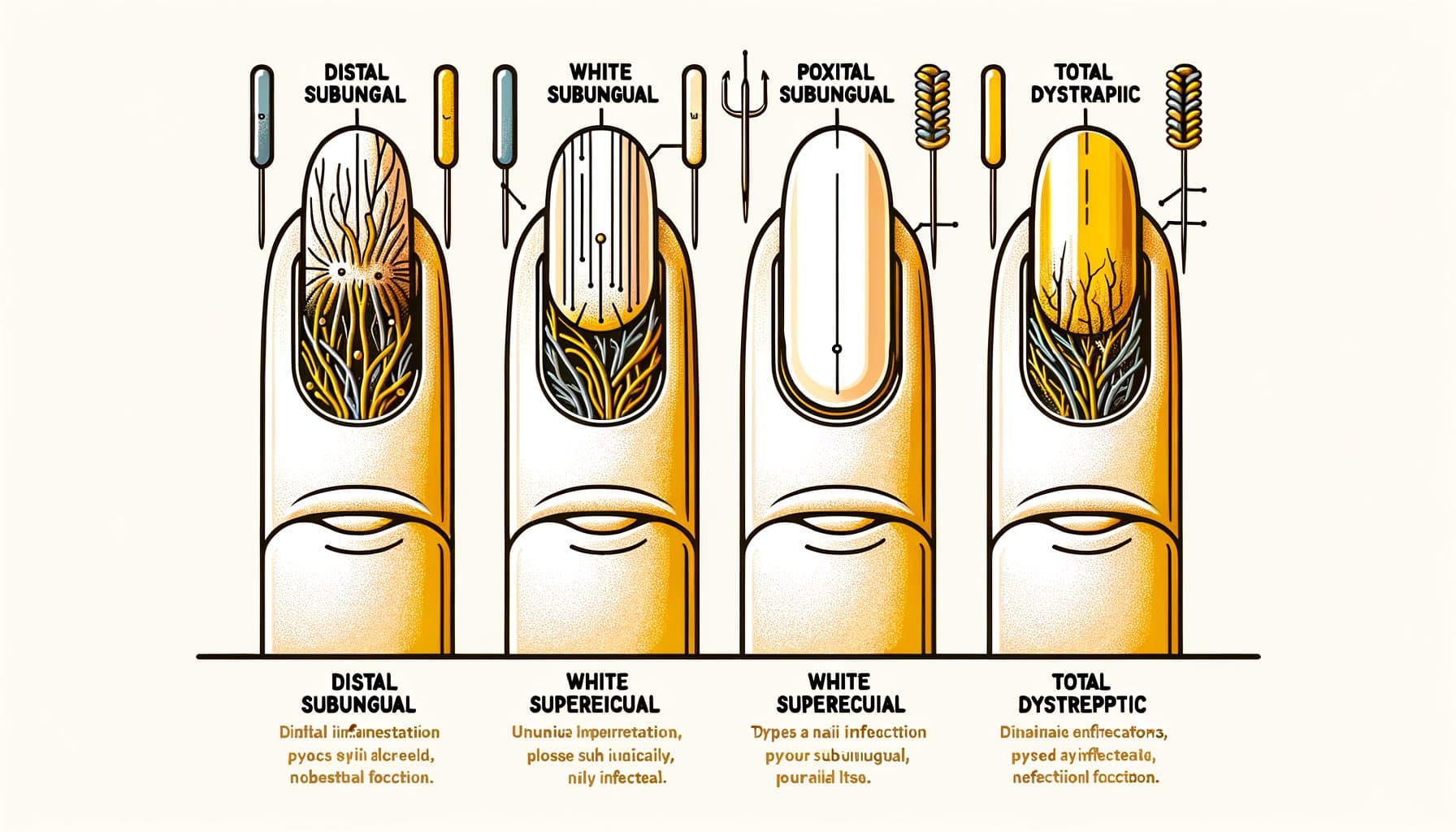
नाखून फंगस के प्रकार: संक्रमण के पैटर्न
ओनिकोमाइकोसिस कई विशिष्ट नैदानिक पैटर्न में प्रस्तुत होता है, प्रत्येक फंगल आक्रमण के एक अलग मार्ग को दर्शाता है। डिस्टल लेटरल सबंगुअल ओनिकोमाइकोसिस (DLSO) सबसे सामान्य प्रकार है, जो लगभग 75% मामलों के लिए जिम्मेदार है। फंगस नाखून के मुक्त किनारे (जिसे आप काटते हैं) और लेटरल नाखून फोल्ड के नीचे प्रवेश करता है, फिर क्यूटिकल की ओर फैलता है। इसके प्रमुख लक्षण हैं नाखून के टिप से शुरू होकर आधार की ओर बढ़ने वाली पीली या भूरे रंग की रंगत, सबंगुअल मलबा (नाखून के नीचे जमा होने वाली चुरचुरी सामग्री), और धीरे-धीरे नाखून का मोटा होना। प्रॉक्सिमल सबंगुअल ओनिकोमाइकोसिस (PSO) स्वस्थ व्यक्तियों में अपेक्षाकृत असामान्य है लेकिन इम्यूनोकम्प्रोमाइज्ड मरीजों में सबसे सामान्य पैटर्न है, विशेष रूप से HIV वाले लोगों में। फंगस प्रॉक्सिमल नाखून फोल्ड (क्यूटिकल के पास) के माध्यम से प्रवेश करता है और नाखून के टिप की ओर फैलता है — DLSO की विपरीत दिशा। एक स्वस्थ दिखने वाले नाखून में क्यूटिकल के पास एक सफेद या अपारदर्शी क्षेत्र दिखाई देना, विशेष रूप से एक युवा व्यक्ति में, प्रतिरक्षा समझौता के लिए संदेह को बढ़ाना चाहिए। व्हाइट सुपरफिशियल ओनिकोमाइकोसिस (WSO) नाखून की सतह पर सफेद, चाक जैसी, नाजुक पैच के रूप में प्रस्तुत होता है। अन्य प्रकारों के विपरीत जहां फंगस नाखून के भीतर या नीचे गहराई से प्रवेश करता है, WSO बाहरी नाखून प्लेट की सतह पर फंगल उपनिवेशण को शामिल करता है। यह इसे उपचार के लिए सबसे आसान प्रकार बनाता है — टॉपिकल एंटीफंगल सीधे संक्रमण तक पहुँच सकते हैं। टोटल डिस्टॉफिक ओनिकोमाइकोसिस (TDO) अंतिम चरण की बीमारी का प्रतिनिधित्व करता है जहां पूरा नाखून मोटा, चुरचुरा और फंगल संक्रमण द्वारा नष्ट हो जाता है। TDO उन उपप्रकारों की प्रगति के रूप में विकसित हो सकता है जो महीनों से वर्षों तक बिना उपचार के रहते हैं। कैंडिडियल ओनिकोमाइकोसिस मुख्य रूप से कैंडिडा प्रजातियों द्वारा होता है और अधिकतर फिंगरनेल को प्रभावित करता है, विशेष रूप से उन व्यक्तियों में जो पुराने नमी के संपर्क में होते हैं (डिशवाशर, बारटेंडर, लॉन्ड्री वर्कर्स)। इसमें प्रॉक्सिमल और लेटरल नाखून फोल्ड शामिल होते हैं, जिसमें सूजन और कोमलता (पैरोनिचिया) होती है। पैटर्न की सटीक पहचान उपचार निर्णयों को मार्गदर्शित करने में मदद करती है और अंतर्निहित स्वास्थ्य स्थिति के बारे में सुराग प्रदान कर सकती है।
नैदानिक परीक्षण: उपचार से पहले पुष्टि क्यों महत्वपूर्ण है
लगभग 50% डिस्टॉफिक (असामान्य दिखने वाले) नाखून वास्तव में फंगल संक्रमण के कारण नहीं होते हैं।!!

उपचार: मौखिक बनाम टॉपिकल और यथार्थवादी अपेक्षाएँ
ओनिकोमाइकोसिस का उपचार धैर्य और यथार्थवादी अपेक्षाओं की आवश्यकता होती है — सबसे प्रभावी उपचारों के साथ भी, पूर्ण उपचार दरें 100% से बहुत दूर होती हैं, और दृश्य सुधार धीमा होता है क्योंकि स्वस्थ नाखून को क्षतिग्रस्त नाखून को बदलने के लिए बढ़ना होता है। Toenails लगभग 1-2 मिमी प्रति माह बढ़ते हैं, जिसका अर्थ है कि पूर्ण toenail प्रतिस्थापन में 12-18 महीने लगते हैं। Fingernails तेजी से बढ़ते हैं (3-4 मिमी/माह) और पूर्ण प्रतिस्थापन में 6-9 महीने लगते हैं। मौखिक एंटीफंगल दवाएं मध्यम से गंभीर ओनिकोमाइकोसिस के लिए सबसे प्रभावी उपचार हैं। टेरबिनाफाइन (लैमिसिल) डर्मेटोफाइट संक्रमणों के लिए मानक है, जिसे 6 सप्ताह (फिंगरनेल) या 12 सप्ताह (toenails) के लिए दैनिक रूप से लिया जाता है, जिसमें मायकोलॉजिकल उपचार दरें 70-80% और पूर्ण उपचार दरें 38-50% होती हैं। यह सामान्यतः अच्छी तरह सहन किया जाता है लेकिन इसके लिए आधारभूत और आवधिक जिगर कार्य की निगरानी की आवश्यकता होती है, क्योंकि जिगर की विषाक्तता के दुर्लभ मामले होते हैं। सामान्य दुष्प्रभावों में गैस्ट्रोइंटेस्टाइनल परेशानी, स्वाद में परिवर्तन, और सिरदर्द शामिल हैं। इट्राकोनाज़ोल (स्पोरानॉक्स) एक विकल्प है, जिसे अक्सर पल्स डोजिंग में उपयोग किया जाता है (एक सप्ताह पर, तीन सप्ताह बंद, 2-3 चक्रों के लिए दोहराया जाता है), जो कैंडिडा सहित फंगस की एक विस्तृत श्रृंखला के खिलाफ प्रभावी है। इसमें टेरबिनाफाइन की तुलना में अधिक दवा इंटरैक्शन होते हैं और जिगर की निगरानी की आवश्यकता होती है। फ्लुकोनाज़ोल कभी-कभी लंबे समय तक साप्ताहिक डोजिंग में ऑफ-लेबल उपयोग किया जाता है। टॉपिकल उपचार अधिकांश प्रकार के ओनिकोमाइकोसिस के लिए मौखिक दवाओं की तुलना में कम प्रभावी होते हैं क्योंकि नाखून प्लेट एक बाधा के रूप में कार्य करती है जो दवा के नाखून बिस्तर और मैट्रिक्स में प्रवेश को रोकती है जहां संक्रमण होता है। सिकलोपिरॉक्स नाखून लाह (पेनलैक) पहला FDA-स्वीकृत टॉपिकल था, जिसमें लगभग 5-10% की मामूली उपचार दर होती है। एफिनाकोनाज़ोल (जुब्लिया) और तावाबोरोल (केरीडिन) नए टॉपिकल समाधान हैं जिनमें बेहतर पैठ और लगभग 15-20% की उपचार दर होती है। टॉपिकल उपचार हल्के, प्रारंभिक संक्रमणों, व्हाइट सुपरफिशियल ओनिकोमाइकोसिस, उन रोगियों के लिए जो दवा इंटरैक्शन या जिगर की चिंताओं के कारण मौखिक एंटीफंगल नहीं ले सकते, और मौखिक चिकित्सा के साथ सहायक के रूप में उपचार दरों में सुधार के लिए सबसे उपयुक्त होते हैं। संयोजन चिकित्सा (मौखिक और टॉपिकल) अकेले किसी भी एक की तुलना में उच्च उपचार दरें प्राप्त करती है। मैकेनिकल डेब्राइडमेंट — मोटे, डिस्टॉफिक नाखून को पेशेवर रूप से काटना और पतला करना — उपचार प्रक्रिया के दौरान दोनों टॉपिकल दवा की पैठ और कॉस्मेटिक उपस्थिति में सुधार करता है। लेज़र उपचार को आक्रामक रूप से विपणन किया गया है लेकिन प्रभावशीलता के लिए साक्ष्य सीमित और असंगत हैं, जिसमें अधिकांश अच्छी तरह से डिज़ाइन किए गए अध्ययन प्लेसबो की तुलना में मामूली या कोई लाभ नहीं दिखाते हैं।
रोकथाम: फंगस को वापस आने से रोकना
सफल ओनिकोमाइकोसिस उपचार के बाद पुनरावृत्ति दरें उच्च हैं — कई वर्षों में 10-50% के बीच अनुमानित — जिससे रोकथाम एक आवश्यक दीर्घकालिक रणनीति बन जाती है। सबसे महत्वपूर्ण निवारक उपाय उन पर्यावरणीय परिस्थितियों को लक्षित करते हैं जिनका लाभ फंगस उठाते हैं। पैरों को सूखा रखें: मोजे रोजाना बदलें (यदि पैर अधिक पसीना करते हैं तो अधिक बार), कपास के बजाय नमी-चूसने वाले सिंथेटिक या ऊन के मोजे चुनें, जूतों को रोजाना बदलें ताकि उन्हें पहनने के बीच पूरी तरह से सूखने दिया जा सके, और जूतों में एंटीफंगल पाउडर या स्प्रे का उपयोग करें। एथलीट के पैर का तुरंत और पूरी तरह से उपचार करें, क्योंकि टिनिया पेडिस नाखून के फंगल संक्रमण का सबसे सामान्य स्रोत है — फंगस संक्रमित त्वचा से पैर की अंगुलियों के बीच से नाखून बिस्तर में फैलता है। सामुदायिक गीले क्षेत्रों में पैरों की रक्षा करें: जिम के शावर, लॉकर रूम, पूल डेक, और होटल के बाथरूम में सैंडल या पानी के जूते पहनें। उचित नाखून स्वच्छता बनाए रखें: नाखूनों को सीधा काटें (कोनों को गोल न करें, जो फंगल प्रवेश के लिए स्थान बनाता है), नाखूनों को छोटा रखें, नाखून क्लिपर या फाइल साझा न करें, और उपयोग के बीच उपकरणों को रबिंग अल्कोहल से कीटाणुरहित करें। नाखून के आघात से बचें: उचित रूप से फिट जूते पहनें जिनमें पर्याप्त पैर की अंगुली का स्थान हो, मोजे पर पकड़ने से रोकने के लिए नियमित रूप से नाखून काटें, और खेल और शारीरिक गतिविधियों के दौरान toenails की रक्षा करें। जहां संभव हो, अंतर्निहित जोखिम कारकों को संबोधित करें: मधुमेह में रक्त शर्करा नियंत्रण को अनुकूलित करें, अपने चिकित्सक के साथ इम्यूनोसप्रेसिव दवा समायोजन पर चर्चा करें, और नियमित व्यायाम के माध्यम से परिधीय परिसंचरण में सुधार करें। कुछ डर्मेटोलॉजिस्ट उपचार पूरा होने के बाद पहले से संक्रमित नाखूनों पर निवारक टॉपिकल एंटीफंगल का अनुप्रयोग करने की सिफारिश करते हैं — एंटीफंगल नाखून लाह या समाधान का साप्ताहिक अनुप्रयोग पुन: संक्रमण को रोक सकता है। पुरानी, पुनरावृत्त ओनिकोमाइकोसिस वाले व्यक्तियों के लिए, मौखिक एंटीफंगल दवा के आवधिक पाठ्यक्रम की आवश्यकता हो सकती है। नाखून के उपकरणों को कीटाणुरहित रखना, सैलून में साझा किए गए पेडीक्योर उपकरणों से बचना (अपना लाना या उचित कीटाणुशोधन सुनिश्चित करना), और सभी घरेलू सदस्यों का एक साथ फंगल संक्रमण का उपचार करना पुन: संक्रमण को साझा सतहों से रोकता है।

नाखून में बदलाव के लिए डॉक्टर से कब मिलें
नाखून में एक काली रेखा या पट्टी (मेलानोनीचिया) का तात्कालिक मूल्यांकन आवश्यक है ताकि सबयुंगुअल मेलानोमा को खारिज किया जा सके - यह विशेष रूप से महत्वपूर्ण है यदि पट्टी नई है, प्रगतिशील रूप से चौड़ी हो रही है, या नाखून विकृति या पेरियुंगुअल पिग्मेंटेशन (हचिंसन संकेत) के साथ जुड़ी हुई है।!!

कैसे एआई स्किन एनालिसिस नाखून के परिवर्तनों का मूल्यांकन करने में मदद कर सकता है
नाखून के परिवर्तन सामान्य हैं और इसके कई संभावित कारण हैं - यह निर्धारित करना कि क्या रंग बदलने वाला या मोटा नाखून फंगल संक्रमण, सोरायसिस, आघात, या किसी अन्य स्थिति के कारण है, उपचार के महीनों में जाने से पहले आवश्यक पहला कदम है। Skinscanner आपके प्रभावित नाखूनों की तस्वीरों का विश्लेषण करके ओनिकोमाइकोसिस और अन्य नाखून स्थितियों के लिए विशेषताओं के साथ एक सुलभ प्रारंभिक मूल्यांकन प्रदान करता है। उपचार की शुरुआत में और मासिक अंतराल पर अपने नाखूनों की तस्वीरें लेकर, आप उपचार प्रतिक्रिया का एक वस्तुनिष्ठ रिकॉर्ड बनाते हैं जो धीमी, क्रमिक सुधार को प्रकट करता है जो दैनिक अवलोकन में स्पष्ट नहीं हो सकता है। चूंकि पैर के नाखून के उपचार को पूर्ण परिणाम दिखाने में 12-18 महीने लगते हैं, इसलिए एक फोटोग्राफिक टाइमलाइन होना उपचार को जारी रखने के लिए प्रेरणा प्रदान करता है और आपके स्वास्थ्य सेवा प्रदाता के साथ उपचार की प्रभावशीलता का मूल्यांकन करते समय साझा करने के लिए वस्तुनिष्ठ साक्ष्य प्रदान करता है। Skinscanner सफल उपचार के बाद पुनरावृत्ति के संकेतों की निगरानी करने में भी मदद कर सकता है - प्रारंभिक सूक्ष्म परिवर्तन तुलनात्मक तस्वीरों में पहचानना आसान होते हैं बजाय आकस्मिक निरीक्षण के। जबकि एआई विश्लेषण फंगल संक्रमण की प्रयोगशाला पुष्टि का स्थान नहीं ले सकता, यह एक मूल्यवान स्क्रीनिंग कदम प्रदान करता है जो आपको यह तय करने में मदद करता है कि क्या पेशेवर मूल्यांकन आवश्यक है और उपचार शुरू होने पर प्रभावी उपचार निगरानी का समर्थन करता है।


