Que É a Onicomicosis e Por Que É Tan Común?
A onicomicosis — o termo médico para a infección fungosa na unha — é causada por fungos dermatofitos (máis comúnmente Trichophyton rubrum e Trichophyton mentagrophytes), leveduras (particularmente especies de Candida) e bolbos non dermatofitos. Os dermatofitos representan aproximadamente o 90% das infeccións nas unllas dos pés e unha proporción menor das infeccións nas unllas das mans. A condición afecta aproximadamente ao 14% da poboación xeral en América do Norte e Europa, cunha prevalencia que aumenta notablemente co paso dos anos — case a metade das persoas maiores de 70 anos teñen ao menos unha unha afectada.
As unllas dos pés son afectadas moito máis a miúdo que as unllas das mans (aproximadamente o 80% dos casos) porque os pés pasan máis tempo en ambientes cálidos e húmidos (zapatos e calcetíns) que favorecen o crecemento fúngico, teñen unha circulación sanguínea reducida en comparación coas mans (impedindo a defensa inmunitaria) e son máis propensos a entrar en contacto con fungos en superficies contaminadas. Os factores de risco inclúen a idade avanzada (crecemento das unllas máis lento, circulación reducida, décadas de exposición a fungos), diabetes (immunidade e circulación comprometidas), enfermidade vascular periférica, inmunosupresión, pé de atleta (tinea pedis, que a miúdo serve como fonte de infección na unha), trauma ou dano na unha, traballar en ambientes húmidos e uso de duchas ou piscinas comunitarias. A susceptibilidade xenética tamén xoga un papel — algunhas familias teñen unha prevalencia notablemente maior, suxerindo variacións herdadas na resposta inmunitaria aos dermatofitos.
A onicomicosis é moito máis que unha preocupación estética: as unllas afectadas poden engrosarse e volverse difíciles de cortar, causar dor ao usar zapatos, crear puntos de entrada para infeccións bacterianas (particularmente perigosas para os diabéticos) e afectar significativamente a calidade de vida e o benestar psicológico. Nos pacientes diabéticos, a onicomicosis aumenta o risco de úlceras nos pés e infeccións secundarias que poden levar á amputación.

Tipos de Fungo nas Unllas: Patrones de Infección
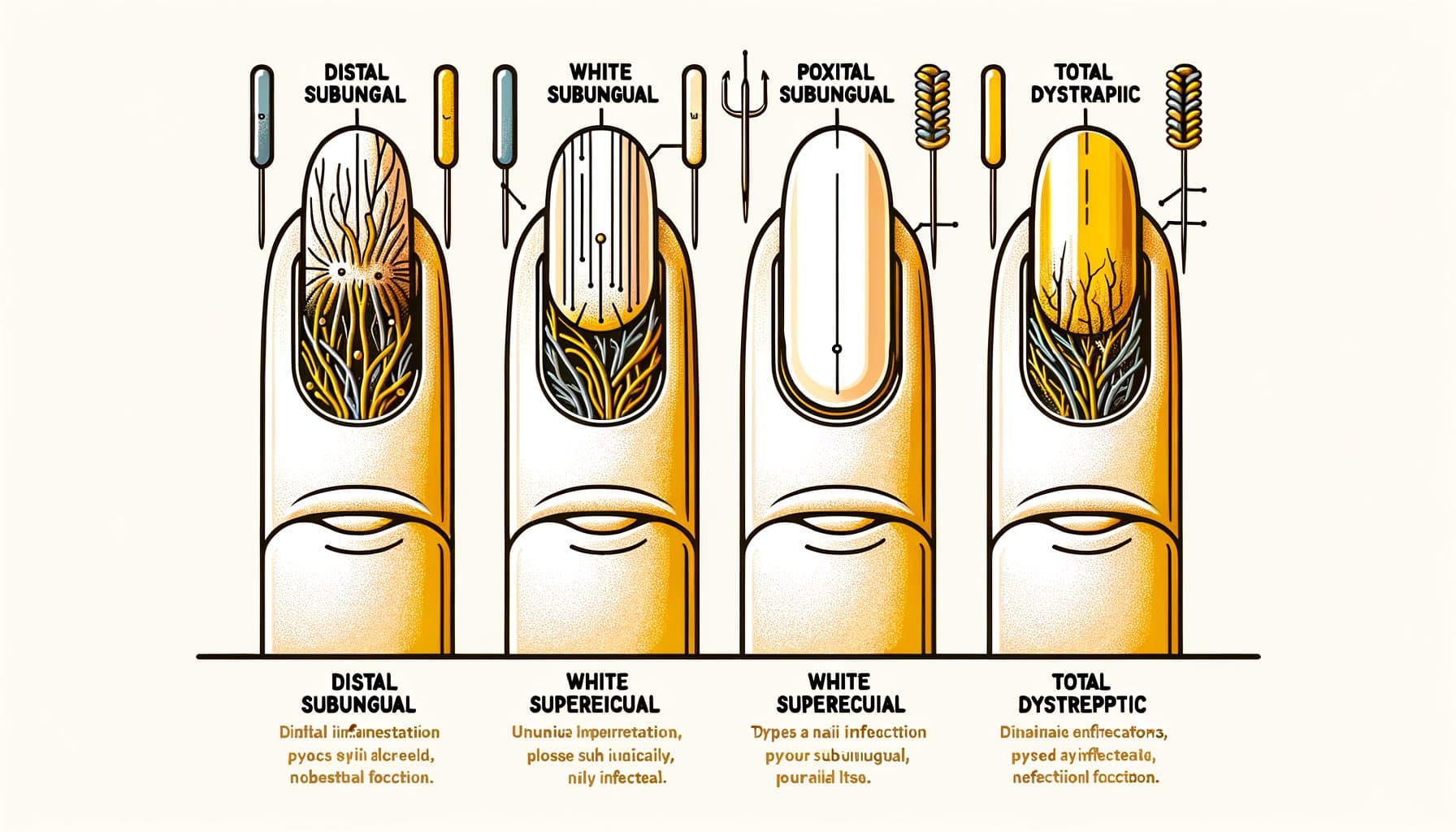
A onicomicosis presenta varios patróns clínicos distintos, cada un reflexando unha ruta diferente de invasión fúngica. A onicomicosis distal lateral subungueal (DLSO) é o tipo máis común, representando aproximadamente o 75% dos casos. O fungo invade baixo o bordo libre da unha (a punta que cortas) e os pregamentos laterais da unha, e logo espállase cara á cutícula.
As características son a decoloración amarelada ou marrón que comeza na punta da unha e progresa cara á base, restos subungueais (material quebradizo que se acumula baixo a unha) e un engrosamento gradual da unha. A onicomicosis proximal subungueal (PSO) é relativamente inusual en individuos sanos, pero é o patrón máis común en pacientes inmunocomprometidos, particularmente aqueles con VIH. O fungo entra a través do pregamento proximal da unha (cerca da cutícula) e espállase cara á punta da unha — a dirección oposta da DLSO.
Unha área branca ou opaca que aparece cerca da cutícula nunha unha que parece otherwise sana, particularmente en persoas máis novas, debería levantar sospeitas de compromiso inmunitario. A onicomicosis superficial branca (WSO) presenta como parches brancos, calcáreos e fráxiles na superficie da unha. A diferenza doutros tipos onde o fungo invade profundamente ou baixo a unha, a WSO implica a colonización fúngica da superficie externa da placa ungueal.
Isto faino o tipo máis fácil de tratar — os antifúngicos tópicos poden alcanzar directamente a infección. A onicomicosis distrofia total (TDO) representa a enfermidade en fase terminal onde toda a unha está engrosada, desmoronándose e destruída pola infección fúngica. A TDO pode desenvolverse como a progresión de calquera dos subtipos anteriores sen tratar durante meses ou anos.
A onicomicosis candidiásica é causada principalmente por especies de Candida e afecta máis comúnmente as unllas das mans, particularmente en individuos con exposición crónica á humidade (lavalouzas, bartenders, traballadores de lavandería). A miúdo implica os pregamentos proximais e laterais da unha con hinchazón e sensibilidade asociadas (paroniquia). A identificación precisa do patrón axuda a guiar as decisións de tratamento e pode proporcionar pistas sobre o estado de saúde subxacente.
Diagnóstico: Por Que a Confirmación Importa Antes do Tratamento
Un principio importante na xestión da onicomicosis é confirmar o diagnóstico antes de comprometerse ao tratamento — especialmente ao tratamento antifúngico oral. Ata o 50% das unllas distrofias (de aspecto anormal) non son realmente causadas por infección fúngica. As condicións que imitan a onicomicosis inclúen psoríase ungueal (un dos imitadores máis comúns, que causa picaduras, decoloración e engrosamento), trauma na unha (microtrauma repetido de zapatos axustados ou correr), líquen plano da unha, melanoniquia (decoloración escura da unha por melanina) e cambios na unha debido a dermatitis ou mala circulación.
Tratar unha condición ungueal non fúngica con meses de medicación antifúngica é ineficaz, caro e expónte a efectos secundarios innecesarios dos medicamentos. Os métodos de diagnóstico inclúen a preparación de hidróxido de potasio (KOH), onde as raspaduras da unha se disolven en solución de KOH e se examinan baixo un microscopio en busca de elementos fúngicos — resultados dispoñibles en minutos, sensibilidade aproximadamente do 70-80%. A cultura fúngica implica enviar recortes ou raspaduras da unha a un laboratorio para identificar o organismo específico — os resultados tardan de 3 a 6 semanas pero proporcionan identificación da especie que pode guiar a elección do tratamento.
A tinción PAS (ácido periódico-Schiff) de recortes de unllas examinados histolóxicamente ten a maior sensibilidade (máis do 90%) e leva de 1 a 2 días. As probas moleculares baseadas en PCR son máis novas, máis rápidas e altamente sensibles, pero non están dispoñibles de forma universal. Un KOH ou cultura negativa non descarta definitivamente a onicomicosis (os falsos negativos son comúns), polo que pode ser necesario repetir as probas ou utilizar métodos alternativos se a sospeita clínica segue alta. Ao contrario, un resultado positivo de laboratorio combinado cunha apariencia clínica compatible proporciona a confianza para embarcarse nun tratamento prolongado sabendo que o diagnóstico é correcto.

Tratamento: Oral vs. Tópico e Expectativas Realistas
O tratamento da onicomicosis require paciencia e expectativas realistas — incluso cos tratamentos máis efectivos, as taxas de cura completa están lonxe do 100%, e a mellora visible é lenta porque a unha sana debe crecer para substituír a unha danada. As unllas dos pés crecen aproximadamente de 1 a 2 mm por mes, o que significa que a substitución completa da unha do pé leva de 12 a 18 meses. As unllas das mans crecen máis rápido (3-4 mm/mes) cunha substitución completa en 6-9 meses.
Os medicamentos antifúngicos orais son o tratamento máis efectivo para a onicomicosis moderada a severa. A terbinafina (Lamisil) é o estándar de ouro para infeccións por dermatofitos, tomada diariamente durante 6 semanas (unllas das mans) ou 12 semanas (unllas dos pés), con taxas de cura micolóxica do 70-80% e taxas de cura completa do 38-50%. Xeralmente é ben tolerada, pero require un seguimento da función hepática inicial e periódica, xa que ocorren casos raros de hepatotoxicidade.
Os efectos secundarios comúns inclúen malestar gastrointestinal, alteración do gusto e dor de cabeza. O itraconazol (Sporanox) é unha alternativa, a miúdo utilizada en dosificación en pulso (unha semana activa, tres semanas de descanso, repetido durante 2-3 ciclos), efectivo contra unha gama máis ampla de fungos, incluíndo Candida. Ten máis interaccións medicamentosas que a terbinafina e require seguimento hepático.
O fluconazol a veces utilízase de forma non oficial en dosificación semanal durante períodos prolongados. Os tratamentos tópicos son menos efectivos que os medicamentos orais para a maioría dos tipos de onicomicosis porque a placa ungueal actúa como unha barreira que impide a penetración do medicamento na cama e matriz da unha onde reside a infección. O esmalte de unha ciclopirox (Penlac) foi o primeiro tópico aprobado pola FDA, cunhas taxas de cura modestas de aproximadamente do 5-10%.
O efinaconazol (Jublia) e o tavaborole (Kerydin) son novas solucións tópicas con mellor penetración e taxas de cura de aproximadamente do 15-20%. Os tratamentos tópicos son máis apropiados para infeccións leves, temperás, onicomicosis superficial branca, pacientes que non poden tomar antifúngicos orais debido a interaccións medicamentosas ou preocupacións hepáticas, e como axentes complementarios ao tratamento oral para mellorar as taxas de cura. A terapia combinada (oral máis tópica) logra taxas de cura máis altas que calquera por separado.
O desbridamento mecánico — ter unha unha engrosada e distrofia cortada e afinada profesionalmente — mellora tanto a penetración do medicamento tópico como a apariencia estética durante o longo proceso de tratamento. O tratamento con láser foi comercializado agresivamente, pero a evidencia da súa eficacia segue sendo limitada e inconsistente, coa maioría dos estudos ben deseñados que mostran beneficios modestos ou ningunha vantaxe sobre o placebo.
Prevención: Impedindo Que o Fungo Volva
As taxas de recorrencia tras un tratamento exitoso da onicomicosis son altas — estimadas entre o 10-50% durante varios anos — o que fai da prevención unha estratexia esencial a longo prazo. As medidas preventivas máis importantes diríxense ás condicións ambientais que os fungos explotan. Mantén os pés secos: cambia os calcetíns diariamente (máis a miúdo se os pés sudan moito), elixe calcetíns sintéticos ou de lana que absorban a humidade en vez de algodón, alterna os zapatos diariamente para permitir que se sequen completamente entre usos e usa po ou spray antifúngico nos zapatos.
Trata o pé de atleta de inmediato e completamente, xa que a tinea pedis é a fonte máis común de infección fúngica na unha — o fungo espállase desde a pel infectada entre os dedos ata a cama da unha. Protexe os pés en áreas húmidas comunitarias: usa sandalias ou zapatos de auga nas duchas do ximnasio, vestiarios, bordos de piscinas e baños de hoteis. Mantén unha boa hixiene ungueal: corta as unllas rectas (non redondees as esquinas, o que crea espazos para a entrada de fungos), mantén as unllas curtas, non compartas cortauñas ou limas, e esteriliza as ferramentas entre usos con alcohol.
Evita o trauma na unha: usa zapatos ben axustados con suficiente espazo para os dedos, corta as unllas regularmente para evitar que se enganchen nos calcetíns e protexe as unllas dos pés durante deportes e actividades físicas. Aborda os factores de risco subxacentes cando sexa posible: optimiza o control da glucosa no sangue na diabetes, discute os axustes dos medicamentos inmunosupresores co teu médico e mellora a circulación periférica a través de exercicio regular. Algúns dermatólogos recomendan a aplicación profiláctica de antifúngicos tópicos en unllas previamente infectadas tras a finalización do tratamento — a aplicación semanal de esmalte ou solución antifúngica pode evitar a reinfección.
Para individuos con onicomicosis crónica e recurrente, poden ser necesarios cursos periódicos de medicación antifúngica oral. Manter as ferramentas ungueais desinfectadas, evitar instrumentos de pedicura compartidos nos salones (leva os teus ou asegúrate de que se esterilizan adecuadamente) e tratar a todos os membros do fogar con infeccións fúngicas simultaneamente evita a reinfección a partir de superficies compartidas.

Cando Ver a un Médico Sobre Cambios nas Unllas
Non todas as unllas decoloradas ou engrosadas son fúngicas, e a avaliación profesional é importante antes de comezar o tratamento. Vê ao teu provedor de atención médica se notas decoloración progresiva na unha (amarelada, marrón ou parches brancos), engrosamento que dificulta o corte, desmoronamento ou fragilidade do borde da unha, separación da unha da cama da unha ou dor na unha afectada. Os pacientes diabéticos deben buscar avaliación de inmediato para calquera cambio na unha, xa que a onicomicosis aumenta o seu risco de infección bacteriana secundaria e úlceras nos pés.
Se antes tiveses fungo nas unllas tratado con éxito e notas sinais temperás de recorrencia, a intervención temperá é máis efectiva que esperar a que a infección se estableza. Unha banda ou risco escuro na unha (melanoniquia) require avaliación urxente para descartar melanoma subungueal — isto é especialmente importante se a banda é nova, se está ampliando progresivamente ou se está asociada con deformidade na unha ou pigmentación periungueal (signo de Hutchinson). Dor, hinchazón e vermelhidão ao redor do pregamento da unha (paroniquia aguda) poden indicar infección bacteriana que require tratamento antibiótico en vez de terapia antifúngica. Se os tratamentos antifúngicos de venda libre fallaron despois de 3-6 meses de uso constante, o diagnóstico profesional (para confirmar a etiología fúngica) e o tratamento con receita ofrecen taxas de cura significativamente máis altas.

Como a Análise de Pele por IA Pode Axudar a Avaliar Cambios nas Unllas
Os cambios nas unllas son comúns e teñen numerosos posibles causantes — determinar se unha unha decolorada ou engrosada se debe a infección fúngica, psoríase, trauma ou outra condición é o primeiro paso esencial antes de comprometerse a meses de tratamento. Skinscanner proporciona unha avaliación preliminar accesible ao analizar fotografías das túas unllas afectadas en busca de características consistentes con onicomicosis fronte a outras condicións ungueais. Ao fotografar as túas unllas ao comezo do tratamento e a intervalos mensuais, creas un rexistro obxectivo da resposta ao tratamento que revela unha mellora lenta e gradual que pode non ser aparente na observación diaria.
Dado que o tratamento das unllas dos pés leva de 12 a 18 meses para mostrar resultados completos, ter unha cronoloxía fotográfica proporciona motivación para continuar o tratamento e evidencia obxectiva para compartir co teu provedor de atención médica ao avaliar a eficacia do tratamento. Skinscanner tamén pode axudarche a monitorar sinais de recorrencia tras un tratamento exitoso — cambios temperáns sutís son máis fáciles de detectar en fotografías comparativas que na inspección casual. Aínda que a análise por IA non pode substituír a confirmación de laboratorio da infección fúngica, proporciona un valioso paso de cribado que axuda a decidir se é necesaria a avaliación profesional e apoia o monitorado efectivo do tratamento unha vez que a terapia comeza.


