Hvad Er Onychomycosis, og Hvorfor Er Det Så Almindeligt?
Onychomycosis — den medicinske betegnelse for svampeinfektion i negle — skyldes dermatofyt svampe (mest almindeligt Trichophyton rubrum og Trichophyton mentagrophytes), gær (især Candida arter) og ikke-dermatofyt skimmelsvampe. Dermatofytter står for cirka 90% af tånegleinfektioner og en mindre del af fingernailsinfektioner. Tilstanden påvirker cirka 14% af den generelle befolkning i Nordamerika og Europa, med en skarp stigning i prævalens med alderen — næsten halvdelen af personer over 70 har mindst én påvirket negl.
Tånegle påvirkes langt oftere end fingernails (cirka 80% af tilfældene), fordi fødder tilbringer mere tid i varme, fugtige miljøer (sko og sokker), der favoriserer svampevækst, har reduceret blodcirkulation sammenlignet med hænder (som hindrer immunforsvaret) og er mere tilbøjelige til at møde svampe på forurenede overflader. Risikofaktorer inkluderer fremskreden alder (langsommere neglevækst, reduceret cirkulation, årtiers svampeeksponering), diabetes (nedsat immunitet og cirkulation), perifer vaskulær sygdom, immunsuppression, fodsvamp (tinea pedis, som ofte fungerer som kilde til negleinfektion), negleskader eller -traumer, arbejde i fugtige miljøer og brug af fælles brusere eller svømmebassiner. Genetisk modtagelighed spiller også en rolle — nogle familier har en markant højere prævalens, hvilket tyder på arvelige variationer i immunresponsen over for dermatofytter.
Onychomycosis er langt mere end et kosmetisk problem: påvirkede negle kan blive tykke og svære at trimme, forårsage smerte ved brug af sko, skabe indgangspunkter for bakterielle infektioner (især farligt for diabetikere) og have en betydelig indvirkning på livskvalitet og psykologisk velvære. Hos diabetiske patienter øger onychomycosis risikoen for fodsår og sekundære infektioner, der i sidste ende kan føre til amputation.

Typer af Neglesvamp: Infektionsmønstre
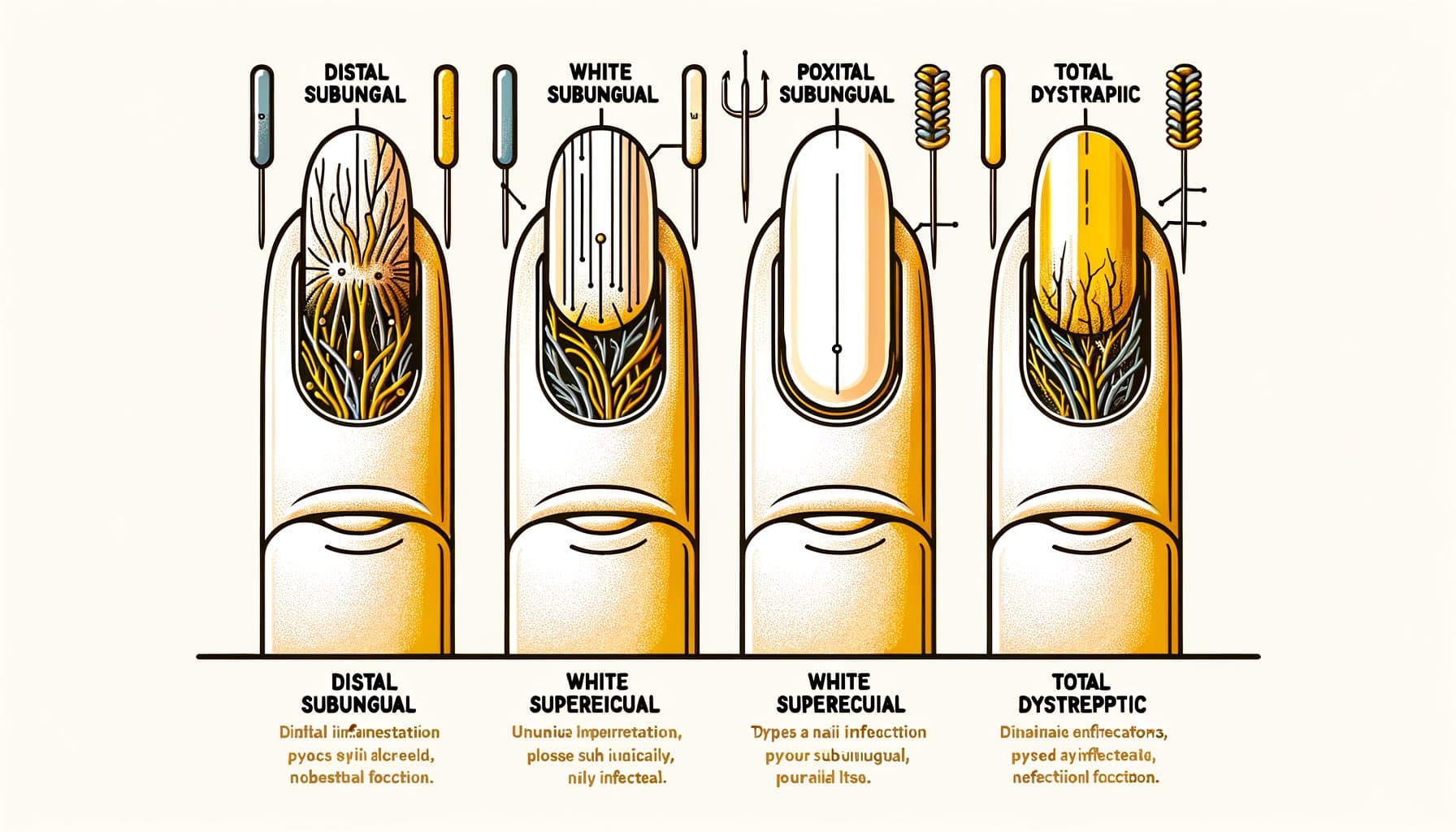
Onychomycosis præsenterer sig i flere forskellige kliniske mønstre, der hver især afspejler en anden rute for svampeinvasion. Distal lateral subungual onychomycosis (DLSO) er den mest almindelige type, der står for cirka 75% af tilfældene. Svampen invaderer under den frie kant af neglen (den spids, du klipper) og de laterale neglefald, og spreder sig derefter mod neglebåndet.
Kendetegnene er gulning eller brunlig misfarvning, der begynder ved negletippen og skrider frem mod bunden, subungualt affald (smuldret materiale, der ophobes under neglen) og gradvis negletykkelse. Proximal subungual onychomycosis (PSO) er relativt sjælden hos raske individer, men er det mest almindelige mønster hos immunsupprimerede patienter, især dem med HIV. Svampen trænger ind gennem den proximale neglefald (nær neglebåndet) og spreder sig mod negletippen — den modsatte retning af DLSO.
Et hvidt eller uklart område, der vises nær neglebåndet i en ellers sund udseende negl, især hos en yngre person, bør vække mistanke om immunforsvar. Hvid overfladisk onychomycosis (WSO) præsenterer sig som hvide, kridtagtige, skrøbelige pletter på negleoverfladen. I modsætning til andre typer, hvor svampen invaderer dybt ind i eller under neglen, involverer WSO svampekolonisering af den ydre neglepladeoverflade.
Dette gør det til den nemmeste type at behandle — topiske antifungale midler kan direkte nå infektionen. Total dystrofisk onychomycosis (TDO) repræsenterer slutstadiet, hvor hele neglen er fortykket, smuldret og ødelagt af svampeinfektion. TDO kan udvikle sig som en progression af nogen af de ovennævnte subtyper, der er efterladt ubehandlet i måneder til år.
Candidial onychomycosis skyldes primært Candida arter og påvirker oftere fingernails, især hos personer med kronisk fugtighedseksponering (opvaskere, bartendere, vaskeriarbejdere). Det involverer ofte de proximale og laterale neglefald med tilknyttede hævelser og ømhed (paronychia). Nøjagtig identifikation af mønsteret hjælper med at guide behandlingsbeslutninger og kan give spor om underliggende sundhedstilstand.
Diagnose: Hvorfor Bekræftelse Er Vigtig Før Behandling
Et vigtigt princip i håndteringen af onychomycosis er at bekræfte diagnosen, før man forpligter sig til behandling — især oral antifungal behandling. Op til 50% af dystrofiske (unormalt udseende) negle skyldes faktisk ikke svampeinfektion.!! Tilstande, der efterligner onychomycosis, inkluderer neglepsoriasis (en af de mest almindelige efterligninger, der forårsager pit, misfarvning og fortykkelse), negleskader (gentagne mikrotraumer fra stramme sko eller løb), lichen planus af neglen, melanonychia (mørk negle misfarvning fra melanin) og negleændringer fra dermatitis eller dårlig cirkulation.
At behandle en ikke-svampesygdom med måneder af antifungal medicin er ineffektivt, dyrt og udsætter dig for unødvendige lægemiddelbivirkninger. Diagnostiske metoder inkluderer kaliumhydroxid (KOH) præparation, hvor negleskæringer opløses i KOH-løsning og undersøges under et mikroskop for svampeelementer — resultater tilgængelige inden for minutter, følsomhed cirka 70-80%. Svampe kultur involverer at sende negleklip eller skæringer til et laboratorium for at identificere den specifikke organisme — resultater tager 3-6 uger, men giver artsidentifikation, der kan vejlede behandlingsvalget.
PAS (periodisk syre-Schiff) farvning af negleklip undersøgt histologisk har den højeste følsomhed (over 90%) og tager 1-2 dage. PCR-baseret molekylær testning er nyere, hurtigere og meget følsom, men ikke universelt tilgængelig. En negativ KOH eller kultur udelukker ikke definitvt onychomycosis (falske negative resultater er almindelige), så gentestning eller alternative metoder kan være nødvendige, hvis den kliniske mistanke forbliver høj. Omvendt giver et positivt laboratorieresultat kombineret med kompatibel klinisk udseende tillid til at påbegynde et forlænget behandlingsforløb, idet man ved, at diagnosen er korrekt.

Behandling: Oral vs. Topisk og Realistiske Forventninger
Behandling af onychomycosis kræver tålmodighed og realistiske forventninger — selv med de mest effektive behandlinger er fuldstændige helbredelsesrater langt fra 100%, og synlig forbedring er langsom, fordi sunde negle skal vokse ud for at erstatte den beskadigede negl. Tånegle vokser med cirka 1-2 mm per måned, hvilket betyder, at fuldstændig tånegreplacement tager 12-18 måneder. Fingernails vokser hurtigere (3-4 mm/måned) med fuld erstatning på 6-9 måneder.
Orale antifungale lægemidler er den mest effektive behandling for moderat til svær onychomycosis. Terbinafin (Lamisil) er guldstandarden for dermatofytinfektioner, taget dagligt i 6 uger (fingernails) eller 12 uger (tånegle), med mykologiske helbredelsesrater på 70-80% og fuldstændige helbredelsesrater på 38-50%. Det tolereres generelt godt, men kræver baseline og periodisk overvågning af leverfunktionen, da sjældne tilfælde af hepatotoksicitet forekommer.
Almindelige bivirkninger inkluderer gastrointestinal ubehag, smagsforstyrrelser og hovedpine. Itraconazol (Sporanox) er et alternativ, der ofte bruges i pulsdosering (en uge på, tre uger af, gentaget i 2-3 cykler), effektivt mod et bredere spektrum af svampe, herunder Candida. Det har flere lægemiddelinteraktioner end terbinafin og kræver leverovervågning.
Fluconazol bruges nogle gange off-label i ugentlig dosering i længere perioder. Topiske behandlinger er mindre effektive end orale lægemidler for de fleste typer af onychomycosis, fordi neglepladen fungerer som en barriere, der forhindrer lægemiddelpenetration til neglesengen og matrix, hvor infektionen findes. Ciclopirox neglelak (Penlac) var den første FDA-godkendte topiske behandling, med beskedne helbredelsesrater på cirka 5-10%.
Efinaconazol (Jublia) og tavaborole (Kerydin) er nyere topiske løsninger med forbedret penetration og helbredelsesrater på cirka 15-20%. Topiske behandlinger er mest passende til milde, tidlige infektioner, hvid overfladisk onychomycosis, patienter, der ikke kan tage orale antifungaler på grund af lægemiddelinteraktioner eller leverproblemer, og som hjælp til oral terapi for at forbedre helbredelsesraterne. Kombinationsbehandling (oral plus topisk) opnår højere helbredelsesrater end hver for sig.
Mekanisk debridement — at få tykke, dystrofiske negle professionelt trimmet og tyndet — forbedrer både topisk lægemiddelpenetration og kosmetisk udseende under den lange behandlingsproces. Laserbehandling er blevet markedsført aggressivt, men beviset for effektivitet forbliver begrænset og inkonsekvent, med de fleste veludformede studier, der viser beskedne eller ingen fordele i forhold til placebo.
Forebyggelse: At Holde Svampen Fra At Komme Tilbage
Tilbagefaldsratene efter vellykket behandling af onychomycosis er høje — anslået til 10-50% over flere år — hvilket gør forebyggelse til en essentiel langsigtet strategi. De vigtigste forebyggende foranstaltninger retter sig mod de miljømæssige forhold, som svampe udnytter. Hold fødderne tørre: skift sokker dagligt (ofte hvis fødderne sveder meget), vælg fugttransporterende syntetiske eller uld sokker frem for bomuld, skift sko dagligt for at lade dem tørre helt mellem brug, og brug antifungal pulver eller spray i skoene.
Behandl fodsvamp hurtigt og fuldstændigt, da tinea pedis er den mest almindelige kilde til neglesvampinfektion — svampen spreder sig fra inficeret hud mellem tæerne til neglesengen. Beskyt fødderne i fælles våde områder: bær sandaler eller vandsko i træningsbrusere, omklædningsrum, svømmebassiner og hotelbadeværelser. Oprethold ordentlig neglehygiejne: trim negle lige over (rund ikke hjørnerne, da det skaber rum for svampeindtrængning), hold negle korte, del ikke negleklippere eller filer, og steriliser værktøjer mellem brug med sprit.
Undgå negleskader: bær korrekt tilpassede sko med tilstrækkelig plads til tæerne, trim negle regelmæssigt for at forhindre, at de hænger fast i sokker, og beskyt tånegle under sport og fysisk aktivitet. Tag fat på underliggende risikofaktorer, hvor det er muligt: optimer blodsukkerkontrol ved diabetes, drøft justeringer af immunsuppressive medicin med din læge, og forbedr perifer cirkulation gennem regelmæssig motion. Nogle dermatologer anbefaler profylaktisk anvendelse af topisk antifungal på tidligere inficerede negle efter behandlingsafslutning — ugentlig anvendelse af antifungal neglelak eller løsning kan forhindre reinfektion.
For personer med kronisk, tilbagevendende onychomycosis kan periodiske kurser af oral antifungal medicin være nødvendige. At holde negleværktøjer desinficerede, undgå delte pedicureinstrumenter i saloner (tag dine egne eller sørg for ordentlig sterilisering) og behandle alle husstandsmedlemmer med svampeinfektioner samtidigt forhindrer reinfektion fra delte overflader.

Hvornår Skal Du Se En Læge Om Negleændringer
Ikke hver misfarvet eller fortykket negl er svampeinfekteret, og professionel evaluering er vigtig, før man starter behandling. Se en sundhedsudbyder, hvis du bemærker progressiv negle misfarvning (gulning, bruning eller hvide pletter), fortykkelse der gør trimning vanskelig, krumbling eller skrøbelighed af neglekanterne, adskillelse af neglen fra neglesengen, eller smerte i den berørte negl. Diabetiske patienter bør straks søge evaluering for eventuelle negleændringer, da onychomycosis øger deres risiko for sekundær bakteriel infektion og fodsår.
Hvis du tidligere har haft neglesvamp, der er blevet behandlet med succes, og bemærker tidlige tegn på tilbagefald, er tidlig intervention mere effektiv end at vente på, at infektionen bliver etableret. En mørk stribe eller bånd i neglen (melanonychia) kræver hurtig evaluering for at udelukke subungual melanom — dette er især vigtigt, hvis striben er ny, gradvist bliver bredere, eller er forbundet med negledeformitet eller periungual pigmentering (Hutchinson-tegn).!! Smerte, hævelse og rødme omkring neglefaldet (akut paronychia) kan indikere bakteriel infektion, der kræver antibiotisk behandling snarere end antifungal terapi. Hvis håndkøbs antifungal behandlinger har fejlet efter 3-6 måneders konsekvent brug, tilbyder professionel diagnose (for at bekræfte den svampeetologiske årsag) og receptpligtig behandling betydeligt højere helbredsprocenter.

Hvordan AI Hudanalyse Kan Hjælpe Med At Vurdere Negleændringer
Negleændringer er almindelige og har mange potentielle årsager — at bestemme, om en misfarvet eller fortykket negl skyldes svampeinfektion, psoriasis, traume eller en anden tilstand, er det essentielle første skridt, før man forpligter sig til måneders behandling. Skinscanner giver en tilgængelig indledende vurdering ved at analysere fotografier af dine påvirkede negle for træk, der er konsistente med onychomycosis versus andre negleforhold. Ved at fotografere dine negle i starten af behandlingen og ved månedlige intervaller skaber du en objektiv registrering af behandlingsresponsen, der afslører langsom, gradvis forbedring, som måske ikke er åbenlys ved daglig observation.
Da behandling af tånegle tager 12-18 måneder at vise fulde resultater, giver en fotografisk tidslinje motivation til at fortsætte behandlingen og objektive beviser at dele med din sundhedsudbyder, når du vurderer behandlingseffektivitet. Skinscanner kan også hjælpe dig med at overvåge tegn på tilbagefald efter vellykket behandling — subtile tidlige ændringer er lettere at opdage i sammenlignende fotografier end ved casual inspektion. Selvom AI-analyse ikke kan erstatte laboratoriebekræftelse af svampeinfektion, giver det et værdifuldt screeningsskridt, der hjælper dig med at beslutte, om professionel evaluering er berettiget og understøtter effektiv behandlingsmonitorering, når terapien begynder.


