什么是甲癣,它为什么如此常见?
甲癣——指甲真菌感染的医学术语——是由皮肤癣菌(最常见的是红色毛癣菌和毛癣菌)、酵母菌(特别是念珠菌属)和非皮肤癣霉菌引起的。皮肤癣菌约占脚趾甲感染的90%,而指甲感染的比例较小。该病在北美和欧洲的普通人群中大约影响14%,且随着年龄的增长,患病率急剧上升——近一半的70岁以上人群至少有一根受影响的指甲。脚趾甲受影响的频率远高于指甲(约80%的病例),因为脚部更长时间处于温暖潮湿的环境中(鞋子和袜子),这有利于真菌生长,且与手相比,血液循环减少(妨碍免疫防御),更容易接触到污染表面的真菌。风险因素包括年龄增长(指甲生长缓慢、血液循环减少、数十年的真菌暴露)、糖尿病(免疫力和循环受损)、外周血管疾病、免疫抑制、脚气(足癣,通常是指甲感染的来源)、指甲创伤或损伤、在潮湿环境中工作以及使用公共淋浴或游泳池。遗传易感性也起着作用——一些家庭的患病率明显更高,表明对皮肤癣菌的免疫反应存在遗传变异。甲癣远不止是一个美容问题:受影响的指甲可能变厚且难以修剪,穿鞋时会引起疼痛,成为细菌感染的入口(对糖尿病患者尤其危险),并显著影响生活质量和心理健康。在糖尿病患者中,甲癣增加了足部溃疡和继发感染的风险,这可能最终导致截肢。

指甲真菌的类型:感染模式
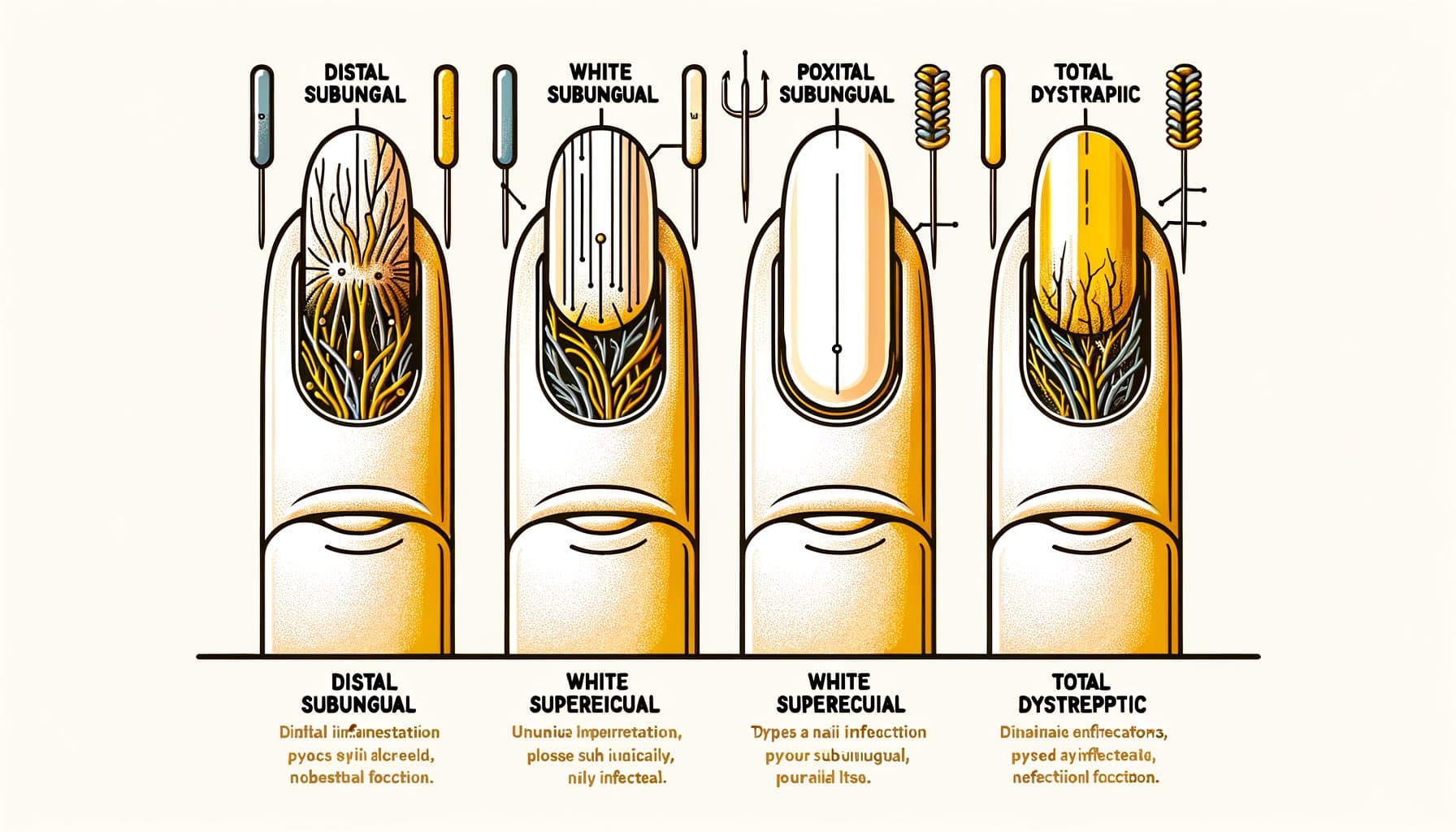
甲癣呈现出几种不同的临床模式,每种模式反映了真菌侵入的不同途径。远端侧下甲癣(DLSO)是最常见的类型,约占75%的病例。真菌侵入指甲的自由边缘(你修剪的尖端)和侧甲褶,然后向指甲根部扩散。其特征是指甲尖端开始发黄或变棕色,并向根部发展,指甲下有碎屑(在指甲下积累的松散物质),以及指甲逐渐变厚。近端侧下甲癣(PSO)在健康个体中相对不常见,但在免疫受损患者中是最常见的模式,尤其是那些感染了HIV的人。真菌通过近端甲褶(靠近指甲根)进入,并向指甲尖端扩散——与DLSO的方向相反。在一根看起来健康的指甲的近端甲褶附近出现白色或不透明区域,尤其是在年轻人中,应引起对免疫受损的怀疑。白色表浅甲癣(WSO)表现为指甲表面出现白色、粉笔状、易碎的斑块。与其他类型不同,WSO涉及真菌在外甲板表面的定植,而不是深入或在指甲下侵入。这使得它成为最容易治疗的类型——外用抗真菌药物可以直接到达感染部位。全变性甲癣(TDO)代表终末期疾病,整个指甲因真菌感染而变厚、崩溃和毁坏。TDO可以作为上述任何亚型在数月到数年内未治疗的进展。念珠菌性甲癣主要由念珠菌属引起,更常影响指甲,尤其是在长期接触潮湿环境的个体中(洗碗工、酒保、洗衣工)。它通常涉及近端和侧甲褶,并伴有肿胀和压痛(甲周炎)。准确识别模式有助于指导治疗决策,并可以提供有关潜在健康状况的线索。
诊断:为什么在治疗前确认诊断很重要
在甲癣管理中的一个重要原则是在承诺治疗之前确认诊断——尤其是口服抗真菌治疗。多达50%的变性(外观异常)指甲实际上并不是由真菌感染引起的。模仿甲癣的情况包括指甲银屑病(最常见的模仿者之一,导致凹陷、变色和增厚)、指甲创伤(因紧鞋或跑步造成的反复微创伤)、指甲扁平苔藓、黑甲症(由黑色素引起的指甲变色)以及由皮炎或血液循环不良引起的指甲变化。用数月的抗真菌药物治疗非真菌性指甲病是无效的、昂贵的,并且让你暴露于不必要的药物副作用中。诊断方法包括氢氧化钾(KOH)制备,其中指甲刮屑溶解在KOH溶液中,并在显微镜下检查真菌元素——结果在几分钟内可得,敏感性约为70-80%。真菌培养涉及将指甲剪或刮屑送往实验室以识别特定的生物体——结果需要3-6周,但提供物种识别,可以指导治疗选择。PAS(周期性酸-希夫)染色的指甲剪切组织在组织学上检查具有最高的敏感性(超过90%),需要1-2天。基于PCR的分子检测是较新的、快速的且高度敏感的,但并非普遍可用。阴性KOH或培养结果并不一定排除甲癣(假阴性很常见),因此如果临床怀疑仍然很高,可能需要重复检测或其他方法。相反,阳性实验室结果结合兼容的临床外观提供了信心,可以开始长期治疗,知道诊断是正确的。

治疗:口服与外用及现实期望
甲癣的治疗需要耐心和现实的期望——即使使用最有效的治疗,完全治愈率也远未达到100%,而且可见改善缓慢,因为健康的指甲必须生长出来以替代受损的指甲。脚趾甲每月生长约1-2毫米,这意味着完全替换脚趾甲需要12-18个月。指甲生长得更快(每月3-4毫米),完全替换需要6-9个月。口服抗真菌药物是中度到重度甲癣最有效的治疗。特比萘芬(Lamisil)是皮肤癣菌感染的金标准,每天服用6周(指甲)或12周(脚趾甲),其真菌学治愈率为70-80%,完全治愈率为38-50%。它通常耐受良好,但需要基线和定期监测肝功能,因为偶尔会发生肝毒性。常见副作用包括胃肠不适、味觉障碍和头痛。伊曲康唑(Sporanox)是另一种选择,通常以脉冲剂量使用(连续一周,停用三周,重复2-3个周期),对包括念珠菌在内的更广泛真菌有效。它比特比萘芬有更多的药物相互作用,并需要肝功能监测。氟康唑有时在长期使用中以每周剂量使用。外用治疗对大多数类型的甲癣的效果不如口服药物,因为指甲板作为屏障,阻止药物渗透到感染所在的指甲床和基质。环吡酮胺指甲油(Penlac)是FDA批准的第一种外用药物,治愈率适中,约为5-10%。依非那酯(Jublia)和塔伐泊尔(Kerydin)是较新的外用溶液,具有更好的渗透性和约15-20%的治愈率。外用治疗最适合轻度、早期感染、白色表浅甲癣、因药物相互作用或肝脏问题无法服用口服抗真菌药物的患者,以及作为口服治疗的辅助以提高治愈率。联合治疗(口服加外用)比单独使用任何一种治疗的治愈率更高。机械清创——专业修剪和削薄厚重的变性指甲——在漫长的治疗过程中改善了外用药物的渗透性和美容外观。激光治疗被积极推广,但其疗效的证据仍然有限且不一致,大多数设计良好的研究显示其效果仅比安慰剂略好或没有好处。
预防:防止真菌复发
成功治疗甲癣后的复发率很高——估计在数年内为10-50%——使预防成为一种重要的长期策略。最重要的预防措施针对真菌利用的环境条件。保持双脚干燥:每天更换袜子(如果脚部出汗严重则更频繁),选择排湿的合成或羊毛袜而非棉袜,每天交替穿鞋,以便在穿着之间完全干燥,并在鞋内使用抗真菌粉或喷雾。及时彻底治疗脚气,因为足癣是指甲真菌感染最常见的来源——真菌从感染的脚趾皮肤传播到指甲床。在公共潮湿区域保护双脚:在健身房淋浴、储物柜、更衣室和酒店浴室穿凉鞋或水鞋。保持适当的指甲卫生:指甲要直修(不要修圆角,以免形成真菌侵入的空间),保持指甲短,不要共享指甲剪或锉刀,并在使用之间用酒精消毒工具。避免指甲创伤:穿合适的鞋子,确保足够的脚趾空间,定期修剪指甲以防止其勾住袜子,并在运动和身体活动中保护脚趾甲。尽可能解决潜在的风险因素:优化糖尿病的血糖控制,与医生讨论免疫抑制药物的调整,并通过定期锻炼改善外周循环。一些皮肤科医生建议在治疗完成后对以前感染的指甲进行预防性外用抗真菌药物的应用——每周涂抹抗真菌指甲油或溶液可能防止再感染。对于慢性复发性甲癣的个体,可能需要定期口服抗真菌药物。保持指甲工具的消毒,避免在沙龙共享足部护理工具(自带工具或确保适当消毒),并同时治疗所有家庭成员的真菌感染,以防止从共享表面再感染。

何时就指甲变化看医生
并非每个变色或变厚的指甲都是由真菌引起的,专业评估在开始治疗前很重要。如果你注意到指甲逐渐变色(发黄、变棕或出现白斑)、变厚导致修剪困难、指甲边缘崩溃或脆弱、指甲与指甲床分离,或受影响指甲疼痛,应咨询医疗提供者。糖尿病患者应及时就任何指甲变化进行评估,因为甲癣增加了他们继发细菌感染和足部溃疡的风险。如果你之前曾成功治疗过指甲真菌,并注意到复发的早期迹象,早期干预比等待感染确立更有效。指甲中的黑色条纹或带(黑甲症)需要紧急评估,以排除下甲黑色素瘤——如果条纹是新的、逐渐变宽或伴有指甲畸形或指甲周围色素沉着(哈钦森征),这尤其重要。指甲褶周围的疼痛、肿胀和红肿(急性甲周炎)可能表明需要抗生素治疗的细菌感染,而不是抗真菌治疗。如果在持续使用3-6个月后,非处方抗真菌治疗未能奏效,专业诊断(以确认真菌病因)和处方治疗提供显著更高的治愈率。

人工智能皮肤分析如何帮助评估指甲变化
指甲变化很常见,可能有多种潜在原因——确定变色或增厚的指甲是否由于真菌感染、银屑病、创伤或其他情况是承诺数月治疗的基本第一步。Skinscanner通过分析受影响指甲的照片,提供可访问的初步评估,以识别与甲癣或其他指甲病状一致的特征。通过在治疗开始时和每月拍摄指甲照片,你可以创建治疗反应的客观记录,揭示可能在日常观察中不明显的缓慢、渐进的改善。考虑到脚趾甲治疗需要12-18个月才能显示完全结果,拥有照片时间线可以提供继续治疗的动力,并为你与医疗提供者在评估治疗效果时分享客观证据。Skinscanner还可以帮助你在成功治疗后监测复发迹象——与随意检查相比,比较照片中微妙的早期变化更容易被发现。虽然人工智能分析不能替代实验室确认真菌感染,但它提供了一个有价值的筛查步骤,帮助你决定是否需要专业评估,并支持在治疗开始后有效监测治疗效果。


