Ce Este Onicomicoza și De Ce Este Atât de Comună?
Onicomicoza — termenul medical pentru infecția fungică a unghiei — este cauzată de ciuperci dermatofite (cel mai frecvent Trichophyton rubrum și Trichophyton mentagrophytes), drojdii (în special specii de Candida) și mucegaiuri non-dermatofite. Dermatofitele reprezintă aproximativ 90% din infecțiile unghiilor de la picioare și o proporție mai mică din infecțiile unghiilor de la mâini. Condiția afectează aproximativ 14% din populația generală din America de Nord și Europa, cu o prevalență care crește brusc odată cu vârsta — aproape jumătate dintre persoanele de peste 70 de ani au cel puțin o unghie afectată.
Unghiile de la picioare sunt afectate mult mai des decât unghiile de la mâini (aproximativ 80% din cazuri) deoarece picioarele petrec mai mult timp în medii calde și umede (pantofi și șosete) care favorizează creșterea fungică, au circulație sanguină redusă comparativ cu mâinile (împiedicând apărarea imunitară) și sunt mai susceptibile să întâlnească ciuperci pe suprafețe contaminate. Factorii de risc includ vârsta înaintată (creșterea mai lentă a unghiilor, circulație redusă, decenii de expunere fungică), diabetul (imunitate și circulație afectate), boala vasculară periferică, imunodepresia, piciorul atletului (tinea pedis, care servește adesea ca sursă a infecției unghiei), traumatisme sau leziuni ale unghiei, lucrul în medii umede și utilizarea dușurilor sau piscinelor comune. Susceptibilitatea genetică joacă de asemenea un rol — unele familii au o prevalență semnificativ mai mare, sugerând variații moștenite în răspunsul imunitar la dermatofite.
Onicomicoza este mult mai mult decât o problemă cosmetică: unghiile afectate pot deveni groase și greu de tăiat, pot provoca durere atunci când porți pantofi, pot crea puncte de intrare pentru infecții bacteriene (în special periculoase pentru diabetici) și pot afecta semnificativ calitatea vieții și bunăstarea psihologică. La pacienții diabetici, onicomicoza crește riscul de ulcere ale piciorului și infecții secundare care pot duce în cele din urmă la amputare.

Tipuri de Fung al Unghiei: Tipare de Infecție
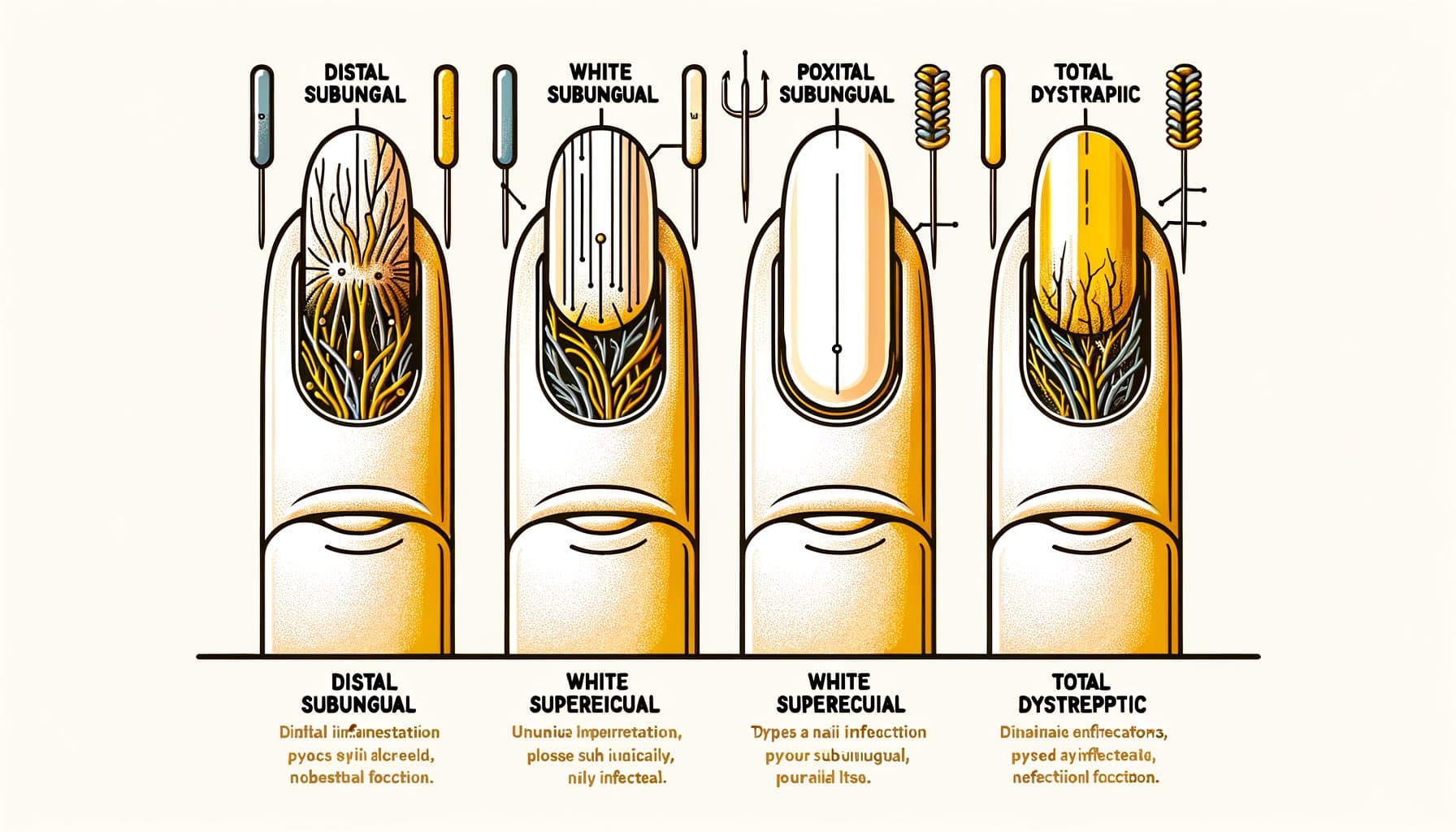
Onicomicoza se prezintă în mai multe tipare clinice distincte, fiecare reflectând o rută diferită de invazie fungică. Onicomicoza subunguală distal laterală (DLSO) este cel mai comun tip, reprezentând aproximativ 75% din cazuri. Ciuperca invadează sub marginea liberă a unghiei (vârful pe care îl tai) și pliurile laterale ale unghiei, apoi se răspândește spre cuticulă.
Semnele caracteristice sunt îngălbenirea sau decolorarea maronie care începe de la vârful unghiei și progresează spre bază, resturi subunguale (material sfărâmicios acumulat sub unghie) și îngroșarea treptată a unghiei. Onicomicoza subunguală proximală (PSO) este relativ rară la persoanele sănătoase, dar este cel mai comun tipar la pacienții imunocompromiși, în special cei cu HIV. Ciuperca intră prin pliul unghial proximal (aproape de cuticulă) și se răspândește spre vârful unghiei — în direcția opusă DLSO.
O zonă albă sau opacă care apare aproape de cuticulă într-o unghie care arată sănătos, în special la o persoană mai tânără, ar trebui să ridice suspiciuni de compromis imunitar. Onicomicoza superficială albă (WSO) se prezintă ca pete albe, cretoase și friabile pe suprafața unghiei. Spre deosebire de alte tipuri în care ciuperca invadează adânc sau sub unghie, WSO implică colonizarea fungică a suprafeței exterioare a plăcii unghiale.
Acest lucru o face cel mai ușor tip de tratat — antifungicele topice pot ajunge direct la infecție. Onicomicoza distrofă totală (TDO) reprezintă boala în stadiu final în care întreaga unghie este îngroșată, sfărâmată și distrusă de infecția fungică. TDO poate dezvolta ca progresie a oricăruia dintre subtipurile de mai sus lăsate netratate timp de luni sau ani.
Onicomicoza candidială este cauzată în principal de specii de Candida și afectează mai frecvent unghiile de la mâini, în special la persoanele cu expunere cronică la umiditate (spălători de vase, barmani, lucrători în spălătorii). Aceasta implică adesea pliurile unghiale proximale și laterale cu umflare și sensibilitate asociate (paronichie). Identificarea precisă a tiparului ajută la ghidarea deciziilor de tratament și poate oferi indicii despre starea de sănătate subiacente.
Diagnostic: De Ce Contează Confirmarea Înainte de Tratament
Un principiu important în gestionarea onicomicozei este confirmarea diagnosticului înainte de a începe tratamentul — în special tratamentul antifungic oral. Până la 50% dintre unghiile distrofice (care apar anormal) nu sunt cauzate de infecția fungică.!! Condițiile care imită onicomicoza includ psoriazisul unghial (unul dintre cele mai comune mimetice, cauzând perforații, decolorare și îngroșare), trauma unghială (microtraume repetate din cauza încălțămintei strâmte sau alergării), lichenul plan al unghiei, melanoniția (decolorarea întunecată a unghiei din cauza melaninei) și modificările unghiei din dermatită sau circulație deficitară.
Tratarea unei condiții unghiale non-fungice cu luni de medicamente antifungice este ineficientă, costisitoare și expune la efecte secundare inutile ale medicamentului. Metodele de diagnostic includ preparatul cu hidroxid de potasiu (KOH), unde zgârieturile unghiei sunt dizolvate în soluție de KOH și examinate la microscop pentru elemente fungice — rezultatele sunt disponibile în câteva minute, sensibilitatea fiind de aproximativ 70-80%. Cultura fungică implică trimiterea de tăieturi sau zgârieturi de unghii la un laborator pentru a identifica organismul specific — rezultatele durează 3-6 săptămâni, dar oferă identificarea speciei care poate ghida alegerea tratamentului.
Colorarea PAS (acid periodic-Schiff) a tăieturilor de unghii examinate histologic are cea mai mare sensibilitate (peste 90%) și durează 1-2 zile. Testarea moleculară bazată pe PCR este mai nouă, mai rapidă și foarte sensibilă, dar nu este disponibilă universal. Un rezultat negativ la KOH sau cultură nu exclude definitiv onicomicoza (fals negative sunt comune), așa că pot fi necesare teste repetate sau metode alternative dacă suspiciunea clinică rămâne ridicată. Pe de altă parte, un rezultat pozitiv de laborator combinat cu un aspect clinic compatibil oferă încrederea de a începe un tratament prelungit știind că diagnosticul este corect.

Tratament: Oral vs. Topic și Așteptări Realiste
Tratamentul onicomicozei necesită răbdare și așteptări realiste — chiar și cu cele mai eficiente tratamente, ratele de vindecare completă sunt departe de 100%, iar îmbunătățirea vizibilă este lentă deoarece unghia sănătoasă trebuie să crească pentru a înlocui unghia deteriorată. Unghiile de la picioare cresc cu aproximativ 1-2 mm pe lună, ceea ce înseamnă că înlocuirea completă a unghiei de la picior durează 12-18 luni. Unghiile de la mâini cresc mai repede (3-4 mm/lună) cu înlocuire completă în 6-9 luni.
Medicamentele antifungice orale sunt cel mai eficient tratament pentru onicomicoza moderată până la severă. Terbinafina (Lamisil) este standardul de aur pentru infecțiile dermatofite, administrată zilnic timp de 6 săptămâni (unghii de la mâini) sau 12 săptămâni (unghii de la picioare), cu rate de vindecare micologică de 70-80% și rate de vindecare completă de 38-50%. Este în general bine tolerată, dar necesită monitorizarea funcției hepatice de bază și periodică, deoarece cazuri rare de hepatotoxicitate apar.
Efectele secundare comune includ disconfort gastrointestinal, tulburări de gust și dureri de cap. Itraconazolul (Sporanox) este o alternativă, adesea utilizată în doze pulsate (o săptămână pe, trei săptămâni off, repetate pentru 2-3 cicluri), eficient împotriva unei game mai largi de ciuperci, inclusiv Candida. Are mai multe interacțiuni medicamentoase decât terbinafina și necesită monitorizarea ficatului.
Fluconazolul este uneori utilizat off-label în doze săptămânale pentru perioade prelungite. Tratamentele topice sunt mai puțin eficiente decât medicamentele orale pentru cele mai multe tipuri de onicomicoză deoarece placa unghială acționează ca o barieră care împiedică penetrarea medicamentului în patul unghiei și matricea unde se află infecția. Lacul de unghii ciclopirox (Penlac) a fost primul tratament topic aprobat de FDA, cu rate modeste de vindecare de aproximativ 5-10%.
Efinaconazolul (Jublia) și tavaborolul (Kerydin) sunt soluții topice mai noi cu penetrare îmbunătățită și rate de vindecare de aproximativ 15-20%. Tratamentele topice sunt cele mai potrivite pentru infecții ușoare, timpurii, onicomicoza superficială albă, pacienți care nu pot lua antifungice orale din cauza interacțiunilor medicamentoase sau a problemelor hepatice, și ca adjuvanți la terapia orală pentru a îmbunătăți ratele de vindecare. Terapia combinată (oral plus topic) atinge rate de vindecare mai mari decât oricare dintre ele singure.
Debridarea mecanică — tăierea profesională a unghiei groase și distrofice — îmbunătățește atât penetrarea medicamentului topic, cât și aspectul cosmetic în timpul procesului lung de tratament. Tratamentul cu laser a fost promovat agresiv, dar dovezile pentru eficacitate rămân limitate și inconsistent, cele mai multe studii bine concepute arătând beneficii modeste sau inexistente față de placebo.
Prevenire: Menținerea Fungului departe
Ratele de recidivă după tratamentul reușit al onicomicozei sunt ridicate — estimate la 10-50% pe parcursul mai multor ani — făcând prevenția o strategie esențială pe termen lung. Cele mai importante măsuri preventive vizează condițiile de mediu pe care ciupercile le exploatează. Menține picioarele uscate: schimbă șosetele zilnic (mai des dacă picioarele transpiră abundent), alege șosete sintetice sau din lână care îndepărtează umiditatea în loc de bumbac, alternează pantofii zilnic pentru a le permite să se usuce complet între purtări și folosește pudră sau spray antifungic în pantofi.
Tratază prompt și complet piciorul atletului, deoarece tinea pedis este cea mai comună sursă a infecției fungice a unghiei — ciuperca se răspândește de la pielea infectată dintre degete la patul unghiei. Protejează picioarele în zone umede comune: poartă sandale sau pantofi de apă în dușurile de la sală, vestiare, pe marginea piscinelor și în băile hotelurilor. Menține igiena corespunzătoare a unghiilor: taie unghiile drept (nu rotunji colțurile, ceea ce creează spații pentru intrarea fungică), menține unghiile scurte, nu împărtăși unghiere sau pile și sterilizează uneltele între utilizări cu alcool medicinal.
Evită trauma unghiei: poartă pantofi potriviți cu suficient loc pentru degete, taie unghiile regulat pentru a preveni agățarea de șosete și protejează unghiile de la picioare în timpul sporturilor și activităților fizice. Abordează factorii de risc subiacenți unde este posibil: optimizează controlul glicemiei în diabet, discută ajustările medicamentelor imunodepresive cu medicul tău și îmbunătățește circulația periferică prin exerciții fizice regulate. Unii dermatologi recomandă aplicarea profilactică a antifungicelor topice pe unghiile anterior infectate după finalizarea tratamentului — aplicarea săptămânală a lacului sau soluției antifungice pentru unghii poate preveni reinfecția.
Pentru persoanele cu onicomicoză cronică, recurentă, pot fi necesare cure periodice de medicamente antifungice orale. Menținerea uneltelor pentru unghii sterilizate, evitarea instrumentelor de pedichiură comune în saloane (adu-ți propriile unelte sau asigură-te de sterilizarea corespunzătoare) și tratarea simultană a tuturor membrilor familiei cu infecții fungice previne reinfecția de pe suprafețele comune.

Când Să Vezi un Medic Despre Schimbările Unghiei
Nu fiecare unghie decolorată sau îngroșată este fungică, iar evaluarea profesională este importantă înainte de a începe tratamentul. Consultați un profesionist din domeniul sănătății dacă observați decolorare progresivă a unghiei (îngălbenire, brunificare sau pete albe), îngroșare care face tăierea dificilă, crăpare sau fragilitate a marginii unghiei, separarea unghiei de patul unghial sau durere în unghia afectată. Pacienții diabetici ar trebui să caute evaluare promptă pentru orice modificări ale unghiilor, deoarece onicomicoza le crește riscul de infecție bacteriană secundară și ulcere la nivelul picioarelor.
Dacă ați avut anterior o infecție fungică a unghiilor tratată cu succes și observați semne timpurii de recidivă, intervenția timpurie este mai eficientă decât așteptarea ca infecția să se stabilizeze. O bandă sau o dâră întunecată în unghie (melanoniție) necesită evaluare urgentă pentru a exclude melanomul subungual — acest lucru este deosebit de important dacă banda este nouă, se lărgește progresiv sau este asociată cu deformarea unghiei sau pigmentarea periunguală (semnul Hutchinson).!! Durerea, umflarea și roșeața din jurul pliului unghial (paronichie acută) pot indica o infecție bacteriană care necesită tratament cu antibiotice mai degrabă decât terapie antifungică. Dacă tratamentele antifungice fără prescripție medicală au eșuat după 3-6 luni de utilizare constantă, diagnosticul profesional (pentru a confirma etiologia fungică) și tratamentul pe bază de prescripție oferă rate de vindecare semnificativ mai mari.

Cum Poate Analiza AI a Pielii Să Ajute la Evaluarea Schimbărilor Unghiei
Schimbările unghiei sunt comune și au numeroase cauze potențiale — determinarea dacă o unghie decolorată sau îngroșată se datorează unei infecții fungice, psoriazisului, traumei sau unei alte condiții este primul pas esențial înainte de a te angaja în luni de tratament. Skinscanner oferă o evaluare preliminară accesibilă prin analizarea fotografiilor unghiilor afectate pentru caracteristici consistente cu onicomicoza versus alte condiții ale unghiei. Fotografierea unghiilor tale la începutul tratamentului și la intervale lunare creează un registru obiectiv al răspunsului la tratament care dezvăluie îmbunătățiri lente și treptate care s-ar putea să nu fie evidente în observația zilnică.
Având în vedere că tratamentul unghiei de la picior durează 12-18 luni pentru a arăta rezultate complete, având o cronologie fotografică oferă motivație pentru a continua tratamentul și dovezi obiective de împărtășit cu furnizorul tău de servicii medicale atunci când evaluezi eficacitatea tratamentului. Skinscanner poate de asemenea să te ajute să monitorizezi semnele de recidivă după tratamentul reușit — schimbările subtile timpurii sunt mai ușor de detectat în fotografiile comparative decât în inspecția casuală. Deși analiza AI nu poate înlocui confirmarea de laborator a infecției fungice, oferă un pas de screening valoros care te ajută să decizi dacă evaluarea profesională este justificată și susține monitorizarea eficientă a tratamentului odată ce terapia a început.


