Czym jest onychomikoza i dlaczego jest tak powszechna?
Onychomikoza — medyczny termin na infekcję grzybiczą paznokci — jest spowodowana przez grzyby dermatofitowe (najczęściej Trichophyton rubrum i Trichophyton mentagrophytes), drożdże (szczególnie gatunki Candida) oraz grzyby nidermaotofitowe. Dermatofity odpowiadają za około 90% infekcji paznokci u stóp i mniejszą proporcję infekcji paznokci u rąk. Choroba dotyka około 14% ogółu populacji w Ameryce Północnej i Europie, a jej występowanie gwałtownie wzrasta z wiekiem — prawie połowa osób powyżej 70.
roku życia ma co najmniej jeden dotknięty paznokieć. Paznokcie u stóp są dotknięte znacznie częściej niż paznokcie u rąk (około 80% przypadków), ponieważ stopy spędzają więcej czasu w ciepłych, wilgotnych środowiskach (buty i skarpetki), które sprzyjają wzrostowi grzybów, mają ograniczoną cyrkulację krwi w porównaniu do rąk (utrudniając obronę immunologiczną) i są bardziej narażone na kontakt z grzybami na zanieczyszczonych powierzchniach. Czynniki ryzyka obejmują starzenie się (wolniejszy wzrost paznokci, zmniejszona cyrkulacja, dekady narażenia na grzyby), cukrzycę (upośledzona odporność i cyrkulacja), choroby naczyniowe obwodowe, immunosupresję, grzybicę stóp (tinea pedis, która często jest źródłem infekcji paznokci), urazy lub uszkodzenia paznokci, pracę w wilgotnych środowiskach oraz korzystanie z wspólnych pryszniców lub basenów.
Genetyczna podatność również odgrywa rolę — niektóre rodziny mają znacznie wyższe występowanie, co sugeruje dziedziczne różnice w odpowiedzi immunologicznej na dermatofity. Onychomikoza to znacznie więcej niż tylko problem kosmetyczny: dotknięte paznokcie mogą stać się grube i trudne do przycięcia, powodować ból podczas noszenia butów, tworzyć punkty wejścia dla infekcji bakteryjnych (szczególnie niebezpiecznych dla diabetyków) oraz znacząco wpływać na jakość życia i dobrostan psychiczny. U pacjentów z cukrzycą onychomikoza zwiększa ryzyko owrzodzeń stóp i wtórnych infekcji, które mogą ostatecznie prowadzić do amputacji.

Rodzaje grzybicy paznokci: Wzorce infekcji
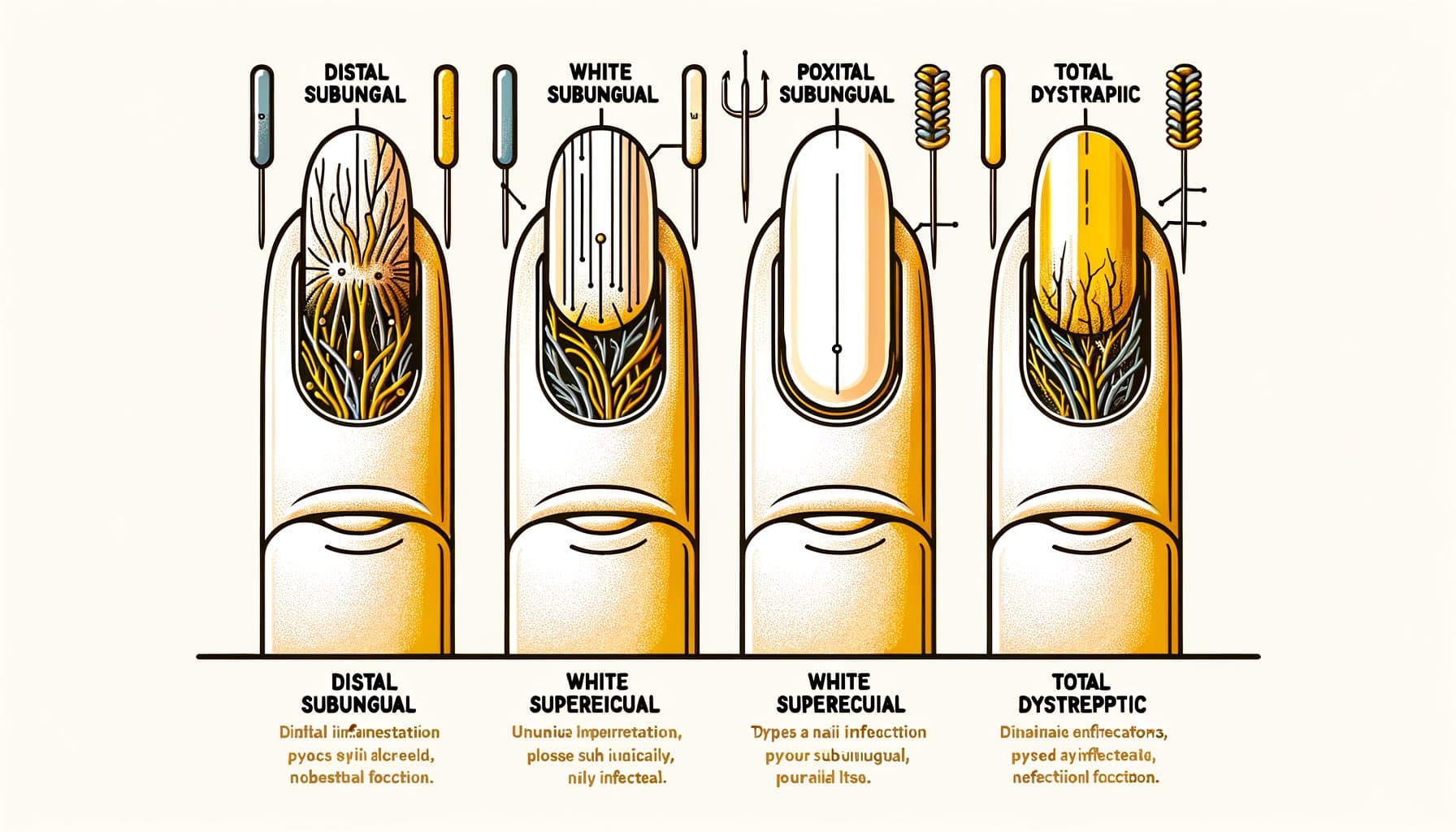
Onychomikoza występuje w kilku wyraźnych wzorcach klinicznych, z których każdy odzwierciedla inny sposób inwazji grzyba. Dystalna boczna onychomikoza pod paznokciem (DLSO) jest najczęstszym typem, stanowiącym około 75% przypadków. Grzyb wnika pod wolny brzeg paznokcia (czubek, który przycinasz) i boczne fałdy paznokciowe, a następnie rozprzestrzenia się w kierunku skórek.
Cechami charakterystycznymi są żółknięcie lub brązowe zabarwienie zaczynające się od czubka paznokcia i postępujące w kierunku podstawy, pod paznokciowe zanieczyszczenia (kruchy materiał gromadzący się pod paznokciem) oraz stopniowe pogrubienie paznokcia. Proksymalna onychomikoza pod paznokciem (PSO) jest stosunkowo rzadko spotykana u zdrowych osób, ale jest najczęstszym wzorcem u pacjentów z osłabioną odpornością, szczególnie tych z HIV. Grzyb wnika przez proksymalny fałd paznokciowy (blisko skórek) i rozprzestrzenia się w kierunku czubka paznokcia — w przeciwnym kierunku niż DLSO.
Biała lub mętna plama pojawiająca się w pobliżu skórek w zdrowo wyglądającym paznokciu, szczególnie u młodszej osoby, powinna budzić podejrzenie osłabienia odporności. Biała powierzchowna onychomikoza (WSO) objawia się jako białe, kredowe, kruchy plamy na powierzchni paznokcia. W przeciwieństwie do innych typów, gdzie grzyb wnika głęboko w lub pod paznokieć, WSO polega na kolonizacji grzybów na zewnętrznej powierzchni płytki paznokciowej.
To sprawia, że jest to najłatwiejszy typ do leczenia — miejscowe leki przeciwgrzybicze mogą bezpośrednio dotrzeć do infekcji. Całkowita dystroficzna onychomikoza (TDO) reprezentuje stadium końcowe choroby, w którym cały paznokieć jest pogrubiony, kruchy i zniszczony przez infekcję grzybiczą. TDO może rozwijać się jako postęp któregokolwiek z powyższych podtypów, jeśli nie jest leczona przez miesiące lub lata.
Onychomikoza kandydozowa jest głównie spowodowana przez gatunki Candida i częściej dotyka paznokci u rąk, szczególnie u osób z przewlekłym narażeniem na wilgoć (zmywarki, barmani, pracownicy pralni). Często obejmuje proksymalne i boczne fałdy paznokciowe z towarzyszącym obrzękiem i wrażliwością (paronychia). Dokładna identyfikacja wzorca pomaga w podejmowaniu decyzji terapeutycznych i może dostarczyć wskazówek dotyczących stanu zdrowia.
Diagnostyka: Dlaczego potwierdzenie ma znaczenie przed leczeniem
Ważną zasadą w zarządzaniu onychomikozą jest potwierdzenie diagnozy przed podjęciem leczenia — szczególnie doustnego leczenia przeciwgrzybiczego. Do 50% dystroficznych (abnormalnie wyglądających) paznokci nie jest spowodowanych zakażeniem grzybiczym.!! Warunki, które naśladują onychomikozę, obejmują łuszczycę paznokci (jedno z najczęstszych naśladownictw, powodujące dołki, przebarwienia i pogrubienie), uraz paznokci (powtarzający się mikrouraz spowodowany ciasnymi butami lub bieganiem), liszaj płaski paznokcia, melanonię (ciemne przebarwienie paznokcia spowodowane melaniną) oraz zmiany paznokci spowodowane zapaleniem skóry lub słabym krążeniem.
Leczenie niegrzybicznego schorzenia paznokci przez miesiące stosowania leków przeciwgrzybiczych jest nieskuteczne, kosztowne i naraża na niepotrzebne skutki uboczne leków. Metody diagnostyczne obejmują przygotowanie z wodorotlenkiem potasu (KOH), gdzie zeskrobiny paznokci rozpuszczane są w roztworze KOH i badane pod mikroskopem w poszukiwaniu elementów grzybiczych — wyniki dostępne są w ciągu kilku minut, czułość wynosi około 70-80%. Hodowla grzybów polega na wysłaniu obcięć paznokci lub zeskrobiny do laboratorium w celu zidentyfikowania konkretnego organizmu — wyniki zajmują 3-6 tygodni, ale dostarczają identyfikacji gatunku, co może pomóc w wyborze leczenia.
Barwienie PAS (kwas okresowy-Schiff) z obcięć paznokci badanych histologicznie ma najwyższą czułość (ponad 90%) i zajmuje 1-2 dni. Testy molekularne oparte na PCR są nowsze, szybsze i bardzo czułe, ale nie są powszechnie dostępne. Negatywny wynik KOH lub hodowli nie wyklucza definitywnie onychomikozy (fałszywe negatywy są powszechne), dlatego może być konieczne powtórzenie testów lub zastosowanie alternatywnych metod, jeśli kliniczne podejrzenie pozostaje wysokie. Z drugiej strony, pozytywny wynik laboratoryjny w połączeniu z kompatybilnym wyglądem klinicznym daje pewność, aby rozpocząć długotrwałą kurację, wiedząc, że diagnoza jest prawidłowa.

Leczenie: Doustne vs. miejscowe i realistyczne oczekiwania
Leczenie onychomikozy wymaga cierpliwości i realistycznych oczekiwań — nawet przy najskuteczniejszych terapiach, całkowite wskaźniki wyleczenia są dalekie od 100%, a widoczna poprawa jest powolna, ponieważ zdrowy paznokieć musi wyrosnąć, aby zastąpić uszkodzony paznokieć. Paznokcie u stóp rosną w tempie około 1-2 mm miesięcznie, co oznacza, że całkowita wymiana paznokcia u stóp zajmuje 12-18 miesięcy. Paznokcie u rąk rosną szybciej (3-4 mm/miesiąc) z pełną wymianą w ciągu 6-9 miesięcy.
Doustne leki przeciwgrzybicze są najskuteczniejszym leczeniem dla umiarkowanej do ciężkiej onychomikozy. Terbinafina (Lamisil) jest złotym standardem w przypadku infekcji dermatofitowych, przyjmowana codziennie przez 6 tygodni (paznokcie u rąk) lub 12 tygodni (paznokcie u stóp), z mykologicznie wyleczonymi wskaźnikami wynoszącymi 70-80% i całkowitymi wskaźnikami wyleczenia wynoszącymi 38-50%. Zwykle jest dobrze tolerowana, ale wymaga monitorowania funkcji wątroby przed rozpoczęciem i okresowo, ponieważ rzadkie przypadki hepatotoksyczności występują.
Częste skutki uboczne obejmują zaburzenia żołądkowo-jelitowe, zaburzenia smaku i bóle głowy. Itrakonazol (Sporanox) jest alternatywą, często stosowaną w dawkowaniu pulsacyjnym (jeden tydzień na, trzy tygodnie przerwy, powtarzane przez 2-3 cykle), skuteczną przeciwko szerszemu zakresowi grzybów, w tym Candida. Ma więcej interakcji z lekami niż terbinafina i wymaga monitorowania wątroby.
Fluconazol jest czasami stosowany off-label w tygodniowym dawkowaniu przez dłuższe okresy. Miejscowe leczenie jest mniej skuteczne niż leki doustne w przypadku większości typów onychomikozy, ponieważ płytka paznokciowa działa jako bariera, uniemożliwiająca przenikanie leku do łożyska paznokcia i matrycy, gdzie znajduje się infekcja. Lakier do paznokci cyklopiroksowy (Penlac) był pierwszym miejscowym lekiem zatwierdzonym przez FDA, z umiarkowanymi wskaźnikami wyleczenia wynoszącymi około 5-10%.
Efinakonazol (Jublia) i tawaborol (Kerydin) to nowsze miejscowe rozwiązania z poprawioną penetracją i wskaźnikami wyleczenia wynoszącymi około 15-20%. Miejscowe leczenie jest najbardziej odpowiednie dla łagodnych, wczesnych infekcji, białej powierzchownej onychomikozy, pacjentów, którzy nie mogą przyjmować doustnych leków przeciwgrzybiczych z powodu interakcji lekowych lub problemów z wątrobą, oraz jako uzupełnienie terapii doustnej w celu poprawy wskaźników wyleczenia. Terapia skojarzona (doustna plus miejscowa) osiąga wyższe wskaźniki wyleczenia niż każda z osobna.
Mechaniczne usuwanie — profesjonalne przycinanie i cieniowanie grubego, dystroficznego paznokcia — poprawia zarówno penetrację leku miejscowego, jak i wygląd kosmetyczny podczas długotrwałego procesu leczenia. Leczenie laserowe było intensywnie reklamowane, ale dowody na skuteczność pozostają ograniczone i niespójne, a większość dobrze zaprojektowanych badań wykazuje umiarkowane lub żadne korzyści w porównaniu do placebo.
Zapobieganie: Jak zapobiec powrotowi grzybicy
Wskaźniki nawrotów po udanym leczeniu onychomikozy są wysokie — szacowane na 10-50% w ciągu kilku lat — co sprawia, że zapobieganie jest istotną strategią długoterminową. Najważniejsze środki zapobiegawcze koncentrują się na warunkach środowiskowych, które wykorzystują grzyby. Utrzymuj stopy w suchości: zmieniaj skarpetki codziennie (częściej, jeśli stopy intensywnie się pocą), wybieraj skarpetki syntetyczne lub wełniane o właściwościach odprowadzających wilgoć zamiast bawełnianych, zmieniaj buty codziennie, aby mogły całkowicie wyschnąć między noszeniem, i stosuj proszek lub spray przeciwgrzybiczy w butach.
Szybko i całkowicie leczyj grzybicę stóp, ponieważ tinea pedis jest najczęstszym źródłem infekcji grzybiczej paznokci — grzyb rozprzestrzenia się z zakażonej skóry między palcami do łożyska paznokcia. Chroń stopy w wspólnych mokrych miejscach: noś sandały lub buty wodne w prysznicach na siłowni, w szatniach, na basenach i w łazienkach hotelowych. Utrzymuj odpowiednią higienę paznokci: przycinaj paznokcie na prosto (nie zaokrąglaj krawędzi, co tworzy przestrzenie dla wejścia grzybów), utrzymuj paznokcie krótkie, nie dziel się obcinaczami do paznokci ani pilnikami, a narzędzia dezynfekuj między użyciami alkoholem izopropylowym.
Unikaj urazów paznokci: noś dobrze dopasowane buty z odpowiednią przestrzenią na palce, regularnie przycinaj paznokcie, aby zapobiec zaczepianiu o skarpetki, i chroń paznokcie u stóp podczas sportu i aktywności fizycznej. Tam, gdzie to możliwe, zajmuj się podstawowymi czynnikami ryzyka: optymalizuj kontrolę poziomu cukru we krwi w cukrzycy, omawiaj z lekarzem dostosowanie leków immunosupresyjnych i poprawiaj krążenie obwodowe poprzez regularne ćwiczenia. Niektórzy dermatolodzy zalecają profilaktyczne stosowanie miejscowych leków przeciwgrzybiczych na wcześniej zakażone paznokcie po zakończeniu leczenia — cotygodniowe stosowanie lakieru lub roztworu przeciwgrzybiczego może zapobiec reinfekcji.
Dla osób z przewlekłą, nawracającą onychomikozą mogą być potrzebne okresowe kuracje doustnymi lekami przeciwgrzybiczymi. Utrzymywanie narzędzi do paznokci w czystości, unikanie wspólnych instrumentów do pedicure w salonach (przynieś swoje lub upewnij się o odpowiedniej dezynfekcji) oraz jednoczesne leczenie wszystkich domowników z infekcjami grzybiczymi zapobiega reinfekcji z zanieczyszczonych powierzchni.

Kiedy udać się do lekarza w sprawie zmian w paznokciach
Nie każdy zabarwiony lub pogrubiony paznokieć jest grzybiczy, a profesjonalna ocena jest ważna przed rozpoczęciem leczenia. Skontaktuj się z pracownikiem służby zdrowia, jeśli zauważysz postępujące przebarwienia paznokci (żółknięcie, brązowienie lub białe plamy), pogrubienie, które utrudnia przycinanie, kruszenie lub łamliwość krawędzi paznokcia, oddzielanie się paznokcia od łożyska paznokcia lub ból w dotkniętym paznokciu. Pacjenci z cukrzycą powinni szybko szukać oceny w przypadku jakichkolwiek zmian w paznokciach, ponieważ onychomikoza zwiększa ryzyko wtórnych zakażeń bakteryjnych i owrzodzeń stóp.
Jeśli wcześniej miałeś grzybicę paznokci skutecznie wyleczoną i zauważysz wczesne oznaki nawrotu, wczesna interwencja jest bardziej skuteczna niż czekanie na ustabilizowanie się infekcji. Ciemna smuga lub pasmo w paznokciu (melanonia) wymaga pilnej oceny, aby wykluczyć czerniaka pod paznokciem — jest to szczególnie ważne, jeśli smuga jest nowa, stopniowo się poszerza lub towarzyszy jej deformacja paznokcia lub pigmentacja okołopaznokciowa (objaw Hutchinsona).!! Ból, obrzęk i zaczerwienienie wokół fałdu paznokcia (ostre zapalenie wału paznokciowego) mogą wskazywać na zakażenie bakteryjne wymagające leczenia antybiotykami, a nie terapii przeciwgrzybiczej. Jeśli dostępne bez recepty leki przeciwgrzybicze zawiodły po 3-6 miesiącach konsekwentnego stosowania, profesjonalna diagnoza (w celu potwierdzenia etiologii grzybiczej) i leczenie na receptę oferują znacznie wyższe wskaźniki wyleczenia.

Jak analiza skóry AI może pomóc ocenić zmiany w paznokciach
Zmiany w paznokciach są powszechne i mają liczne potencjalne przyczyny — ustalenie, czy zabarwiony lub pogrubiony paznokieć jest spowodowany infekcją grzybiczą, łuszczycą, urazem czy innym stanem, jest kluczowym pierwszym krokiem przed podjęciem miesięcy leczenia. Skinscanner zapewnia dostępne wstępne oszacowanie, analizując zdjęcia Twoich dotkniętych paznokci pod kątem cech zgodnych z onychomikozą w porównaniu do innych stanów paznokci. Fotografując swoje paznokcie na początku leczenia i co miesiąc, tworzysz obiektywny zapis odpowiedzi na leczenie, który ujawnia powolną, stopniową poprawę, która może nie być widoczna w codziennej obserwacji.
Biorąc pod uwagę, że leczenie paznokci u stóp zajmuje 12-18 miesięcy, aby pokazać pełne wyniki, posiadanie fotograficznego harmonogramu daje motywację do kontynuowania leczenia i obiektywne dowody do podzielenia się z lekarzem przy ocenie skuteczności leczenia. Skinscanner może również pomóc w monitorowaniu oznak nawrotu po udanym leczeniu — subtelne wczesne zmiany są łatwiejsze do wykrycia na porównawczych zdjęciach niż w swobodnej inspekcji. Chociaż analiza AI nie może zastąpić laboratoryjnego potwierdzenia infekcji grzybiczej, stanowi cenny krok przesiewowy, który pomaga zdecydować, czy profesjonalna ocena jest uzasadniona i wspiera skuteczne monitorowanie leczenia po rozpoczęciu terapii.


