Czym jest dermatofibroma?
Dermatofibroma — znana również jako łagodny histiocytoma włóknisty lub histiocytoma cutis — to powszechny, łagodny wzrost skórny składający się z mieszanki fibroblastów, kolagenu i histiocytów, który tworzy twardy, okrągły guzek w obrębie skóry właściwej. Te wzrosty są jednymi z najczęściej spotykanych zmian skórnych w praktyce dermatologicznej, stanowiąc około trzech procent wszystkich próbek skórnych wysyłanych do analizy patologicznej. Dermatofibromy zazwyczaj występują jako twarde, okrągłe lub owalne guzki o średnicy od pięciu do dziesięciu milimetrów, chociaż czasami mogą osiągać dwa centymetry lub więcej.
Czują się jak mały, twardy guzik osadzony w skórze — wyraźnie twardszy niż otaczająca tkanka. Nadmierna skóra może mieć kolor skóry, różowy, czerwonawo-brązowy lub być hiperpigmentowana, a powierzchnia jest zazwyczaj gładka, chociaż może być lekko łuskowata lub błyszcząca. Dermatofibromy występują najczęściej na kończynach dolnych, szczególnie na goleniach i udach, chociaż mogą rozwijać się w dowolnym miejscu na ciele.
Są bardziej powszechne u kobiet niż u mężczyzn, a większość z nich pojawia się u dorosłych w młodym lub średnim wieku, w przedziale od 20 do 50 lat. Wzrosty te zazwyczaj występują pojedynczo — posiadanie więcej niż jednego jest powszechne, ale wiele jednoczesnych dermatofibromów może być czasami związane z immunosupresją. Po utworzeniu dermatofibromy są zazwyczaj trwałe i stabilne, nie rosną znacząco ani nie ustępują spontanicznie.

Co powoduje dermatofibromy?
Dokładna przyczyna dermatofibromów nie jest w pełni ustalona, ale powszechnie uważa się, że są one reakcją na włóknistą proliferację — w zasadzie przerost tkanki bliznowatej — wywołaną drobnym urazem skóry. Wiele pacjentów może przypomnieć sobie ukąszenie owada, ukłucie kolca, drzazgę, drobne skaleczenie lub zapalenie mieszków włosowych w miejscu, gdzie później rozwinęła się dermatofibroma, co wspiera teorię etiologii reaktywnej. Uważa się, że drobna rana lub ukąszenie owada wywołuje lokalną reakcję zapalną, a podczas procesu gojenia fibroblasty i inne komórki nadmiernie się proliferują, produkując gęsty guzek tkanki włóknistej, który utrzymuje się długo po ustąpieniu pierwotnego bodźca.
Jednak wiele dermatofibromów pojawia się bez identyfikowalnego wcześniejszego urazu, co sugeruje, że mogą działać dodatkowe czynniki. Wpływy hormonalne mogą mieć znaczenie — wyższa częstość występowania u kobiet oraz okazjonalne pojawienie się lub powiększenie podczas ciąży wspierają tę hipotezę. System odpornościowy również wydaje się odgrywać rolę, ponieważ osoby z immunosupresją spowodowaną zakażeniem wirusem HIV, przeszczepem organów lub lekami immunosupresyjnymi mają większą tendencję do rozwoju wielu dermatofibromów.
Prawdopodobnie istnieje predyspozycja genetyczna, ponieważ niektórzy ludzie rozwijają liczne dermatofibromy, podczas gdy inni nigdy ich nie mają, mimo podobnej ekspozycji na drobne urazy skóry. Na poziomie komórkowym dermatofibromy zawierają mieszankę fibroblastów, miofibroblastów, histiocytów i komórek zapalnych ułożonych w charakterystyczny wzór storiform (spiralny) w obrębie skóry właściwej. Zmiana często sięga do tkanki podskórnej i uwięzia otaczające pęczki kolagenowe na swojej obrzeżu, tworząc twardość charakterystyczną dla tych guzków.

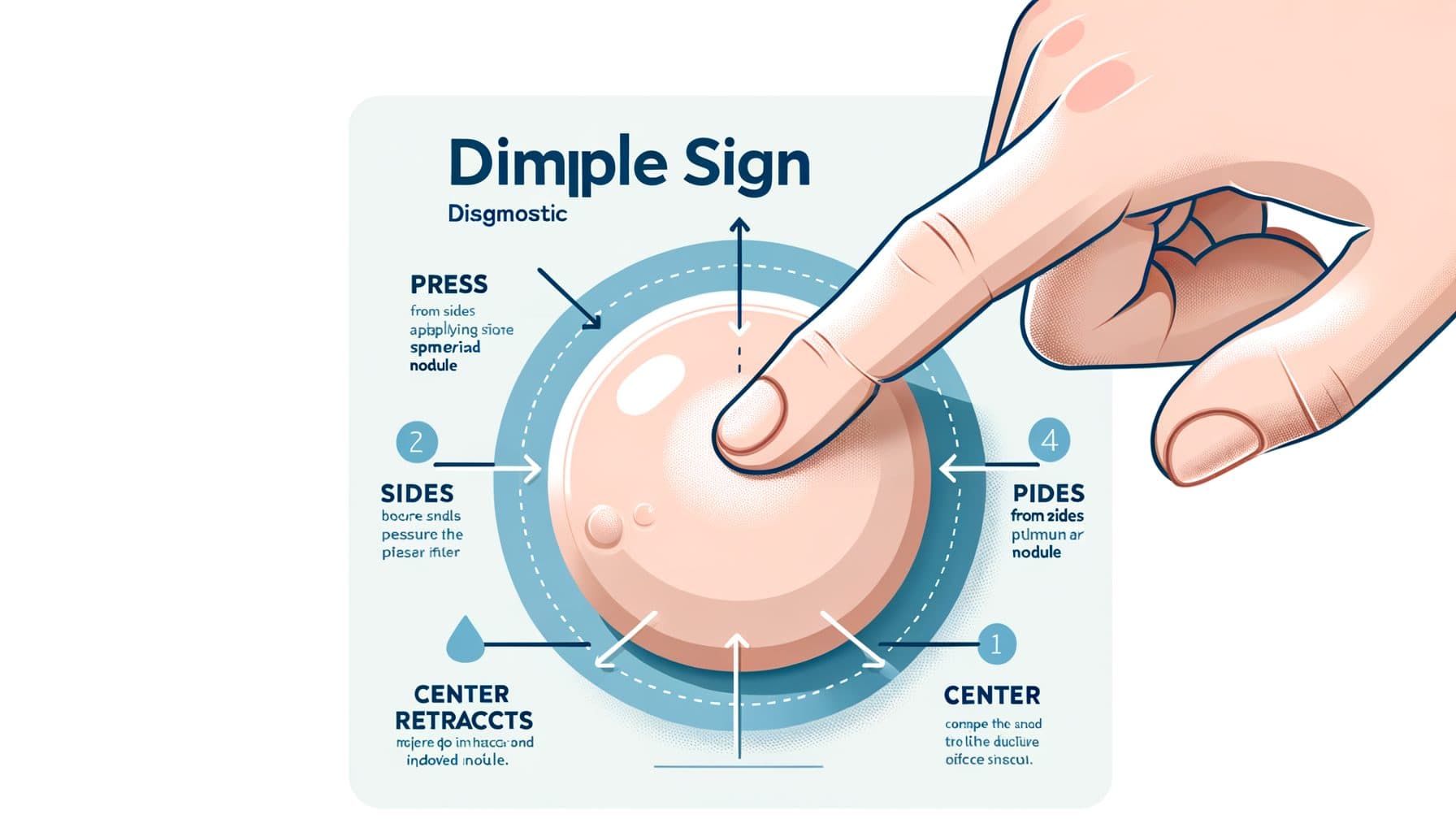
Objaw Dimpla: Wskazówka diagnostyczna
Najbardziej charakterystyczną cechą kliniczną dermatofibromy jest znak dołka patognomonicznego — nazywany również znakiem Fitzpatricka lub znakiem dziurki od guzika. Gdy szczypiesz skórę nad dermatofibromą między kciukiem a palcem wskazującym, zmiana charakterystycznie zapada się lub cofa w dół, zamiast wystawać na zewnątrz, jak większość uniesionych zmian skórnych.!! Dzieje się tak, ponieważ dermatofibromy są przyczepione do otaczającej skóry przez ich włókniste, przypominające macki, wypustki, a boczne uciskanie powoduje, że zmiana jest wciągana w tkankę podskórną.
Znak dołka jest tak charakterystyczny, że sam może ustalić diagnozę kliniczną w większości przypadków, chociaż nie jest całkowicie specyficzny — rzadkie złośliwe zmiany mogą czasami wywołać podobny znak. Poza znakiem dołka, kilka innych cech pomaga zidentyfikować dermatofibromy. Są one niezwykle twarde w dotyku — twardsze niż otaczająca skóra i większość innych łagodnych zmian skórnych.
Nad powierzchnią skóry często występuje brązowe zabarwienie, które może ciemnieć pod wpływem ekspozycji na słońce. W dermatoskopii dermatofibromy wykazują charakterystyczny wzór: centralny biały obszar przypominający bliznę otoczony delikatną siecią pigmentową, czasami opisaną jako wyglądająca jak biała plama otoczona koronkowym brązowym pierścieniem. Ten wzór różni się od sieci pigmentowej widocznej w zmianach melanocytowych i jest rozpoznawalny przez wykwalifikowanych klinicystów. Utrwalenie dermatofibrom w skórze właściwej to kolejna cecha wyróżniająca — poruszają się one ze skórą, gdy przesuwasz ją nad tkanką podskórną, ale czują się zakotwiczone w samej skórze, w przeciwieństwie do lipom, które są swobodnie ruchome pod powierzchnią skóry.
Dermatofibroma a bardziej niepokojące zmiany
Chociaż dermatofibromy są łagodne, kilka bardziej niepokojących stanów może naśladować ich wygląd i muszą być odróżnione poprzez staranną ocenę. Dermatofibrosarcoma protuberans (DFSP) to rzadki, miejscowo agresywny nowotwór tkanki miękkiej, który początkowo może przypominać dermatofibromę. DFSP ma tendencję do bycia większym, rośnie szybciej i często znajduje się na tułowiu, a nie na nogach.
W przeciwieństwie do dermatofibrom, DFSP sięga głęboko w tkankę podskórną i leżącą fascię, ma wyższy wskaźnik nawrotów po wycięciu i może rzadko przerzutować. Każdy guzek, który rośnie powyżej dwóch centymetrów, powiększa się postępująco lub jest przyczepiony do głębszych struktur, wymaga biopsji w celu wykluczenia DFSP.!! Czerniak może czasami występować jako twardy, pigmentowany guzek, który można pomylić z hiper pigmentowaną dermatofibromą.
Cechy sugerujące czerniaka to asymetria, nieregularne brzegi, zmiana koloru, w tym niebiesko-czarne lub czerwone odcienie, oraz niedawna zmiana rozmiaru lub objawów. Znak dołka jest zazwyczaj nieobecny w czerniaku. Rak podstawnokomórkowy, szczególnie podtypy morfeiformne lub guzkowe, może występować jako twardy, skórny guzek w kolorze skóry.
Szukaj perłowej, przezroczystej jakości, teleangiektazji na powierzchni oraz braku znaku dołka. Rak komórkowy Merkla może występować jako twardy, szybko rosnący guzek w kolorze czerwonym lub fioletowym, często na skórze narażonej na słońce u starszych pacjentów. Każdy guzek skórny, który rośnie szybko, zmienia charakter, jest bolesny, krwawi lub owrzodza, powinien być poddany biopsji, niezależnie od tego, jak bardzo przypomina typową dermatofibromę. Kontekst ma znaczenie — twardy guzek u pacjenta z osłabionym układem odpornościowym lub osobą z historią nowotworów skóry zasługuje na niższy próg biopsji.
Leczenie: Kiedy i jak usunąć dermatofibromy
Ponieważ dermatofibromy są łagodne i nie niosą ryzyka złośliwej transformacji, leczenie nie jest medycznie konieczne. Wiele osób uczy się żyć z dermatofibromami, gdy zrozumieją łagodny charakter tego wzrostu. Niemniej jednak, usunięcie może być pożądane z kilku powodów: obawy kosmetyczne, szczególnie w przypadku zmian na widocznych obszarach, takich jak golenie lub ramiona; nawracające podrażnienia spowodowane goleniem, tarciem odzieży lub powtarzającym się urazem; uporczywa wrażliwość lub ból (niektóre dermatofibromy są niewygodne przy dotyku); niepewność diagnostyczna, gdzie biopsja jest potrzebna, aby wykluczyć bardziej niepokojącą zmianę; lub znaczny niepokój pacjenta mimo zapewnień.
Pełne chirurgiczne usunięcie jest ostatecznym leczeniem, ale wiąże się z ważnym zastrzeżeniem: ponieważ dermatofibromy sięgają głęboko w skórę właściwą, a czasami do tkanki podskórnej, całkowite usunięcie wymaga cięcia dość głęboko, co skutkuje blizną chirurgiczną, która może być bardziej zauważalna kosmetycznie niż pierwotna zmiana — szczególnie na nogach, gdzie gojenie blizn zazwyczaj jest wolniejsze i bardziej widoczne. Pacjenci powinni być poinformowani o tym kompromisie przed podjęciem decyzji. Usunięcie goleniem (usunięcie tangencjalne) usuwa widoczną część dermatofibromy na poziomie lub tuż poniżej powierzchni skóry, pozostawiając płaską bliznę.
Jednak ponieważ głębsza część pozostaje, wskaźniki nawrotów są wyższe — zgłaszane na poziomie 20 procent lub więcej. Krioterapia z użyciem ciekłego azotu może spłaszczyć dermatofibromy, ale rzadko je całkowicie eliminuje i może pozostawić hipopigmentowane ślady. Leczenie laserowe było stosowane z różnym powodzeniem. Dla większości pacjentów pragmatyczne podejście to obserwacja z zapewnieniem, rezerwując usunięcie dla zmian, które są objawowe, diagnostycznie niepewne lub powodują znaczny dyskomfort kosmetyczny.

Jak analiza skóry z wykorzystaniem AI może pomóc
Odkrycie twardego guzka na skórze naturalnie budzi pytania i czasami niepokój. Czy to tylko nieszkodliwa dermatofibroma, czy może coś poważniejszego? Skinscanner zapewnia natychmiastową analizę opartą na AI, gdy fotografujesz niepokojącą zmianę skórną, oceniając cechy takie jak kolor, kształt, charakterystyka krawędzi i tekstura powierzchni, aby pomóc określić, czy zmiana jest zgodna z łagodną dermatofibromą, czy wykazuje cechy wymagające profesjonalnej oceny.
AI potrafi rozpoznać typowe wzorce związane z dermatofibromami — brązowawe zabarwienie, symetryczny okrągły kształt i gładka powierzchnia — i odróżnić je od wzorców bardziej sugerujących niepokojące zmiany, takie jak dermatofibrosarcoma protuberans czy czerniak. Dla osób z wieloma dermatofibromami, Skinscanner pomaga monitorować istniejące zmiany pod kątem jakichkolwiek zmian i identyfikować nowe wzrosty, które różnią się od ustalonego wzorca. Chociaż charakterystyczny objaw dołka nie może być oceniany tylko na podstawie fotografii, cechy wizualne uchwycone na wysokiej jakości zdjęciu dostarczają cennych informacji diagnostycznych.
Skinscanner jest szczególnie przydatny jako narzędzie do wstępnego przesiewania w powszechnej sytuacji odkrycia nowego twardego guzka i chęci uzyskania natychmiastowych wskazówek, czy potrzebna jest pilna ocena. Nie zastępuje badania klinicznego — każdy guzek, który rośnie, zmienia się, jest objawowy lub niepokojący mimo zapewnień AI, powinien być oceniony przez dermatologa, który może przeprowadzić palpację, dermatoskopię i biopsję, jeśli to wskazane.


