Wat Is Onychomycose en Waarom Komt Het Zo Vaak Voor?
Onychomycose — de medische term voor schimmelinfectie van de nagel — wordt veroorzaakt door dermatofyten (meestal Trichophyton rubrum en Trichophyton mentagrophytes), gisten (vooral Candida-soorten) en niet-dermatofyt schimmels. Dermatofyten zijn verantwoordelijk voor ongeveer 90% van de teennagelinfecties en een kleiner percentage van de vingernagelinfecties. De aandoening treft ongeveer 14% van de algemene bevolking in Noord-Amerika en Europa, met een scherpe toename van de prevalentie met de leeftijd — bijna de helft van de mensen boven de 70 heeft minstens één aangetaste nagel.
Teennagels worden veel vaker aangetast dan vingernagels (ongeveer 80% van de gevallen) omdat voeten meer tijd doorbrengen in warme, vochtige omgevingen (schoenen en sokken) die schimmelgroei bevorderen, een verminderde bloedcirculatie hebben in vergelijking met handen (wat de immuunafweer belemmert) en eerder in contact komen met schimmels op besmette oppervlakken. Risicofactoren zijn onder andere de gevorderde leeftijd (langzamere nagelgroei, verminderde circulatie, tientallen jaren schimmelblootstelling), diabetes (verstoorde immuniteit en circulatie), perifeer vaatlijden, immunosuppressie, zwemmerseczeem (tinea pedis, dat vaak de bron van nagelinfectie is), nageltrauma of -beschadiging, werken in vochtige omgevingen en het gebruik van gemeenschappelijke douches of zwembaden. Genetische vatbaarheid speelt ook een rol — sommige families hebben een merkbaar hogere prevalentie, wat suggereert dat er erfelijke variaties zijn in de immuunrespons op dermatofyten.
Onychomycose is veel meer dan een cosmetisch probleem: aangetaste nagels kunnen dik en moeilijk te knippen worden, pijn veroorzaken bij het dragen van schoenen, toegangspunten creëren voor bacteriële infecties (bijzonder gevaarlijk voor diabetici) en een aanzienlijke impact hebben op de kwaliteit van leven en het psychologisch welzijn. Bij diabetische patiënten verhoogt onychomycose het risico op voetulcera en secundaire infecties die uiteindelijk tot amputatie kunnen leiden.

Soorten Nagelschimmel: Patronen van Infectie
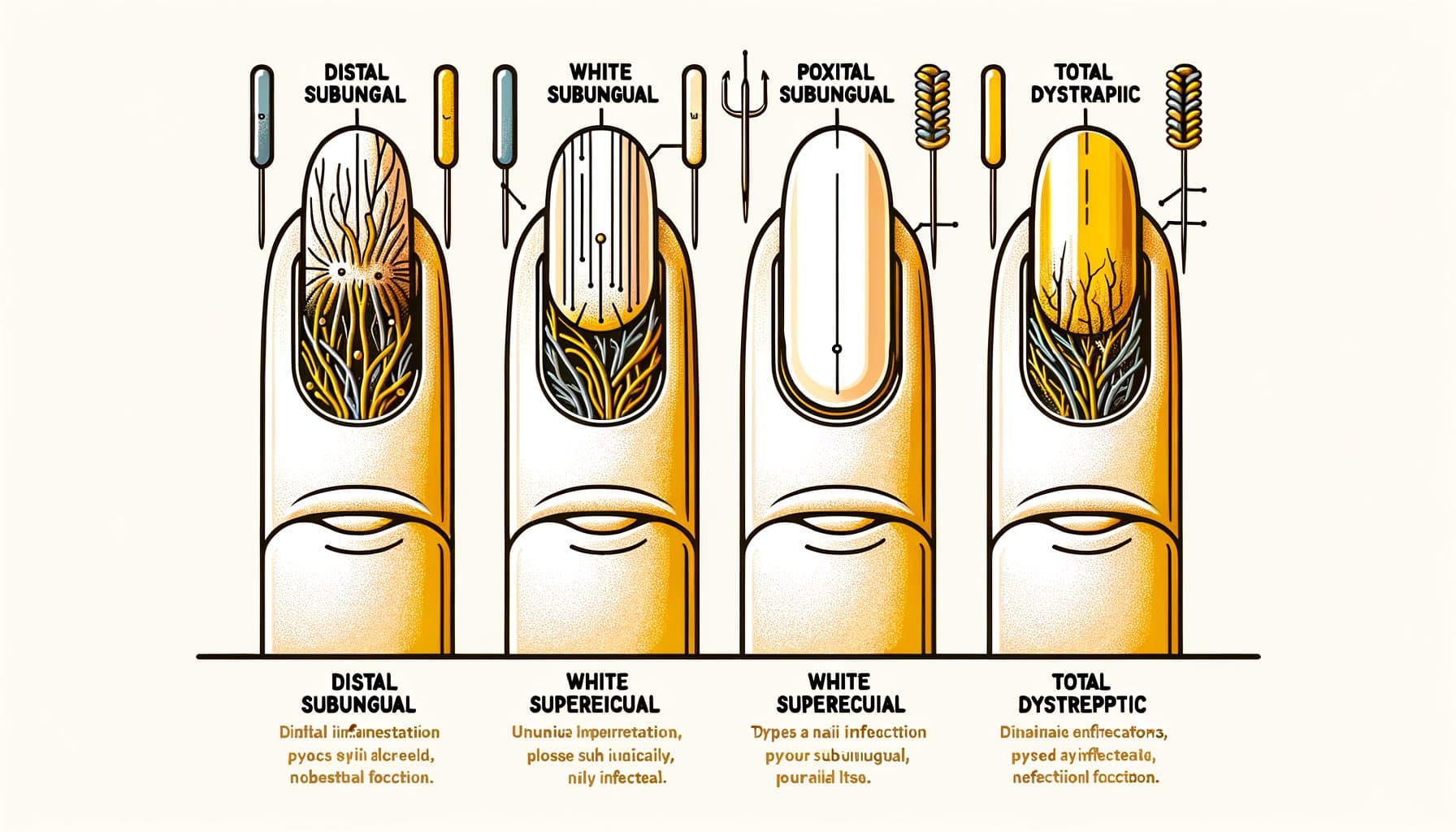
Onychomycose presenteert zich in verschillende duidelijke klinische patronen, die elk een andere route van schimmelinvasie weerspiegelen. Distale laterale subunguale onychomycose (DLSO) is het meest voorkomende type, goed voor ongeveer 75% van de gevallen. De schimmel dringt onder de vrije rand van de nagel (de punt die je knipt) en de laterale nagelplooien binnen, en verspreidt zich vervolgens naar de nagelriem.
De kenmerken zijn vergeling of bruinachtige verkleuring die begint bij de nagelpunt en naar de basis vordert, subunguale resten (brokkelig materiaal dat zich onder de nagel ophoopt) en geleidelijke nageldikking. Proximale subunguale onychomycose (PSO) komt relatief zelden voor bij gezonde individuen, maar is het meest voorkomende patroon bij immunogecompromitteerde patiënten, met name degenen met HIV. De schimmel komt binnen via de proximale nagelplooi (dichtbij de nagelriem) en verspreidt zich naar de nagelpunt — de tegenovergestelde richting van DLSO.
Een witte of ondoorzichtige plek die verschijnt nabij de nagelriem in een anders gezond uitziende nagel, vooral bij een jongere persoon, zou argwaan moeten wekken voor immuunsuppressie. Witte oppervlakkige onychomycose (WSO) presenteert zich als witte, krijtachtige, broze vlekken op het nageloppervlak. In tegenstelling tot andere types waarbij de schimmel diep in of onder de nagel doordringt, betreft WSO schimmelinfectie van het buitenste nagelplaatoppervlak.
Dit maakt het de gemakkelijkste soort om te behandelen — topische antischimmels kunnen de infectie direct bereiken. Totale dystrofische onychomycose (TDO) vertegenwoordigt de eindfase van de ziekte waarbij de gehele nagel verdikt, brokkelig en vernietigd is door schimmelinfectie. TDO kan zich ontwikkelen als de progressie van een van de bovenstaande subtypes die maanden tot jaren onbehandeld blijven.
Candidale onychomycose wordt voornamelijk veroorzaakt door Candida-soorten en treft vaker vingernagels, vooral bij individuen met chronische vochtblootstelling (afwassers, barmannen, wasserijwerkers). Het betreft vaak de proximale en laterale nagelplooien met bijbehorende zwelling en gevoeligheid (paronychia). Nauwkeurige identificatie van het patroon helpt bij het nemen van behandelbeslissingen en kan aanwijzingen geven over de onderliggende gezondheidstoestand.
Diagnose: Waarom Bevestiging Belangrijk Is Voor Behandeling
Een belangrijk principe in het beheer van onychomycose is het bevestigen van de diagnose voordat men zich aan behandeling verbindt — vooral orale antischimmelbehandeling. Tot 50% van de dystrofische (abnormaal uitziende) nagels wordt niet daadwerkelijk veroorzaakt door een schimmelinfectie.!! Aandoeningen die onychomycose nabootsen zijn onder andere nagelpsoriasis (een van de meest voorkomende nabootsers, die putjes, verkleuring en verdikking veroorzaakt), nageltrauma (herhaalde microtrauma door strakke schoenen of hardlopen), lichen planus van de nagel, melanonychie (donkere nagelverkleuring door melanine), en nagelveranderingen door dermatitis of slechte circulatie.
Het behandelen van een niet-schimmelaandoening van de nagel met maandenlange antischimmelmedicatie is ineffectief, duur, en stelt je bloot aan onnodige bijwerkingen van medicijnen. Diagnostische methoden omvatten kaliumhydroxide (KOH) voorbereiding, waarbij nagelafschilfers worden opgelost in KOH-oplossing en onder een microscoop worden onderzocht op schimmelelementen — resultaten zijn binnen enkele minuten beschikbaar, gevoeligheid ongeveer 70-80%. Schimmelkweek houdt in dat nagelknipsels of afschilfers naar een laboratorium worden gestuurd om de specifieke organismen te identificeren — resultaten duren 3-6 weken, maar bieden soortidentificatie die de keuze van de behandeling kan begeleiden.
PAS (periodiek zuur-Schiff) kleuring van nagelknipsels die histologisch worden onderzocht heeft de hoogste gevoeligheid (meer dan 90%) en duurt 1-2 dagen. PCR-gebaseerde moleculaire testen zijn nieuwer, sneller en zeer gevoelig, maar niet overal beschikbaar. Een negatieve KOH of kweek sluit onychomycose niet definitief uit (valse negatieven zijn gebruikelijk), dus herhaalde testen of alternatieve methoden kunnen nodig zijn als de klinische verdenking hoog blijft. Omgekeerd biedt een positieve laboratoriumresultaat in combinatie met een compatibele klinische verschijning het vertrouwen om een langdurige behandelingskuur te starten, wetende dat de diagnose correct is.

Behandeling: Orale vs. Topische en Realistische Verwachtingen
De behandeling van onychomycose vereist geduld en realistische verwachtingen — zelfs met de meest effectieve behandelingen zijn de genezingspercentages verre van 100%, en zichtbare verbetering is traag omdat gezonde nagel moet groeien om de beschadigde nagel te vervangen. Teennagels groeien met ongeveer 1-2 mm per maand, wat betekent dat volledige vervanging van de teennagel 12-18 maanden duurt. Vingernagels groeien sneller (3-4 mm/maand) met volledige vervanging in 6-9 maanden.
Orale antischimmelmedicijnen zijn de meest effectieve behandeling voor matige tot ernstige onychomycose. Terbinafine (Lamisil) is de gouden standaard voor dermatofyteninfecties, dagelijks ingenomen gedurende 6 weken (vingernagels) of 12 weken (teennagels), met mycologische genezingspercentages van 70-80% en volledige genezingspercentages van 38-50%. Het wordt over het algemeen goed verdragen, maar vereist baseline en periodieke leverfunctie monitoring, aangezien zeldzame gevallen van hepatotoxiciteit optreden.
Veelvoorkomende bijwerkingen zijn gastro-intestinale klachten, smaakstoornissen en hoofdpijn. Itraconazol (Sporanox) is een alternatief, vaak gebruikt in pulsdosering (één week op, drie weken af, herhaald voor 2-3 cycli), effectief tegen een breder scala aan schimmels, inclusief Candida. Het heeft meer medicijninteracties dan terbinafine en vereist levermonitoring.
Fluconazol wordt soms off-label gebruikt in wekelijkse dosering voor langere perioden. Topische behandelingen zijn minder effectief dan orale medicatie voor de meeste types onychomycose omdat de nagelplaat fungeert als een barrière die de penetratie van het medicijn naar de nagelbed en matrix waar de infectie zich bevindt, voorkomt. Ciclopirox nagellak (Penlac) was de eerste FDA-goedgekeurde topische behandeling, met bescheiden genezingspercentages van ongeveer 5-10%.
Efinaconazole (Jublia) en tavaborole (Kerydin) zijn nieuwere topische oplossingen met verbeterde penetratie en genezingspercentages van ongeveer 15-20%. Topische behandelingen zijn het meest geschikt voor milde, vroege infecties, witte oppervlakkige onychomycose, patiënten die geen orale antischimmels kunnen nemen vanwege medicijninteracties of leverproblemen, en als aanvulling op orale therapie om de genezingspercentages te verbeteren. Combinatietherapie (oraal plus topisch) bereikt hogere genezingspercentages dan elk afzonderlijk.
Mechanische debridement — het professioneel laten knippen en dunner maken van dikke, dystrofische nagels — verbetert zowel de penetratie van topische medicijnen als het cosmetische uiterlijk tijdens het langdurige behandelingsproces. Laserbehandeling is agressief op de markt gebracht, maar bewijs voor effectiviteit blijft beperkt en inconsistent, met de meeste goed ontworpen studies die bescheiden of geen voordeel boven placebo tonen.
Preventie: Voorkomen dat Schimmel Terugkomt
Terugvalpercentages na succesvolle behandeling van onychomycose zijn hoog — geschat op 10-50% over meerdere jaren — waardoor preventie een essentiële langetermijnstrategie is. De belangrijkste preventieve maatregelen richten zich op de omgevingsomstandigheden die schimmels benutten. Houd voeten droog: verander dagelijks van sokken (vaker als de voeten veel zweten), kies voor vochtregulerende synthetische of wollen sokken in plaats van katoen, wissel dagelijks van schoenen om ze volledig te laten drogen tussen het dragen, en gebruik antischimmelpoeder of spray in schoenen.
Behandel zwemmerseczeem snel en volledig, aangezien tinea pedis de meest voorkomende bron van nagelschimmelinfectie is — de schimmel verspreidt zich van geïnfecteerde huid tussen de tenen naar het nagelbed. Bescherm voeten in gemeenschappelijke natte gebieden: draag sandalen of waterschoenen in sportschooldouches, kleedkamers, zwembaddekken en hotelbadkamers. Handhaaf goede nagelhygiene: knip nagels recht af (rond de hoeken niet afknippen, wat ruimtes creëert voor schimmeltoegang), houd nagels kort, deel geen nagelknippers of vijlen, en steriliseer gereedschap tussen gebruik met alcohol.
Vermijd nageltrauma: draag goed passende schoenen met voldoende ruimte voor de tenen, knip nagels regelmatig om te voorkomen dat ze vast komen te zitten in sokken, en bescherm teennagels tijdens sport en fysieke activiteit. Pak onderliggende risicofactoren aan waar mogelijk: optimaliseer de bloedsuikercontrole bij diabetes, bespreek aanpassingen van immunosuppressieve medicatie met je arts, en verbeter de perifere circulatie door regelmatig te bewegen. Sommige dermatologen raden profylactische toepassing van topische antischimmelmiddelen aan op eerder geïnfecteerde nagels na de behandeling — wekelijkse toepassing van antischimmel nagellak of oplossing kan herinfectie voorkomen.
Voor individuen met chronische, terugkerende onychomycose kunnen periodieke kuren van orale antischimmelmedicatie nodig zijn. Het schoonhouden van nagelgereedschap, het vermijden van gedeelde pedicure-instrumenten in salons (breng je eigen mee of zorg voor goede steriliteit), en het gelijktijdig behandelen van alle gezinsleden met schimmelinfecties voorkomt herinfectie van gedeelde oppervlakken.

Wanneer Een Arts Te Zien Over Nagelveranderingen
Niet elke verkleurde of verdikte nagel is schimmel, en professionele evaluatie is belangrijk voordat met de behandeling wordt begonnen. Raadpleeg een zorgverlener als je progressieve nagelverkleuring opmerkt (vergeling, bruining of witte vlekken), verdikking die het trimmen moeilijk maakt, afbrokkeling of broosheid van de nagelrand, scheiding van de nagel van de nagelbed, of pijn in de aangetaste nagel. Diabetische patiënten moeten snel evaluatie zoeken voor eventuele nagelveranderingen, aangezien onychomycose hun risico op secundaire bacteriële infectie en voetzweren verhoogt.
Als je eerder met succes behandeld bent voor nagelschimmel en vroege tekenen van terugval opmerkt, is vroege interventie effectiever dan wachten tot de infectie zich heeft gevestigd. Een donkere streep of band in de nagel (melanonychie) vereist dringende evaluatie om subunguale melanoom uit te sluiten — dit is vooral belangrijk als de streep nieuw is, progressief verbreedt, of geassocieerd is met nagelafwijking of periunguale pigmentatie (Hutchinson-teken).!! Pijn, zwelling en roodheid rond de nagelplooi (acute paronychia) kunnen wijzen op een bacteriële infectie die antibiotische behandeling vereist in plaats van antischimmeltherapie. Als vrij verkrijgbare antischimmelbehandelingen na 3-6 maanden consistent gebruik niet succesvol zijn geweest, bieden professionele diagnose (om de schimmeloorsprong te bevestigen) en voorgeschreven behandeling aanzienlijk hogere genezingspercentages.

Hoe AI Huidanalyse Kan Helpen Bij Het Beoordelen Van Nagelveranderingen
Nagelveranderingen zijn veelvoorkomend en hebben tal van mogelijke oorzaken — bepalen of een verkleurde of verdikte nagel het gevolg is van een schimmelinfectie, psoriasis, trauma of een andere aandoening is de essentiële eerste stap voordat je je verbindt aan maandenlange behandeling. Skinscanner biedt een toegankelijke voorlopige beoordeling door foto's van je aangetaste nagels te analyseren op kenmerken die consistent zijn met onychomycose versus andere nagelaandoeningen. Door je nagels aan het begin van de behandeling en op maandelijkse intervallen te fotograferen, creëer je een objectief verslag van de behandelingsrespons dat langzame, geleidelijke verbetering onthult die mogelijk niet zichtbaar is bij dagelijkse observatie.
Aangezien de behandeling van teennagels 12-18 maanden duurt om volledige resultaten te tonen, biedt een fotografische tijdlijn motivatie om door te gaan met de behandeling en objectief bewijs om te delen met je zorgverlener bij het evalueren van de effectiviteit van de behandeling. Skinscanner kan je ook helpen om tekenen van terugval na succesvolle behandeling te monitoren — subtiele vroege veranderingen zijn gemakkelijker te detecteren in vergelijkende foto's dan bij casual inspectie. Hoewel AI-analyse laboratoriumbevestiging van schimmelinfectie niet kan vervangen, biedt het een waardevolle screeningsstap die je helpt beslissen of professionele evaluatie gerechtvaardigd is en ondersteunt effectieve behandeling monitoring zodra de therapie begint.


