Apa Itu Onychomycosis dan Mengapa Ia Begitu Biasa?
Onychomycosis — istilah perubatan untuk jangkitan kuku kulat — disebabkan oleh kulat dermatofit (terutamanya Trichophyton rubrum dan Trichophyton mentagrophytes), yis (terutamanya spesies Candida), dan acuan bukan dermatofit. Dermatofit menyumbang kira-kira 90% daripada jangkitan kuku kaki dan sebahagian kecil daripada jangkitan kuku tangan. Keadaan ini mempengaruhi kira-kira 14% daripada populasi umum di Amerika Utara dan Eropah, dengan prevalens yang meningkat dengan ketara seiring dengan usia — hampir separuh daripada orang yang berumur lebih 70 mempunyai sekurang-kurangnya satu kuku yang terjejas.
Kuku kaki terjejas jauh lebih kerap daripada kuku tangan (kira-kira 80% daripada kes) kerana kaki menghabiskan lebih banyak masa di persekitaran yang hangat dan lembap (kasut dan stoking) yang memudahkan pertumbuhan kulat, mempunyai peredaran darah yang berkurangan berbanding tangan (menghalang pertahanan imun), dan lebih cenderung untuk bertemu kulat di permukaan yang tercemar. Faktor risiko termasuk usia yang semakin meningkat (pertumbuhan kuku yang lebih perlahan, peredaran yang berkurangan, pendedahan kulat selama beberapa dekad), diabetes (imuniti dan peredaran yang terjejas), penyakit vaskular periferal, imunodefisiensi, kaki atlet (tinea pedis, yang sering menjadi sumber jangkitan kuku), trauma atau kerosakan kuku, bekerja di persekitaran basah, dan penggunaan bilik mandi atau kolam awam. Kecenderungan genetik juga memainkan peranan — beberapa keluarga mempunyai prevalens yang jauh lebih tinggi, menunjukkan variasi yang diwarisi dalam respons imun terhadap dermatofit.
Onychomycosis jauh lebih daripada sekadar kebimbangan kosmetik: kuku yang terjejas boleh menjadi tebal dan sukar untuk dipotong, menyebabkan kesakitan ketika memakai kasut, mencipta titik masuk untuk jangkitan bakteria (terutamanya berbahaya bagi pesakit diabetes), dan memberi kesan yang signifikan terhadap kualiti hidup dan kesejahteraan psikologi. Dalam pesakit diabetes, onychomycosis meningkatkan risiko ulser kaki dan jangkitan sekunder yang akhirnya boleh membawa kepada amputasi.

Jenis Jangkitan Kuku: Corak Jangkitan
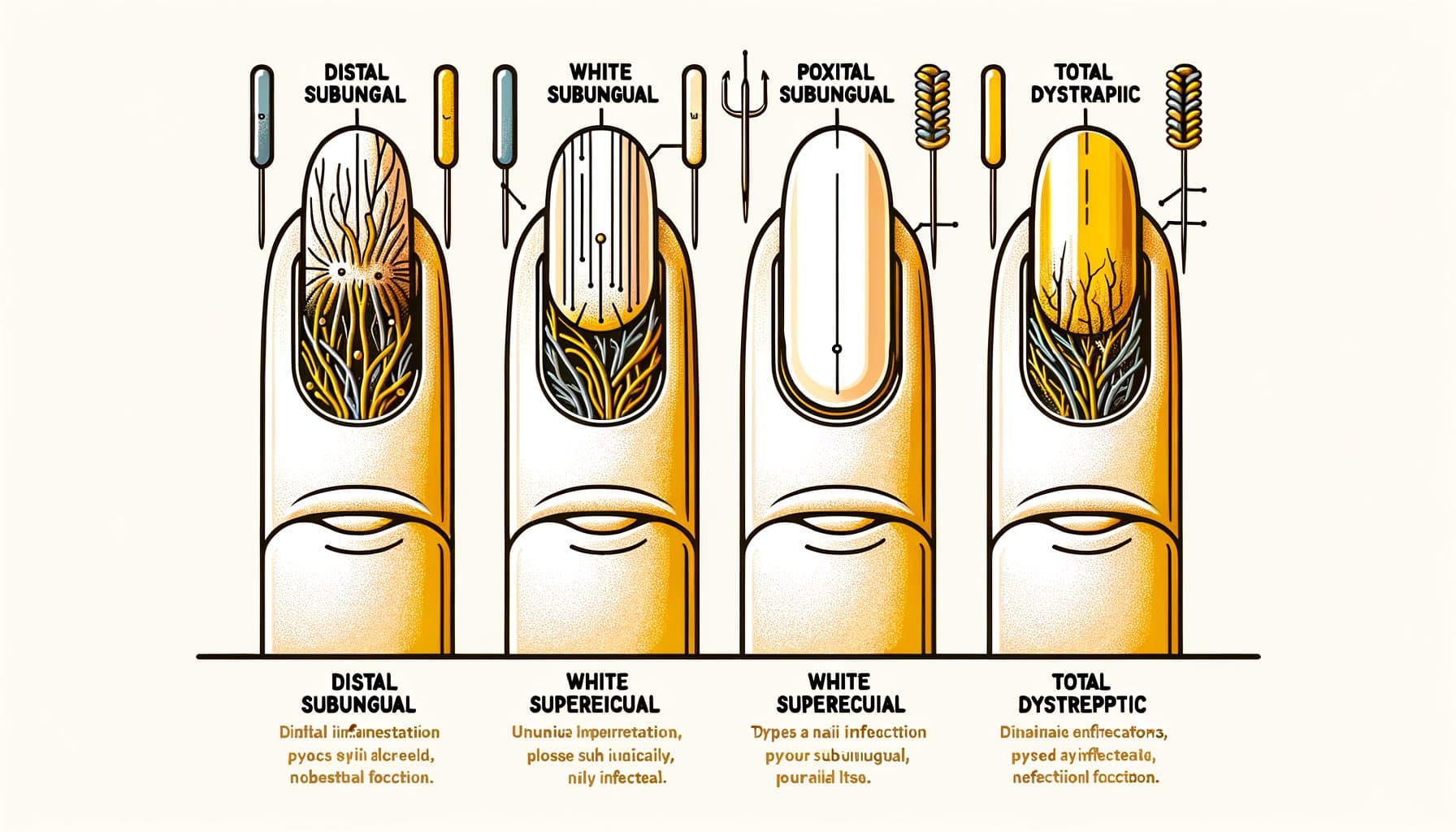
Onychomycosis muncul dalam beberapa corak klinikal yang berbeza, masing-masing mencerminkan laluan jangkitan kulat yang berbeza. Onychomycosis subungual lateral distal (DLSO) adalah jenis yang paling biasa, menyumbang kira-kira 75% daripada kes. Kulat memasuki di bawah tepi bebas kuku (tip yang anda potong) dan lipatan kuku lateral, kemudian merebak ke arah kutikula.
Ciri-ciri utamanya adalah kekuningan atau perubahan warna coklat yang bermula dari tip kuku dan berkembang ke arah pangkal, serpihan subungual (bahan yang hancur terkumpul di bawah kuku), dan penebalan kuku secara beransur-ansur. Onychomycosis subungual proksimal (PSO) adalah agak jarang berlaku dalam individu yang sihat tetapi adalah corak yang paling biasa dalam pesakit yang imunokompromi, terutamanya mereka yang menghidap HIV. Kulat memasuki melalui lipatan kuku proksimal (dekat kutikula) dan merebak ke arah tip kuku — arah yang bertentangan dengan DLSO.
Kawasan putih atau legap yang muncul dekat kutikula dalam kuku yang kelihatan sihat sebaliknya, terutamanya dalam individu yang lebih muda, harus menimbulkan kecurigaan terhadap kompromi imun. Onychomycosis superfisial putih (WSO) muncul sebagai tompok putih, kapur, dan rapuh di permukaan kuku. Tidak seperti jenis lain di mana kulat memasuki jauh ke dalam atau di bawah kuku, WSO melibatkan penjajahan kulat pada permukaan plat kuku luar.
Ini menjadikannya jenis yang paling mudah untuk dirawat — antifungal topikal boleh mencapai jangkitan secara langsung. Onychomycosis dystrofik total (TDO) mewakili penyakit peringkat akhir di mana seluruh kuku menjadi tebal, hancur, dan musnah akibat jangkitan kulat. TDO boleh berkembang sebagai kemajuan mana-mana subtipe di atas yang dibiarkan tidak dirawat selama berbulan-bulan hingga bertahun-tahun.
Onychomycosis candidial terutamanya disebabkan oleh spesies Candida dan lebih kerap mempengaruhi kuku tangan, terutamanya dalam individu yang terdedah kepada kelembapan kronik (pencuci pinggan, pelayan bar, pekerja dobi). Ia sering melibatkan lipatan kuku proksimal dan lateral dengan bengkak dan kesakitan yang berkaitan (paronychia). Pengenalan corak yang tepat membantu memandu keputusan rawatan dan boleh memberikan petunjuk tentang status kesihatan yang mendasari.
Diagnosis: Mengapa Pengesahan Penting Sebelum Rawatan
Prinsip penting dalam pengurusan onychomycosis adalah mengesahkan diagnosis sebelum berkomitmen kepada rawatan — terutamanya rawatan antifungal oral. Sehingga 50% daripada kuku dystrofik (yang kelihatan tidak normal) sebenarnya tidak disebabkan oleh jangkitan kulat. Keadaan yang menyerupai onychomycosis termasuk psoriasis kuku (salah satu mimik yang paling biasa, menyebabkan pitting, perubahan warna, dan penebalan), trauma kuku (mikrotrauma berulang daripada kasut yang ketat atau berlari), lichen planus kuku, melanonychia (perubahan warna kuku gelap daripada melanin), dan perubahan kuku akibat dermatitis atau peredaran yang buruk.
Merawat keadaan kuku yang bukan kulat dengan berbulan-bulan ubat antifungal adalah tidak berkesan, mahal, dan mendedahkan anda kepada kesan sampingan ubat yang tidak perlu. Kaedah diagnostik termasuk penyediaan kalium hidroksida (KOH), di mana pengikisan kuku dibubarkan dalam larutan KOH dan diperiksa di bawah mikroskop untuk elemen kulat — keputusan tersedia dalam beberapa minit, sensitiviti kira-kira 70-80%. Kultur kulat melibatkan menghantar potongan kuku atau pengikisan ke makmal untuk mengenal pasti organisma tertentu — keputusan mengambil masa 3-6 minggu tetapi memberikan pengenalan spesies yang boleh memandu pilihan rawatan.
Pewarnaan PAS (asid periodik-Schiff) pada potongan kuku yang diperiksa secara histologi mempunyai sensitiviti tertinggi (lebih 90%) dan mengambil masa 1-2 hari. Ujian molekul berasaskan PCR adalah lebih baru, lebih cepat, dan sangat sensitif tetapi tidak tersedia secara universal. Keputusan KOH atau kultur negatif tidak secara definitif menolak onychomycosis (negatif palsu adalah biasa), jadi ujian ulang atau kaedah alternatif mungkin diperlukan jika kecurigaan klinikal tetap tinggi. Sebaliknya, keputusan makmal positif yang digabungkan dengan penampilan klinikal yang sesuai memberikan keyakinan untuk memulakan kursus rawatan yang berpanjangan dengan mengetahui diagnosis adalah betul.

Rawatan: Oral vs. Topikal dan Jangkaan Realistik
Rawatan onychomycosis memerlukan kesabaran dan jangkaan yang realistik — walaupun dengan rawatan yang paling berkesan, kadar penyembuhan lengkap jauh dari 100%, dan peningkatan yang dapat dilihat adalah perlahan kerana kuku yang sihat mesti tumbuh untuk menggantikan kuku yang rosak. Kuku kaki tumbuh pada kira-kira 1-2mm sebulan, bermakna penggantian kuku kaki sepenuhnya mengambil masa 12-18 bulan. Kuku tangan tumbuh lebih cepat (3-4mm/bulan) dengan penggantian penuh dalam 6-9 bulan.
Ubat antifungal oral adalah rawatan yang paling berkesan untuk onychomycosis sederhana hingga teruk. Terbinafine (Lamisil) adalah standard emas untuk jangkitan dermatofit, diambil setiap hari selama 6 minggu (kuku tangan) atau 12 minggu (kuku kaki), dengan kadar penyembuhan mikologi 70-80% dan kadar penyembuhan lengkap 38-50%. Ia umumnya diterima dengan baik tetapi memerlukan pemantauan fungsi hati asas dan berkala, kerana kes hepatotoksisiti yang jarang berlaku berlaku.
Kesan sampingan yang biasa termasuk gangguan gastrointestinal, gangguan rasa, dan sakit kepala. Itraconazole (Sporanox) adalah alternatif, sering digunakan dalam dos berdenyut (satu minggu diambil, tiga minggu tidak, diulang selama 2-3 kitaran), berkesan terhadap pelbagai kulat termasuk Candida. Ia mempunyai lebih banyak interaksi ubat daripada terbinafine dan memerlukan pemantauan hati.
Fluconazole kadang-kadang digunakan secara off-label dalam dos mingguan untuk tempoh yang berpanjangan. Rawatan topikal kurang berkesan daripada ubat oral untuk kebanyakan jenis onychomycosis kerana plat kuku bertindak sebagai penghalang yang menghalang penembusan ubat ke katil kuku dan matriks di mana jangkitan berada. Lakuer kuku ciclopirox (Penlac) adalah yang pertama diluluskan oleh FDA untuk penggunaan topikal, dengan kadar penyembuhan sederhana kira-kira 5-10%.
Efinaconazole (Jublia) dan tavaborole (Kerydin) adalah penyelesaian topikal yang lebih baru dengan penembusan dan kadar penyembuhan yang lebih baik kira-kira 15-20%. Rawatan topikal paling sesuai untuk jangkitan ringan, awal, onychomycosis superfisial putih, pesakit yang tidak dapat mengambil ubat antifungal oral kerana interaksi ubat atau kebimbangan hati, dan sebagai tambahan kepada terapi oral untuk meningkatkan kadar penyembuhan. Terapi gabungan (oral ditambah topikal) mencapai kadar penyembuhan yang lebih tinggi daripada salah satu sahaja.
Debridement mekanikal — memotong dan menipiskan kuku dystrofik yang tebal secara profesional — meningkatkan kedua-dua penembusan ubat topikal dan penampilan kosmetik semasa proses rawatan yang panjang. Rawatan laser telah dipasarkan secara agresif tetapi bukti keberkesanannya tetap terhad dan tidak konsisten, dengan kebanyakan kajian yang direka dengan baik menunjukkan manfaat sederhana atau tiada manfaat berbanding plasebo.
Pencegahan: Mengelakkan Kulat Kembali
Kadar berulang selepas rawatan onychomycosis yang berjaya adalah tinggi — dianggarkan antara 10-50% selama beberapa tahun — menjadikan pencegahan sebagai strategi jangka panjang yang penting. Langkah pencegahan yang paling penting menyasarkan keadaan persekitaran yang dieksploitasi oleh kulat. Kekalkan kaki kering: tukar stoking setiap hari (lebih kerap jika kaki berpeluh banyak), pilih stoking sintetik atau wol yang menyerap kelembapan berbanding kapas, selang kasut setiap hari untuk membolehkan ia kering sepenuhnya antara pemakaian, dan gunakan serbuk atau semburan antifungal di dalam kasut.
Rawat kaki atlet dengan segera dan sepenuhnya, kerana tinea pedis adalah sumber jangkitan kuku kulat yang paling biasa — kulat merebak dari kulit yang dijangkiti di antara jari kaki ke katil kuku. Lindungi kaki di kawasan basah awam: pakai sandal atau kasut air di bilik mandi gym, bilik persalinan, dek kolam, dan bilik mandi hotel. Kekalkan kebersihan kuku yang betul: potong kuku secara lurus (jangan bulatkan sudut, yang mencipta ruang untuk kemasukan kulat), kekalkan kuku pendek, jangan berkongsi pemotong kuku atau fail, dan sterilkan alat antara penggunaan dengan alkohol gosok.
Elakkan trauma kuku: pakai kasut yang sesuai dengan ruang jari yang mencukupi, potong kuku secara berkala untuk mengelakkan kuku tersangkut pada stoking, dan lindungi kuku kaki semasa bersukan dan aktiviti fizikal. Tangani faktor risiko yang mendasari jika boleh: optimakan kawalan gula darah dalam diabetes, bincangkan penyesuaian ubat imunodefisiensi dengan doktor anda, dan tingkatkan peredaran periferal melalui senaman secara berkala. Beberapa pakar dermatologi mengesyorkan aplikasi profilaktik antifungal topikal pada kuku yang pernah dijangkiti setelah selesai rawatan — aplikasi mingguan lakuer atau penyelesaian antifungal mungkin mencegah reinfeksi.
Bagi individu dengan onychomycosis kronik dan berulang, kursus ubat antifungal oral berkala mungkin diperlukan. Menjaga alat kuku yang disanitasi, mengelakkan alat pedikur yang dikongsi di salon (bawa sendiri atau pastikan steril yang betul), dan merawat semua ahli keluarga yang mempunyai jangkitan kulat secara serentak mencegah reinfeksi dari permukaan yang dikongsi.

Bila Perlu Berjumpa Doktor Mengenai Perubahan Kuku
Tidak setiap kuku yang berwarna atau tebal adalah kulat, dan penilaian profesional adalah penting sebelum memulakan rawatan. Jumpa penyedia penjagaan kesihatan jika anda perasan perubahan warna kuku yang progresif (kekuningan, kecoklatan, atau tompok putih), penebalan yang menyukarkan pemotongan, hancur atau kerapuhan tepi kuku, pemisahan kuku dari katil kuku, atau kesakitan pada kuku yang terjejas. Pesakit diabetes harus segera mendapatkan penilaian untuk sebarang perubahan kuku, kerana onychomycosis meningkatkan risiko mereka terhadap jangkitan bakteria sekunder dan ulser kaki.
Jika anda pernah mengalami jangkitan kuku yang berjaya dirawat dan melihat tanda-tanda awal berulang, intervensi awal lebih berkesan daripada menunggu jangkitan menjadi lebih teruk. Jalur gelap atau jalur di kuku (melanonychia) memerlukan penilaian segera untuk menolak melanoma subungual — ini terutama penting jika jalur itu baru, semakin melebar, atau berkaitan dengan kecacatan kuku atau pigmentasi periungual (tanda Hutchinson). Kesakitan, bengkak, dan kemerahan di sekitar lipatan kuku (paronychia akut) mungkin menunjukkan jangkitan bakteria yang memerlukan rawatan antibiotik dan bukannya terapi antifungal. Jika rawatan antifungal tanpa preskripsi telah gagal selepas 3-6 bulan penggunaan yang konsisten, diagnosis profesional (untuk mengesahkan etiologi kulat) dan rawatan preskripsi menawarkan kadar penyembuhan yang jauh lebih tinggi.

Bagaimana Analisis Kulit AI Boleh Membantu Menilai Perubahan Kuku
Perubahan kuku adalah biasa dan mempunyai banyak kemungkinan penyebab — menentukan sama ada kuku yang berwarna atau menebal disebabkan oleh jangkitan kulat, psoriasis, trauma, atau keadaan lain adalah langkah pertama yang penting sebelum berkomitmen kepada rawatan selama berbulan-bulan. Skinscanner menyediakan penilaian awal yang boleh diakses dengan menganalisis gambar kuku yang terjejas anda untuk ciri-ciri yang konsisten dengan onychomycosis berbanding keadaan kuku lain. Dengan mengambil gambar kuku anda pada permulaan rawatan dan pada selang waktu bulanan, anda mencipta rekod objektif tentang respons rawatan yang menunjukkan peningkatan perlahan dan beransur-ansur yang mungkin tidak jelas dalam pemerhatian harian.
Memandangkan rawatan kuku kaki mengambil masa 12-18 bulan untuk menunjukkan hasil penuh, mempunyai garis masa fotografi memberikan motivasi untuk meneruskan rawatan dan bukti objektif untuk dikongsi dengan penyedia penjagaan kesihatan anda ketika menilai keberkesanan rawatan. Skinscanner juga boleh membantu anda memantau tanda-tanda berulang selepas rawatan yang berjaya — perubahan awal yang halus lebih mudah dikesan dalam gambar perbandingan daripada dalam pemeriksaan kasual. Walaupun analisis AI tidak dapat menggantikan pengesahan makmal jangkitan kulat, ia memberikan langkah saringan yang berharga yang membantu anda memutuskan sama ada penilaian profesional diperlukan dan menyokong pemantauan rawatan yang berkesan setelah terapi dimulakan.


