Che Cos'è L'Onicomicosi e Perché È Così Comune?
L'onicomicosi — il termine medico per l'infezione fungina dell'unghia — è causata da funghi dermatofiti (più comunemente Trichophyton rubrum e Trichophyton mentagrophytes), lieviti (in particolare specie di Candida) e muffe non dermatofitiche. I dermatofiti rappresentano circa il 90% delle infezioni delle unghie dei piedi e una proporzione minore delle infezioni delle unghie delle mani. La condizione colpisce circa il 14% della popolazione generale in Nord America e in Europa, con una prevalenza che aumenta bruscamente con l'età — quasi la metà delle persone over 70 ha almeno un'unghia colpita.
Le unghie dei piedi sono colpite molto più spesso delle unghie delle mani (circa l'80% dei casi) perché i piedi trascorrono più tempo in ambienti caldi e umidi (scarpe e calze) che favoriscono la crescita fungina, hanno una circolazione sanguigna ridotta rispetto alle mani (ostacolando la difesa immunitaria) e sono più suscettibili a incontrare funghi su superfici contaminate. I fattori di rischio includono l'età avanzata (crescita delle unghie più lenta, circolazione ridotta, decenni di esposizione ai funghi), il diabete (immunità e circolazione compromesse), la malattia vascolare periferica, l'immunosoppressione, il piede d'atleta (tinea pedis, che spesso funge da fonte di infezione dell'unghia), traumi o danni all'unghia, lavoro in ambienti umidi e uso di docce o piscine comuni. Anche la suscettibilità genetica gioca un ruolo — alcune famiglie hanno una prevalenza notevolmente più alta, suggerendo variazioni ereditarie nella risposta immunitaria ai dermatofiti.
L'onicomicosi è molto più di una preoccupazione cosmetica: le unghie colpite possono diventare spesse e difficili da tagliare, causare dolore quando si indossano le scarpe, creare punti di ingresso per infezioni batteriche (particolarmente pericolose per i diabetici) e influenzare significativamente la qualità della vita e il benessere psicologico. Nei pazienti diabetici, l'onicomicosi aumenta il rischio di ulcere ai piedi e infezioni secondarie che possono portare all'amputazione.

Tipi di Funghi delle Unghie: Modelli di Infezione
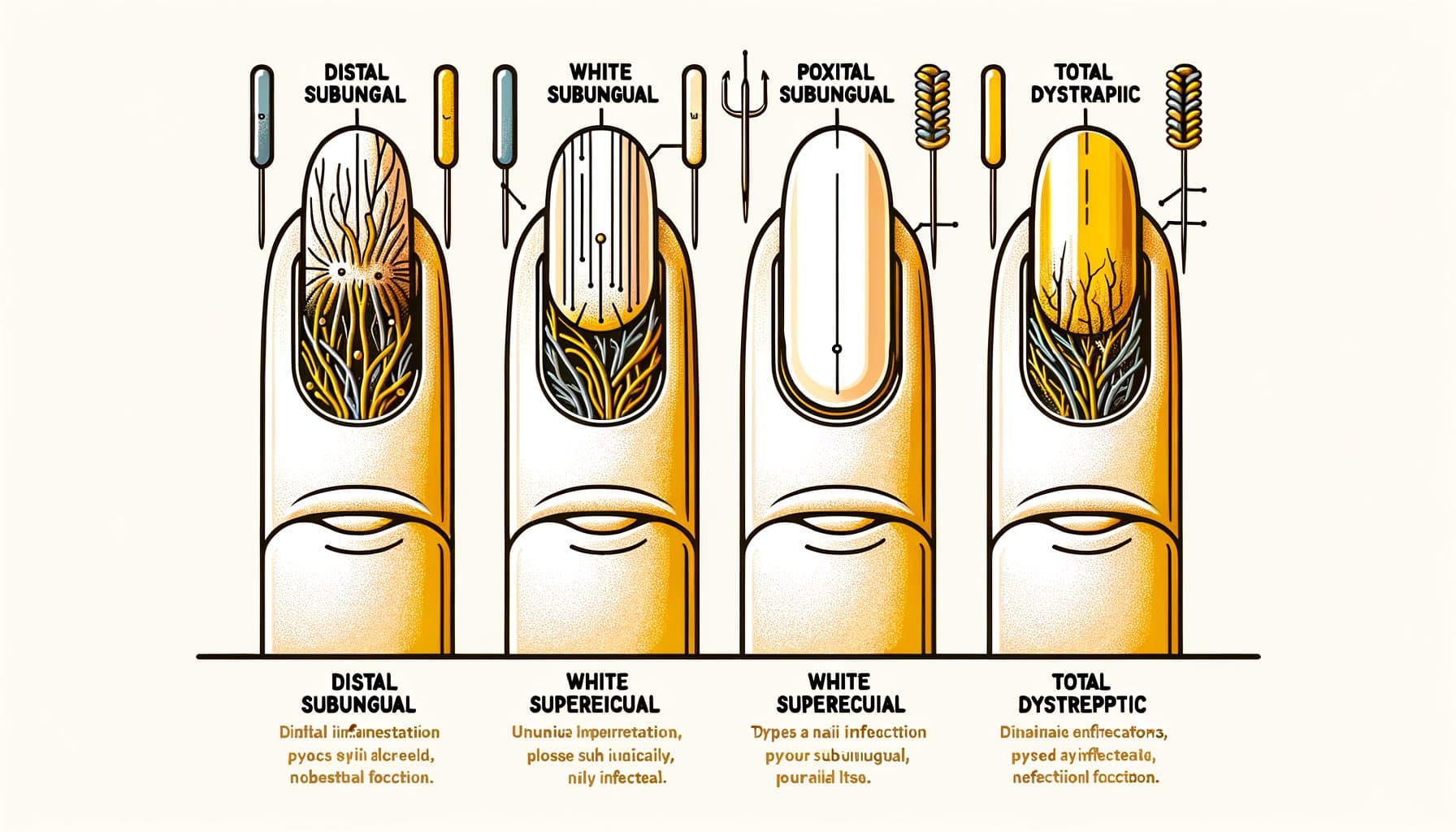
L'onicomicosi si presenta in diversi modelli clinici distinti, ciascuno dei quali riflette un diverso percorso di invasione fungina. L'onicomicosi subungueale laterale distale (DLSO) è il tipo più comune, rappresentando circa il 75% dei casi. Il fungo invade sotto il bordo libero dell'unghia (la punta che tagli) e le pieghe laterali dell'unghia, quindi si diffonde verso la cuticola.
I segni distintivi sono l'ingiallimento o la decolorazione brunastra che inizia dalla punta dell'unghia e progredisce verso la base, detriti subungueali (materiale friabile che si accumula sotto l'unghia) e un progressivo ispessimento dell'unghia. L'onicomicosi subungueale prossimale (PSO) è relativamente rara negli individui sani ma è il modello più comune nei pazienti immunocompromessi, in particolare quelli con HIV. Il fungo entra attraverso la piega ungueale prossimale (vicino alla cuticola) e si diffonde verso la punta dell'unghia — nella direzione opposta rispetto al DLSO.
Un'area bianca o opaca che appare vicino alla cuticola in un'unghia altrimenti sana, in particolare in una persona giovane, dovrebbe suscitare sospetti di compromissione immunitaria. L'onicomicosi superficiale bianca (WSO) si presenta come macchie bianche, gessose e friabili sulla superficie dell'unghia. A differenza di altri tipi in cui il fungo invade in profondità o sotto l'unghia, la WSO comporta la colonizzazione fungina della superficie esterna della lamina ungueale.
Questo la rende il tipo più facile da trattare — gli antifungini topici possono raggiungere direttamente l'infezione. L'onicomicosi distrofica totale (TDO) rappresenta la malattia in fase terminale in cui l'intera unghia è ispessita, si sfalda e viene distrutta dall'infezione fungina. La TDO può svilupparsi come progressione di uno qualsiasi dei sottotipi sopra menzionati non trattati per mesi o anni.
L'onicomicosi candidosica è principalmente causata da specie di Candida e colpisce più comunemente le unghie delle mani, in particolare in individui con esposizione cronica all'umidità (lavapiatti, baristi, lavoratori della lavanderia). Spesso coinvolge le pieghe ungueali prossimali e laterali con gonfiore e tenerezza associati (paronichia). L'identificazione accurata del modello aiuta a guidare le decisioni di trattamento e può fornire indizi sullo stato di salute sottostante.
Diagnosi: Perché La Conferma È Importante Prima del Trattamento
Un principio importante nella gestione dell'onicomicosi è confermare la diagnosi prima di impegnarsi nel trattamento — specialmente nel trattamento antifungino orale. Fino al 50% delle unghie distrofiche (che appaiono anormali) non sono effettivamente causate da un'infezione fungina.!! Le condizioni che mimano l'onicomicosi includono la psoriasi ungueale (uno dei mimetizzatori più comuni, che causa pitting, scolorimento e ispessimento), il trauma ungueale (microtraumi ripetuti da scarpe strette o corsa), il lichen planus dell'unghia, la melanoniquia (scolorimento scuro dell'unghia da melanina) e le alterazioni ungueali da dermatite o cattiva circolazione.
Trattare una condizione ungueale non fungina con mesi di farmaci antifungini è inefficace, costoso e ti espone a effetti collaterali farmacologici non necessari. I metodi diagnostici includono la preparazione con idrossido di potassio (KOH), in cui i campioni di unghie vengono disciolti in una soluzione di KOH e esaminati al microscopio per elementi fungini — risultati disponibili in pochi minuti, sensibilità circa 70-80%. La coltura fungina implica l'invio di ritagli o raschiamenti di unghie a un laboratorio per identificare l'organismo specifico — i risultati richiedono 3-6 settimane ma forniscono identificazione della specie che può guidare la scelta del trattamento.
La colorazione PAS (acido periodico-Schiff) di ritagli di unghie esaminati istologicamente ha la massima sensibilità (oltre il 90%) e richiede 1-2 giorni. Il test molecolare basato su PCR è più recente, più veloce e altamente sensibile ma non è universalmente disponibile. Un KOH negativo o una coltura non escludono definitivamente l'onicomicosi (i falsi negativi sono comuni), quindi potrebbero essere necessari test ripetuti o metodi alternativi se il sospetto clinico rimane alto. Al contrario, un risultato di laboratorio positivo combinato con un aspetto clinico compatibile fornisce la fiducia per intraprendere un lungo corso di trattamento sapendo che la diagnosi è corretta.

Trattamento: Orale vs. Topico e Aspettative Realistiche
Il trattamento dell'onicomicosi richiede pazienza e aspettative realistiche — anche con i trattamenti più efficaci, i tassi di guarigione completa sono lontani dal 100%, e il miglioramento visibile è lento perché l'unghia sana deve crescere per sostituire l'unghia danneggiata. Le unghie dei piedi crescono a circa 1-2 mm al mese, il che significa che la sostituzione completa dell'unghia del piede richiede 12-18 mesi. Le unghie delle mani crescono più velocemente (3-4 mm/mese) con sostituzione completa in 6-9 mesi.
I farmaci antifungini orali sono il trattamento più efficace per l'onicomicosi da moderata a grave. La terbinafina (Lamisil) è lo standard d'oro per le infezioni da dermatofiti, assunta quotidianamente per 6 settimane (unghie delle mani) o 12 settimane (unghie dei piedi), con tassi di guarigione micologica del 70-80% e tassi di guarigione completa del 38-50%. È generalmente ben tollerata ma richiede monitoraggio della funzionalità epatica di base e periodico, poiché si verificano rari casi di epatotossicità.
Gli effetti collaterali comuni includono disturbi gastrointestinali, alterazione del gusto e mal di testa. L'itraconazolo (Sporanox) è un'alternativa, spesso usata in dosaggio a impulsi (una settimana di trattamento, tre settimane di pausa, ripetuto per 2-3 cicli), efficace contro una gamma più ampia di funghi, inclusa la Candida. Ha più interazioni farmacologiche rispetto alla terbinafina e richiede monitoraggio epatico.
Il fluconazolo è talvolta usato off-label in dosaggi settimanali per periodi prolungati. I trattamenti topici sono meno efficaci dei farmaci orali per la maggior parte dei tipi di onicomicosi perché la lamina ungueale funge da barriera che impedisce la penetrazione del farmaco nel letto ungueale e nella matrice dove risiede l'infezione. Lo smalto per unghie ciclopirox (Penlac) è stato il primo topico approvato dalla FDA, con tassi di guarigione modesti di circa il 5-10%.
L'efinaconazolo (Jublia) e il tavaborolo (Kerydin) sono nuove soluzioni topiche con una penetrazione migliorata e tassi di guarigione di circa il 15-20%. I trattamenti topici sono più appropriati per infezioni lievi, precoci, onicomicosi superficiale bianca, pazienti che non possono assumere antifungini orali a causa di interazioni farmacologiche o preoccupazioni epatiche, e come complemento alla terapia orale per migliorare i tassi di guarigione. La terapia combinata (orale più topica) raggiunge tassi di guarigione più elevati rispetto a ciascuna da sola.
La debridement meccanica — avere l'unghia spessa e distrofica professionalmente tagliata e assottigliata — migliora sia la penetrazione del farmaco topico che l'aspetto cosmetico durante il lungo processo di trattamento. Il trattamento laser è stato commercializzato in modo aggressivo, ma le prove di efficacia rimangono limitate e inconsistenti, con la maggior parte degli studi ben progettati che mostrano benefici modesti o assenti rispetto al placebo.
Prevenzione: Come Tenere I Funghi Lontani
I tassi di recidiva dopo un trattamento efficace dell'onicomicosi sono elevati — stimati tra il 10-50% nel corso di diversi anni — rendendo la prevenzione una strategia essenziale a lungo termine. Le misure preventive più importanti mirano alle condizioni ambientali che i funghi sfruttano. Mantieni i piedi asciutti: cambia le calze quotidianamente (più spesso se i piedi sudano molto), scegli calze sintetiche o di lana traspiranti invece di cotone, alterna le scarpe quotidianamente per consentire loro di asciugarsi completamente tra un utilizzo e l'altro, e utilizza polvere o spray antifungini nelle scarpe.
Tratta prontamente e completamente il piede d'atleta, poiché la tinea pedis è la fonte più comune di infezione fungina dell'unghia — il fungo si diffonde dalla pelle infetta tra le dita dei piedi al letto ungueale. Proteggi i piedi in aree umide comuni: indossa sandali o scarpe da acqua nelle docce della palestra, negli spogliatoi, sulle piscine e nei bagni degli hotel. Mantieni una corretta igiene delle unghie: taglia le unghie dritte (non arrotondare gli angoli, poiché creano spazi per l'ingresso dei funghi), mantieni le unghie corte, non condividere tronchesi o lime per unghie e sterilizza gli strumenti tra un utilizzo e l'altro con alcol isopropilico.
Evita i traumi all'unghia: indossa scarpe ben adattate con spazio sufficiente per le dita, taglia regolarmente le unghie per evitare che si impiglino nelle calze e proteggi le unghie dei piedi durante sport e attività fisica. Affronta i fattori di rischio sottostanti dove possibile: ottimizza il controllo della glicemia nel diabete, discuti le modifiche ai farmaci immunosoppressivi con il tuo medico e migliora la circolazione periferica attraverso l'esercizio regolare. Alcuni dermatologi raccomandano l'applicazione profilattica di antifungini topici sulle unghie precedentemente infette dopo il completamento del trattamento — l'applicazione settimanale di smalto o soluzione antifungina può prevenire la reinfezione.
Per gli individui con onicomicosi cronica e ricorrente, potrebbero essere necessari corsi periodici di farmaci antifungini orali. Mantenere gli strumenti per le unghie disinfettati, evitare strumenti per pedicure condivisi nei saloni (porta i tuoi o assicurati una corretta sterilizzazione) e trattare simultaneamente tutti i membri della famiglia con infezioni fungine previene la reinfezione da superfici condivise.

Quando Vedere un Medico per Cambiamenti dell'Unghia
Non ogni unghia scolorita o ispessita è fungina, e la valutazione professionale è importante prima di iniziare il trattamento. Consulta un operatore sanitario se noti un progressivo scolorimento dell'unghia (ingiallimento, scurimento o macchie bianche), ispessimento che rende difficile il taglio, sbriciolamento o fragilità del bordo dell'unghia, separazione dell'unghia dal letto ungueale o dolore nell'unghia interessata. I pazienti diabetici dovrebbero cercare una valutazione tempestiva per eventuali cambiamenti ungueali, poiché l'onicomicosi aumenta il loro rischio di infezione batterica secondaria e ulcere ai piedi.
Se hai precedentemente avuto un fungo ungueale trattato con successo e noti segni precoci di recidiva, un intervento precoce è più efficace che aspettare che l'infezione si stabilisca. Una striscia o banda scura nell'unghia (melanoniquia) richiede una valutazione urgente per escludere il melanoma subungueale: questo è particolarmente importante se la striscia è nuova, si allarga progressivamente o è associata a deformità ungueale o pigmentazione periungueale (segno di Hutchinson).!! Dolore, gonfiore e arrossamento attorno al bordo ungueale (paronichia acuta) possono indicare un'infezione batterica che richiede un trattamento antibiotico piuttosto che una terapia antifungina. Se i trattamenti antifungini da banco hanno fallito dopo 3-6 mesi di uso costante, una diagnosi professionale (per confermare l'eziologia fungina) e un trattamento su prescrizione offrono tassi di guarigione significativamente più elevati.

Come L'Analisi della Pelle AI Può Aiutare a Valutare i Cambiamenti delle Unghie
I cambiamenti delle unghie sono comuni e hanno numerose potenziali cause — determinare se un'unghia scolorita o ispessita sia dovuta a infezione fungina, psoriasi, trauma o un'altra condizione è il primo passo essenziale prima di impegnarsi in mesi di trattamento. Skinscanner fornisce una valutazione preliminare accessibile analizzando fotografie delle tue unghie colpite per caratteristiche coerenti con l'onicomicosi rispetto ad altre condizioni ungueali. Fotografando le tue unghie all'inizio del trattamento e a intervalli mensili, crei un registro oggettivo della risposta al trattamento che rivela un miglioramento lento e graduale che potrebbe non essere evidente nell'osservazione quotidiana.
Dato che il trattamento delle unghie dei piedi richiede 12-18 mesi per mostrare risultati completi, avere una cronologia fotografica fornisce motivazione per continuare il trattamento e prove oggettive da condividere con il tuo operatore sanitario quando si valuta l'efficacia del trattamento. Skinscanner può anche aiutarti a monitorare i segni di recidiva dopo un trattamento riuscito — cambiamenti precoci sottili sono più facili da rilevare in fotografie comparative piuttosto che in ispezioni casuali. Sebbene l'analisi AI non possa sostituire la conferma di laboratorio dell'infezione fungina, fornisce un passo di screening prezioso che ti aiuta a decidere se è necessaria una valutazione professionale e supporta un monitoraggio efficace del trattamento una volta iniziata la terapia.


