Co je onychomykóza a proč je tak běžná?
Onychomykóza — lékařský termín pro plísňovou infekci nehtů — je způsobena dermatofytovými houbami (nejčastěji Trichophyton rubrum a Trichophyton mentagrophytes), kvasinkami (zejména druhy Candida) a nedermatofytovými plísněmi. Dermatofyty tvoří přibližně 90 % infekcí nehtů na nohou a menší část infekcí nehtů na rukou. Tento stav postihuje přibližně 14 % obecné populace v Severní Americe a Evropě, přičemž prevalence se s věkem prudce zvyšuje — téměř polovina lidí nad 70 má alespoň jeden postižený nehet.
Nehty na nohou jsou postiženy mnohem častěji než nehty na rukou (přibližně 80 % případů), protože nohy tráví více času v teplém, vlhkém prostředí (boty a ponožky), které podporuje růst hub, mají sníženou cirkulaci krve ve srovnání s rukama (což brání imunitní obraně) a jsou náchylnější k setkání s houbami na kontaminovaných površích. Rizikové faktory zahrnují pokročilý věk (pomalejší růst nehtů, snížená cirkulace, desetiletí vystavení houbám), diabetes (oslabená imunita a cirkulace), periferní cévní onemocnění, imunosupresi, atletickou nohu (tinea pedis, která často slouží jako zdroj infekce nehtů), trauma nebo poškození nehtů, práci ve vlhkém prostředí a používání společných sprch nebo bazénů. Genetická náchylnost také hraje roli — některé rodiny mají výrazně vyšší prevalenci, což naznačuje dědičné variace v imunitní odpovědi na dermatofyty.
Onychomykóza je daleko víc než kosmetický problém: postižené nehty mohou ztěžknout a obtížně se stříhají, způsobují bolest při nošení bot, vytvářejí vstupní body pro bakteriální infekce (zejména nebezpečné pro diabetiky) a výrazně ovlivňují kvalitu života a psychickou pohodu. U diabetických pacientů zvyšuje onychomykóza riziko vzniku vředů na nohou a sekundárních infekcí, které mohou nakonec vést k amputaci.

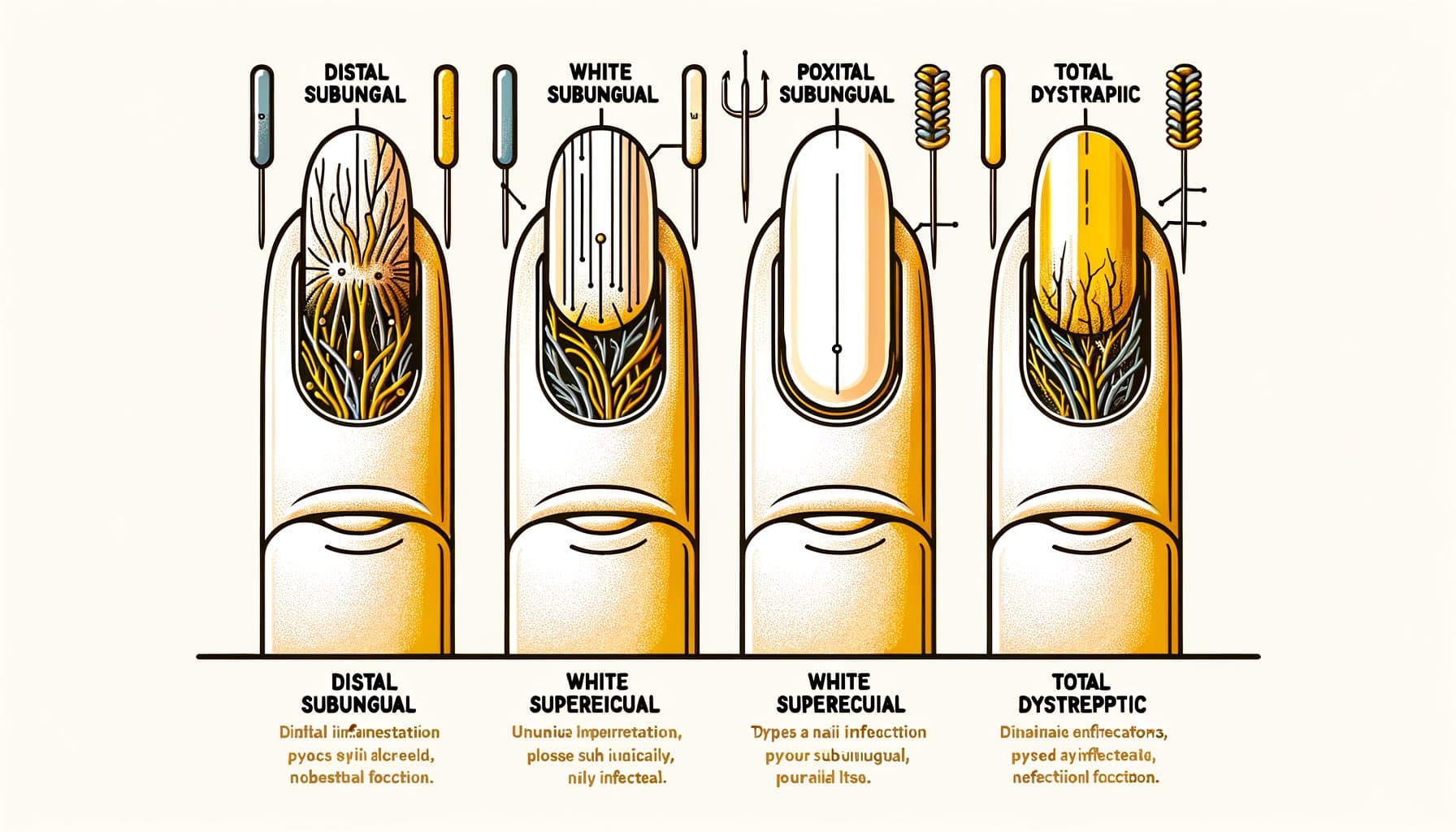
Typy plísně nehtů: Vzory infekce
Onychomykóza se projevuje v několika odlišných klinických vzorech, z nichž každý odráží jinou cestu invaze hub. Distální laterální subungvální onychomykóza (DLSO) je nejběžnější typ, tvořící přibližně 75 % případů. Houbová infekce proniká pod volný okraj nehtu (konec, který stříháš) a laterální nehtové záhyby, poté se šíří směrem k nehtovému lůžku.
Mezi charakteristické znaky patří žloutnutí nebo hnědnutí začínající na špičce nehtu a postupující směrem k základně, subungvální zbytky (drobný materiál hromadící se pod nehtem) a postupné ztluštění nehtu. Proximální subungvální onychomykóza (PSO) je relativně vzácná u zdravých jedinců, ale je nejběžnějším vzorem u imunosuprimovaných pacientů, zejména těch s HIV. Houbová infekce vstupuje přes proximální nehtový záhyb (blízko kůžičky) a šíří se směrem k špičce nehtu — opačným směrem než DLSO.
Bílé nebo neprůhledné místo objevující se blízko kůžičky u jinak zdravě vypadajícího nehtu, zejména u mladší osoby, by mělo vzbudit podezření na oslabenou imunitu. Bílé povrchové onychomykózy (WSO) se projevují jako bílé, křehké, křídové skvrny na povrchu nehtu. Na rozdíl od jiných typů, kde houbová infekce proniká hluboko do nebo pod nehet, WSO zahrnuje kolonizaci houbami na povrchu vnější nehtové destičky.
To z něj činí nejjednodušší typ k léčbě — topické antifungální léky mohou přímo dosáhnout infekce. Celková dystrofická onychomykóza (TDO) představuje konečné stádium onemocnění, kdy je celý nehet ztluštělý, rozpadá se a je zničen houbovou infekcí. TDO může vzniknout jako progrese jakéhokoli z výše uvedených subtypů, pokud zůstane neléčeno po měsíce až roky.
Kandidální onychomykóza je primárně způsobena druhy Candida a častěji postihuje nehty na rukou, zejména u jedinců s chronickým vystavením vlhkosti (myčky nádobí, barmani, pracovníci v prádelnách). Často zahrnuje proximální a laterální nehtové záhyby s přidruženým otokem a citlivostí (paronychia). Přesné určení vzoru pomáhá řídit rozhodování o léčbě a může poskytnout vodítka o základním zdravotním stavu.
Diagnóza: Proč je potvrzení důležité před léčbou
Důležitým principem v řízení onychomykózy je potvrzení diagnózy před zahájením léčby — zejména perorální antifungální léčby. Až 50 % dystrofických (abnormálně vypadajících) nehtů není ve skutečnosti způsobeno plísňovou infekcí.!! Stavy, které napodobují onychomykózu, zahrnují nehtovou psoriázu (jedno z nejběžnějších napodobení, způsobující prohlubování, zbarvení a ztluštění), trauma nehtů (opakované mikrotrauma z těsných bot nebo běhu), lichen planus nehtu, melanonychii (tmavé zbarvení nehtu z melaninu) a změny nehtů způsobené dermatitidou nebo špatným prokrvením.
Léčba neplísňového stavu nehtu měsíci antifungálními léky je neúčinná, nákladná a vystavuje vás zbytečným vedlejším účinkům léků. Diagnostické metody zahrnují přípravu hydroxidu draselného (KOH), kde jsou nehtové šupinky rozpuštěny v KOH roztoku a zkoumány pod mikroskopem na plísňové elementy — výsledky jsou dostupné během několika minut, citlivost přibližně 70-80 %. Plísňová kultura zahrnuje zaslání nehtových střihů nebo šupinek do laboratoře k identifikaci konkrétního organismu — výsledky trvají 3-6 týdnů, ale poskytují identifikaci druhu, která může řídit volbu léčby.
PAS (periodická kyselina-Schiff) barvení nehtových střihů zkoumaných histologicky má nejvyšší citlivost (více než 90 %) a trvá 1-2 dny. PCR-založené molekulární testování je novější, rychlejší a vysoce citlivé, ale není univerzálně dostupné. Negativní KOH nebo kultura nedokáže definitivně vyloučit onychomykózu (falešně negativní výsledky jsou běžné), takže může být potřeba opakované testování nebo alternativní metody, pokud zůstává klinické podezření vysoké. Naopak pozitivní laboratorní výsledek v kombinaci s kompatibilním klinickým vzhledem poskytuje důvěru k zahájení dlouhého léčebného cyklu s vědomím, že diagnóza je správná.

Léčba: Orální vs. topická a realistická očekávání
Léčba onychomykózy vyžaduje trpělivost a realistická očekávání — i při nejúčinnějších léčbách jsou úplné vyléčení daleko od 100 %, a viditelné zlepšení je pomalé, protože zdravý nehet musí vyrůst, aby nahradil poškozený nehet. Nehty na nohou rostou přibližně 1-2 mm za měsíc, což znamená, že úplná výměna nehtů na nohou trvá 12-18 měsíců. Nehty na rukou rostou rychleji (3-4 mm/měsíc) s úplnou výměnou za 6-9 měsíců.
Orální antifungální léky jsou nejúčinnější léčbou pro středně těžkou až těžkou onychomykózu. Terbinafin (Lamisil) je zlatým standardem pro dermatofytové infekce, užívá se denně po dobu 6 týdnů (nehty na rukou) nebo 12 týdnů (nehty na nohou), s mykologickými vyléčovacími sazbami 70-80 % a úplnými vyléčovacími sazbami 38-50 %. Obecně je dobře snášen, ale vyžaduje základní a pravidelné monitorování funkce jater, protože se občas vyskytují vzácné případy hepatotoxicity.
Mezi běžné vedlejší účinky patří gastrointestinální potíže, poruchy chuti a bolesti hlavy. Itrakonazol (Sporanox) je alternativou, často používanou v pulzním dávkování (jeden týden užívání, tři týdny pauza, opakováno po 2-3 cyklech), účinnou proti širšímu spektru hub včetně Candida. Má více interakcí s léky než terbinafin a vyžaduje monitorování jater.
Fluconazol se někdy používá off-label v týdenním dávkování po delší dobu. Topické léčby jsou méně účinné než orální léky pro většinu typů onychomykózy, protože nehtová destička funguje jako bariéra, která brání pronikání léků do nehtového lůžka a matrixu, kde se infekce nachází. Lak na nehty ciclopirox (Penlac) byl prvním topickým lékem schváleným FDA, s mírnými vyléčovacími sazbami přibližně 5-10 %.
Efinakonazol (Jublia) a tavaborol (Kerydin) jsou novější topické roztoky s lepší penetrací a vyléčovacími sazbami přibližně 15-20 %. Topické léčby jsou nejvhodnější pro mírné, rané infekce, bílé povrchové onychomykózy, pacienty, kteří nemohou užívat orální antifungální léky kvůli interakcím s léky nebo obavám o játra, a jako doplněk k orální terapii ke zlepšení vyléčovacích sazeb. Kombinovaná terapie (orální plus topická) dosahuje vyšších vyléčovacích sazeb než jakákoli z nich samostatně.
Mechanická debridace — profesionální zkrácení a ztenčení silného, dystrofického nehtu — zlepšuje jak penetraci topických léků, tak kosmetický vzhled během dlouhého léčebného procesu. Laserová léčba byla agresivně propagována, ale důkazy o účinnosti zůstávají omezené a nekonzistentní, přičemž většina dobře navržených studií ukazuje mírný nebo žádný přínos oproti placebu.
Prevence: Jak zabránit návratu plísně
Míra recidivy po úspěšné léčbě onychomykózy je vysoká — odhadována na 10-50 % během několika let — což činí prevenci zásadní dlouhodobou strategií. Nejvýznamnější preventivní opatření cílí na environmentální podmínky, které houby využívají. Udržuj nohy suché: měň ponožky denně (častěji, pokud nohy silně potí), vybírej syntetické nebo vlněné ponožky odvádějící vlhkost místo bavlněných, střídej boty denně, aby se mohly mezi nošením úplně vysušit, a používej antifungální prášek nebo sprej v botách.
Léčba atletické nohy okamžitě a úplně, protože tinea pedis je nejběžnějším zdrojem plísňové infekce nehtů — houba se šíří z infikované kůže mezi prsty na nehtové lůžko. Chraň nohy v společných vlhkých oblastech: nos sandály nebo vodní boty ve sprchách v posilovnách, šatnách, na bazénových terasách a v hotelových koupelnách. Udržuj správnou hygienu nehtů: stříhej nehty rovně (nezaobluj rohy, což vytváří prostory pro vstup hub), udržuj nehty krátké, nesdílej nůžky na nehty nebo pilníky a sterilizuj nástroje mezi použitími pomocí isopropylalkoholu.
Vyhýbej se traumatu nehtů: nos správně padnoucí boty s dostatečným prostorem pro prsty, pravidelně stříhej nehty, aby se nezachycovaly na ponožkách, a chraň nehty na nohou během sportu a fyzické aktivity. Řeš základní rizikové faktory, kde je to možné: optimalizuj kontrolu hladiny cukru v krvi u diabetu, diskutuj o úpravách imunosupresivní medikace se svým lékařem a zlepšuj periferní cirkulaci pravidelným cvičením. Někteří dermatologové doporučují profylaktickou aplikaci topického antifungálního léku na dříve infikované nehty po dokončení léčby — týdenní aplikace antifungálního laku na nehty nebo roztoku může zabránit reinfekci.
U jedinců s chronickou, recidivující onychomykózou mohou být potřebné periodické cykly orální antifungální medikace. Udržování nástrojů na nehty v sanitárním stavu, vyhýbání se sdíleným pedikérským nástrojům v salonech (vezmi si své vlastní nebo zajisti řádnou sterilizaci) a současná léčba všech členů domácnosti s plísňovými infekcemi zabraňuje reinfekci z sdílených povrchů.

Kdy navštívit lékaře kvůli změnám nehtů
Ne každý zbarvený nebo ztlustlý nehet je plísňový a profesionální vyhodnocení je důležité před zahájením léčby. Navštivte zdravotnického pracovníka, pokud si všimnete progresivního zbarvení nehtů (žloutnutí, hnědnutí nebo bílé skvrny), ztluštění, které ztěžuje zastřihování, drolení nebo křehkost okraje nehtu, oddělení nehtu od nehtového lůžka nebo bolest v postiženém nehtu. Diabetičtí pacienti by měli okamžitě vyhledat vyhodnocení pro jakékoliv změny nehtů, protože onychomykóza zvyšuje jejich riziko sekundární bakteriální infekce a vředů na nohou.
Pokud jste měli dříve úspěšně léčenou plíseň nehtů a všimnete si raných příznaků recidivy, včasná intervence je účinnější než čekání na to, aby se infekce ustálila. Tmavý pruh nebo pás v nehtu (melanonychie) vyžaduje urgentní vyhodnocení, aby se vyloučil subunguální melanom — to je obzvlášť důležité, pokud je pruh nový, postupně se rozšiřuje nebo je spojen s deformací nehtu nebo periungální pigmentací (Hutchinsonův příznak).!! Bolest, otok a zarudnutí kolem nehtového okraje (akutní paronychia) mohou naznačovat bakteriální infekci, která vyžaduje antibiotickou léčbu spíše než antifungální terapii. Pokud neúčinné volně prodejné antifungální léčby selhaly po 3-6 měsících důsledného užívání, profesionální diagnóza (k potvrzení plísňové etiologie) a léčba na předpis nabízejí výrazně vyšší míru vyléčení.

Jak může analýza pleti pomocí AI pomoci posoudit změny nehtů
Změny nehtů jsou běžné a mají mnoho potenciálních příčin — určení, zda je zbarvený nebo ztlustlý nehet způsoben houbovou infekcí, psoriázou, traumatem nebo jiným stavem, je zásadním prvním krokem před zahájením měsíců léčby. Skinscanner poskytuje přístupné předběžné hodnocení analýzou fotografií tvých postižených nehtů na znaky konzistentní s onychomykózou versus jinými stavy nehtů. Fotografováním svých nehtů na začátku léčby a v měsíčních intervalech vytváříš objektivní záznam reakce na léčbu, který odhaluje pomalé, postupné zlepšení, které nemusí být patrné při každodenním pozorování.
Vzhledem k tomu, že léčba nehtů na nohou trvá 12-18 měsíců, aby se projevily plné výsledky, mít fotografickou časovou osu poskytuje motivaci pokračovat v léčbě a objektivní důkaz, který můžeš sdílet se svým zdravotnickým poskytovatelem při hodnocení účinnosti léčby. Skinscanner ti také může pomoci sledovat známky recidivy po úspěšné léčbě — jemné rané změny jsou snadněji detekovatelné na srovnávacích fotografiích než při příležitostném vyšetření. I když analýza AI nemůže nahradit laboratorní potvrzení houbové infekce, poskytuje cenný screeningový krok, který ti pomůže rozhodnout, zda je profesionální vyšetření opodstatněné, a podporuje efektivní sledování léčby, jakmile terapie začne.


