¿Qué Es la Onicomicosis y Por Qué Es Tan Común?
La onicomicosis — el término médico para la infección fúngica de las uñas — es causada por hongos dermatofitos (más comúnmente Trichophyton rubrum y Trichophyton mentagrophytes), levaduras (particularmente especies de Candida) y mohos no dermatofitos. Los dermatofitos representan aproximadamente el 90% de las infecciones en las uñas de los pies y una proporción menor de infecciones en las uñas de las manos. La condición afecta aproximadamente al 14% de la población general en América del Norte y Europa, con una prevalencia que aumenta drásticamente con la edad: casi la mitad de las personas mayores de 70 años tienen al menos una uña afectada.
Las uñas de los pies se ven afectadas con mucha más frecuencia que las uñas de las manos (aproximadamente el 80% de los casos) porque los pies pasan más tiempo en ambientes cálidos y húmedos (zapatos y calcetines) que favorecen el crecimiento de hongos, tienen una circulación sanguínea reducida en comparación con las manos (lo que impide la defensa inmunológica) y es más probable que encuentren hongos en superficies contaminadas. Los factores de riesgo incluyen la edad avanzada (crecimiento más lento de las uñas, circulación reducida, décadas de exposición a hongos), diabetes (inmunidad y circulación comprometidas), enfermedad vascular periférica, inmunosupresión, pie de atleta (tinea pedis, que a menudo sirve como fuente de infección en las uñas), trauma o daño en las uñas, trabajar en ambientes húmedos y uso de duchas o piscinas comunitarias. La susceptibilidad genética también juega un papel: algunas familias tienen una prevalencia notablemente más alta, lo que sugiere variaciones heredadas en la respuesta inmunitaria a los dermatofitos.
La onicomicosis es mucho más que una preocupación estética: las uñas afectadas pueden volverse gruesas y difíciles de recortar, causar dolor al usar zapatos, crear puntos de entrada para infecciones bacterianas (particularmente peligrosas para los diabéticos) y afectar significativamente la calidad de vida y el bienestar psicológico. En pacientes diabéticos, la onicomicosis aumenta el riesgo de úlceras en los pies e infecciones secundarias que pueden llevar a la amputación.

Tipos de Hongos en las Uñas: Patrones de Infección
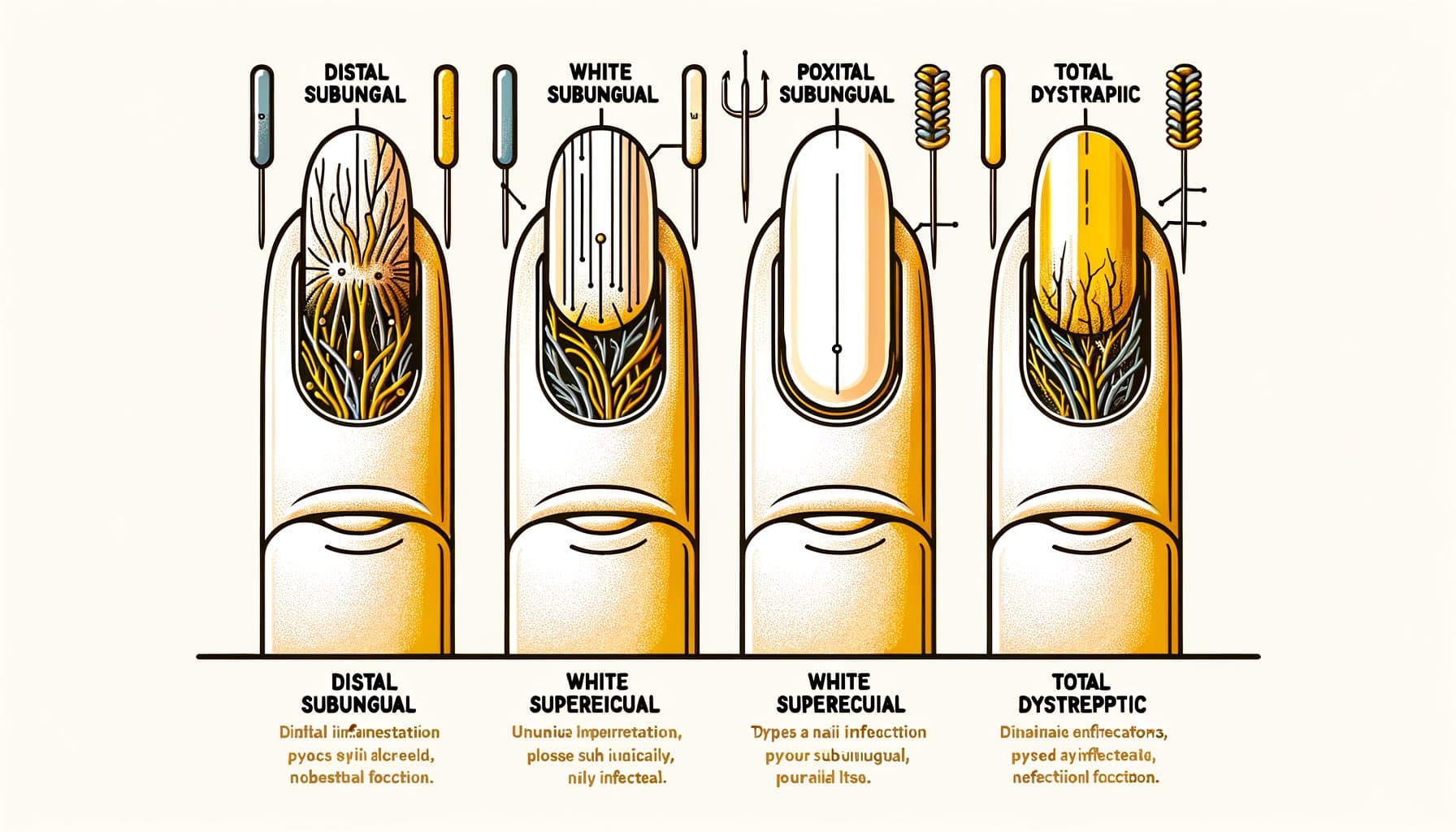
La onicomicosis se presenta en varios patrones clínicos distintos, cada uno reflejando una ruta diferente de invasión fúngica. La onicomicosis subungual distal lateral (DLSO) es el tipo más común, representando aproximadamente el 75% de los casos. El hongo invade por debajo del borde libre de la uña (la punta que recortas) y los pliegues laterales de la uña, luego se extiende hacia la cutícula.
Las características son el amarillamiento o decoloración marrón que comienza en la punta de la uña y progresa hacia la base, los desechos subunguales (material desmenuzable que se acumula debajo de la uña) y el engrosamiento gradual de la uña. La onicomicosis subungual proximal (PSO) es relativamente poco común en individuos sanos, pero es el patrón más común en pacientes inmunocomprometidos, particularmente aquellos con VIH. El hongo entra a través del pliegue proximal de la uña (cerca de la cutícula) y se extiende hacia la punta de la uña, en la dirección opuesta a la DLSO.
Un área blanca u opaca que aparece cerca de la cutícula en una uña que de otro modo parece saludable, particularmente en una persona más joven, debería levantar sospechas de compromiso inmunológico. La onicomicosis superficial blanca (WSO) se presenta como parches blancos, tiza, y friables en la superficie de la uña. A diferencia de otros tipos donde el hongo invade profundamente o por debajo de la uña, la WSO implica la colonización fúngica de la superficie externa de la placa ungueal.
Esto la convierte en el tipo más fácil de tratar: los antifúngicos tópicos pueden llegar directamente a la infección. La onicomicosis distrofia total (TDO) representa la enfermedad en etapa terminal donde toda la uña está engrosada, desmenuzándose y destruida por la infección fúngica. La TDO puede desarrollarse como la progresión de cualquiera de los subtipos anteriores dejados sin tratar durante meses o años.
La onicomicosis candidiásica es causada principalmente por especies de Candida y afecta más comúnmente las uñas de las manos, particularmente en individuos con exposición crónica a la humedad (lavaplatos, bartenders, trabajadores de lavandería). A menudo involucra los pliegues proximales y laterales de la uña con hinchazón y sensibilidad asociadas (paroniquia). La identificación precisa del patrón ayuda a guiar las decisiones de tratamiento y puede proporcionar pistas sobre el estado de salud subyacente.
Diagnóstico: Por Qué la Confirmación Es Importante Antes del Tratamiento
Un principio importante en el manejo de la onicomicosis es confirmar el diagnóstico antes de comprometerse con el tratamiento, especialmente el tratamiento antifúngico oral. Hasta el 50% de las uñas distrofias (de apariencia anormal) no son causadas realmente por una infección fúngica.!! Las condiciones que imitan la onicomicosis incluyen psoriasis ungueal (uno de los imitadores más comunes, que causa picaduras, decoloración y engrosamiento), trauma ungueal (microtraumatismos repetidos por zapatos ajustados o correr), liquen plano de la uña, melanoniquia (decoloración oscura de la uña por melanina) y cambios ungueales por dermatitis o mala circulación.
Tratar una condición ungueal no fúngica con meses de medicación antifúngica es ineficaz, costoso y te expone a efectos secundarios innecesarios de los medicamentos. Los métodos diagnósticos incluyen la preparación de hidróxido de potasio (KOH), donde los raspados de la uña se disuelven en una solución de KOH y se examinan bajo un microscopio en busca de elementos fúngicos: resultados disponibles en minutos, sensibilidad aproximadamente del 70-80%. El cultivo fúngico implica enviar recortes o raspados de uñas a un laboratorio para identificar el organismo específico: los resultados tardan de 3 a 6 semanas pero proporcionan identificación de especies que pueden guiar la elección del tratamiento.
La tinción PAS (ácido periódico-Schiff) de recortes de uñas examinados histológicamente tiene la sensibilidad más alta (más del 90%) y toma de 1 a 2 días. Las pruebas moleculares basadas en PCR son más nuevas, más rápidas y altamente sensibles, pero no están disponibles universalmente. Un KOH negativo o un cultivo no descartan definitivamente la onicomicosis (los falsos negativos son comunes), por lo que pueden ser necesarias pruebas repetidas o métodos alternativos si la sospecha clínica sigue siendo alta. Por el contrario, un resultado positivo de laboratorio combinado con una apariencia clínica compatible proporciona la confianza para embarcarse en un curso de tratamiento prolongado sabiendo que el diagnóstico es correcto.

Tratamiento: Oral vs. Tópico y Expectativas Realistas
El tratamiento de la onicomicosis requiere paciencia y expectativas realistas: incluso con los tratamientos más efectivos, las tasas de cura completa están lejos del 100%, y la mejora visible es lenta porque la uña sana debe crecer para reemplazar la uña dañada. Las uñas de los pies crecen aproximadamente 1-2 mm por mes, lo que significa que el reemplazo completo de la uña del pie toma de 12 a 18 meses. Las uñas de las manos crecen más rápido (3-4 mm/mes) con un reemplazo completo en 6-9 meses.
Los medicamentos antifúngicos orales son el tratamiento más efectivo para la onicomicosis moderada a severa. La terbinafina (Lamisil) es el estándar de oro para infecciones por dermatofitos, tomada diariamente durante 6 semanas (uñas de las manos) o 12 semanas (uñas de los pies), con tasas de cura micológica del 70-80% y tasas de cura completa del 38-50%. Generalmente se tolera bien, pero requiere monitoreo de la función hepática basal y periódica, ya que ocurren casos raros de hepatotoxicidad.
Los efectos secundarios comunes incluyen malestar gastrointestinal, alteración del gusto y dolor de cabeza. El itraconazol (Sporanox) es una alternativa, a menudo utilizada en dosis pulsadas (una semana en, tres semanas fuera, repetido durante 2-3 ciclos), efectivo contra una gama más amplia de hongos, incluyendo Candida. Tiene más interacciones medicamentosas que la terbinafina y requiere monitoreo hepático.
El fluconazol a veces se utiliza off-label en dosis semanales durante períodos prolongados. Los tratamientos tópicos son menos efectivos que los medicamentos orales para la mayoría de los tipos de onicomicosis porque la placa ungueal actúa como una barrera que impide la penetración del medicamento en el lecho ungueal y la matriz donde reside la infección. El esmalte de uñas ciclopirox (Penlac) fue el primer tratamiento tópico aprobado por la FDA, con tasas de cura modestas de aproximadamente 5-10%.
El efinaconazol (Jublia) y el tavaborole (Kerydin) son soluciones tópicas más nuevas con mejor penetración y tasas de cura de aproximadamente 15-20%. Los tratamientos tópicos son más apropiados para infecciones leves, tempranas, onicomicosis superficial blanca, pacientes que no pueden tomar antifúngicos orales debido a interacciones medicamentosas o preocupaciones hepáticas, y como complemento a la terapia oral para mejorar las tasas de cura. La terapia combinada (oral más tópica) logra tasas de cura más altas que cualquiera de las dos por separado.
La debridación mecánica — hacer que un profesional recorte y adelgace la uña gruesa y distrofia — mejora tanto la penetración del medicamento tópico como la apariencia estética durante el largo proceso de tratamiento. El tratamiento con láser se ha comercializado agresivamente, pero la evidencia de eficacia sigue siendo limitada e inconsistente, con la mayoría de los estudios bien diseñados mostrando beneficios modestos o nulos en comparación con el placebo.
Prevención: Manteniendo a los Hongos Fuera
Las tasas de recurrencia después del tratamiento exitoso de la onicomicosis son altas — se estima entre el 10-50% durante varios años — lo que hace de la prevención una estrategia esencial a largo plazo. Las medidas preventivas más importantes apuntan a las condiciones ambientales que los hongos explotan. Mantén los pies secos: cambia los calcetines a diario (más a menudo si los pies sudan mucho), elige calcetines sintéticos o de lana que absorban la humedad en lugar de algodón, alterna los zapatos a diario para permitir que se sequen completamente entre usos, y usa polvo o spray antifúngico en los zapatos.
Trata el pie de atleta de manera rápida y completa, ya que la tinea pedis es la fuente más común de infección fúngica en las uñas: el hongo se propaga de la piel infectada entre los dedos al lecho ungueal. Protege los pies en áreas húmedas comunitarias: usa sandalias o zapatos de agua en duchas de gimnasios, vestuarios, bordes de piscinas y baños de hoteles. Mantén una buena higiene de las uñas: recorta las uñas rectas (no redondees las esquinas, lo que crea espacios para la entrada de hongos), mantén las uñas cortas, no compartas cortaúñas o limas, y esteriliza las herramientas entre usos con alcohol isopropílico.
Evita el trauma en las uñas: usa zapatos bien ajustados con suficiente espacio para los dedos, recorta las uñas regularmente para evitar que se enganchen en los calcetines, y protege las uñas de los pies durante deportes y actividades físicas. Aborda los factores de riesgo subyacentes cuando sea posible: optimiza el control de azúcar en sangre en la diabetes, discute ajustes en la medicación inmunosupresora con tu médico, y mejora la circulación periférica a través del ejercicio regular. Algunos dermatólogos recomiendan la aplicación profiláctica de antifúngico tópico en uñas previamente infectadas después de completar el tratamiento: la aplicación semanal de esmalte o solución antifúngica para las uñas puede prevenir la reinfección.
Para individuos con onicomicosis crónica y recurrente, pueden ser necesarios cursos periódicos de medicación antifúngica oral. Mantener las herramientas de uñas desinfectadas, evitar instrumentos de pedicura compartidos en salones (lleva los tuyos o asegúrate de una correcta esterilización) y tratar a todos los miembros del hogar con infecciones fúngicas simultáneamente previene la reinfección por superficies compartidas.

Cuándo Ver a un Médico Sobre Cambios en las Uñas
No todas las uñas descoloridas o engrosadas son fúngicas, y la evaluación profesional es importante antes de comenzar el tratamiento. Consulte a un proveedor de atención médica si nota decoloración progresiva de la uña (amarillamiento, oscurecimiento o manchas blancas), engrosamiento que dificulta el corte, desmoronamiento o fragilidad del borde de la uña, separación de la uña del lecho ungueal o dolor en la uña afectada. Los pacientes diabéticos deben buscar evaluación de inmediato para cualquier cambio en las uñas, ya que la onicomicosis aumenta su riesgo de infección bacteriana secundaria y úlceras en los pies.
Si has tenido previamente hongos en las uñas tratados con éxito y notas signos tempranos de recurrencia, la intervención temprana es más efectiva que esperar a que la infección se establezca. Una franja oscura o banda en la uña (melanoniquia) requiere evaluación urgente para descartar melanoma subungueal; esto es especialmente importante si la franja es nueva, se ensancha progresivamente o está asociada con deformidad de la uña o pigmentación periungueal (signo de Hutchinson).!! El dolor, la hinchazón y el enrojecimiento alrededor del pliegue ungueal (paroniquia aguda) pueden indicar una infección bacteriana que requiere tratamiento antibiótico en lugar de terapia antifúngica. Si los tratamientos antifúngicos de venta libre han fallado después de 3-6 meses de uso constante, el diagnóstico profesional (para confirmar la etiología fúngica) y el tratamiento con receta ofrecen tasas de cura significativamente más altas.

Cómo el Análisis de Piel por IA Puede Ayudar a Evaluar Cambios en las Uñas
Los cambios en las uñas son comunes y tienen numerosas causas potenciales: determinar si una uña decolorada o engrosada se debe a una infección fúngica, psoriasis, trauma u otra condición es el primer paso esencial antes de comprometerse a meses de tratamiento. Skinscanner proporciona una evaluación preliminar accesible al analizar fotografías de tus uñas afectadas en busca de características consistentes con onicomicosis frente a otras condiciones ungueales. Al fotografiar tus uñas al inicio del tratamiento y a intervalos mensuales, creas un registro objetivo de la respuesta al tratamiento que revela una mejora lenta y gradual que podría no ser evidente en la observación diaria.
Dado que el tratamiento de las uñas de los pies toma de 12 a 18 meses para mostrar resultados completos, tener una línea de tiempo fotográfica proporciona motivación para continuar el tratamiento y evidencia objetiva para compartir con tu proveedor de salud al evaluar la eficacia del tratamiento. Skinscanner también puede ayudarte a monitorear signos de recurrencia después de un tratamiento exitoso: los cambios sutiles tempranos son más fáciles de detectar en fotografías comparativas que en una inspección casual. Si bien el análisis de IA no puede reemplazar la confirmación de laboratorio de la infección fúngica, proporciona un paso de detección valioso que te ayuda a decidir si se justifica la evaluación profesional y apoya el monitoreo efectivo del tratamiento una vez que comienza la terapia.


